Jaime Escobar D.*
Reve Chil Anest Vol. 42 Número 1 pp. 16-25|doi:
PDF|ePub|RIS
CUADRO CONCEPTUAL
Se analizan los principales conceptos de la evaluación preoperatoria, enfatizando en la importancia de ésta para definir el riesgo perioperatorio y cómo disminuirlo. Se fundamenta lo importante de la evaluación clínica por sobre los exámenes de laboratorio rutinarios en la toma de decisiones. Se profundiza en la evaluación cardiovascular como la más trascendente desde la perspectiva de su frecuencia y gravedad.
INTRODUCCIÓN
La evaluación de los pacientes antes de la cirugía es uno de los componentes críticos de la práctica anestésica. Debe ser realizada en cada paciente que va a ser sometido a un procedimiento anestésico/quirúrgico con el fin de asegurar un resultado satisfactorio. Una adecuada evaluación preoperatoria significa preestablecer el riesgo al cual va a ser sometido el paciente y la elaboración de un consecuente plan de manejo perioperatorio de dicho riesgo.
-
¿Qué es el riesgo perioperatorio?
La incidencia de la mortalidad y morbilidad perioperatoria se ha utilizado para definir el riesgo perioperatorio de los pacientes. El estudio de Gilzanz et al de 1999 1 , analizó cerca de 3.000 procedimientos quirúrgico/anestésicos y mostró las complicaciones perioperatorias de mayor ocurrencia (Tabla 1), siendo las derivadas del aparato cardiovascular, gastrointestinal y respiratorio las más frecuentes. Al analizar separadamente los grupos de complicaciones más severas, éstas correspondían a los aparatos cardiovascular y respiratorio. Los resultados de este estudio son comparables a otros realizados en Reino Unido y EE.UU. en la década de los noventa y desde el dos mil en adelante 2 .
Tabla 1 Complicaciones perioperatorias más frecuentes
|
– Cardiovasculares |
(38,54%) |
|
Alteraciones de la tensión arterial |
(16,22%) |
|
Bradicardia / taquicardia |
(14,93%) |
|
– Gastrointestinales |
(22,87%) |
|
Náuseas |
(12,44%) |
|
Vómitos |
(9,97%) |
|
– Respiratorias |
(10,03%) |
|
Apnea |
(1,63%) |
|
Broncoespasmo |
(1,35%) |
|
Hipoventilación |
(1,01%) |
|
– Sistema nervioso |
(3,89%) |
|
Cefalea |
(1,74%) |
|
– Renales |
(3,55%) |
|
Oliguria |
(2,47%) |
|
Obtenido de Gilzanz et al1. |
|
Son múltiples los factores que influencian la morbimortalidad, siendo resumidos de manera clásica en 3 grupos:
-
Factores dependientes del estado físico-funcional del paciente previo a la cirugía, es decir, riesgo clínico del paciente.
-
Factores dependientes del tipo de cirugía a la que va a ser sometido el paciente, es decir, riesgo de la cirugía.
-
Factores dependientes del tipo de manejo anestésico perioperatorio al que va a ser sometido el paciente, es decir, riesgo derivado de los cuidados perioperatorios.
– Riesgo clínico dependiente del estado del paciente: puede ser explorado conociendo la historia clínica previa, con una anamnesis y examen físico exhaustivo, con los exámenes de laboratorio necesarios y las interconsultas a los especialistas que sea pertinente. Lo anterior no es simple y ha sido objeto de múltiples discusiones e intentos de acuerdo para generar algún tipo de normativa que ordene esta evaluación. Preguntas como ¿quién debe realizar la evaluación preoperatoria?, ¿cuándo debe realizarse?, ¿a qué costo?, ¿se justifican los exámenes de laboratorio de rutina?, y muchas más, aún no han sido del todo respondidas. En la última década, ante la aparición de las políticas de contención de costos en salud, la irrupción de la cirugía ambulatoria o de rápido recambio y el aumento de la exigencia de mejores resultados de las intervenciones y procedimientos, se han realizado mayores y mejores estudios, fuertemente basados en la evidencia, tendientes a definir sistemas organizados de evaluación preoperatoria de los pacientes que permitan disminuir los riesgos de éstos al menor costo. El año 2002 se publicó el resultado del trabajo de la fuerza de tareas de la “American Society of Anesthesiologists” en evaluación preanestésica 3 : “Practice advisory for preanesthesia evaluation”. Este esfuerzo consistió en la revisión de toda la evidencia publicada a la fecha, la evaluación de los consensos previos y la elaboración de recomendaciones basadas en la evidencia disponible. En marzo de 2012 se publicó la primera actualización de estas guías, con importantes cambios en la manera de definir la fuerza de la evidencia de cada recomendación 4 .
– Riesgo dependiente de la cirugía: obliga a conocer la carga de estrés para el organismo que significan los distintos tipos de procedimientos. El concepto de “respuesta neuroendocrina al estrés quirúrgico” 5 implica reconocer que durante la cirugía el organismo es sometido a una agresión que va mucho más allá de los tejidos directamente implicados en el procedimiento. La activación simpática, la liberación de hormonas de estrés, los cambios inmunológicos y hematológicos, la alteración de los flujos sanguíneos, son algunos de los efectos de dicha agresión 5 . La cirugía de emergencia, la vascular mayor, la que provoca un gran sangrado o intercambio de volumen, son ejemplo de procedimientos con gran respuesta de estrés del organismo. Son por lo tanto, cirugías de riesgo muy elevado, independiente de otros factores. No existen todavía marcadores de uso clínico que identifiquen la carga de estrés de cada cirugía, lo que no significa que no debamos tratar de definir el riesgo de cada una de ellas. Estudios estadísticos de prevalencia y/o resultados son utilizados para resolver lo anterior 6 . La situación ideal es poder situar cada procedimiento como de bajo, mediano o alto riesgo quirúrgico, según si el porcentaje de complicaciones esperadas es menor de 1%, de 1 a 5% o mayor de 5%.
– Riesgo derivado de los cuidados perioperatorios: la anestesia contribuye a la morbimortalidad perioperatoria como factor único en sólo un 5% de los casos. Como factor asociado llega a un 25% de los casos, siendo el menos importante de las tres condiciones ya expuestas 7 . El gran avance en la preparación de profesionales anestesistas, la estandarización en la monitorización intraoperatoria, la implementación de unidades de cuidados postquirúrgicos y la investigación y desarrollo de nuevas técnicas, ya sea de anestesia general o regional, han permitido aumentar enormemente la seguridad de esta rama de la medicina. Se ha logrado además ampliar el rango de acción hasta convertirla en una especialidad médica del perioperatorio. La anestesia es totalmente responsable de 1 muerte por cada 10.000 intervenciones y contribuye en forma parcial a 5 muertes por cada 10.000 intervenciones7. La mayoría de los casos de mortalidad se relacionan con la presencia simultánea de varias complicaciones, principalmente en el período postoperatorio.
Hay otros factores que influyen en la definición del riesgo quirúrgico. La destreza o experiencia del equipo de cirujanos o anestesistas es importante; la infraestructura hospitalaria también lo es; el tipo de organización de los diferentes centros también importa. Estos factores deben ser considerados en cada uno de los lugares en donde los pacientes van a ser atendidos. Cada centro debe conocer cuál es la calidad de sus diferentes equipos o instalaciones y actuar en consecuencia.
Otra consideración que se debe tener es que no es fácil concatenar los diferentes factores de riesgo. Cuándo pesa más el riesgo clínico o el riesgo quirúrgico no es siempre claro. Sin embargo hay un dato actual que es indesmentible: de manera creciente los pacientes de mayor edad, con mayores patologías previas, son sometidos a procedimientos quirúrgicos cada vez más complejos y de mayor riesgo.
-
¿Para qué nos sirve definir el riesgo peri operatorio?
La evaluación preoperatoria nos permite definir el riesgo al cual va a estar expuesto el paciente producto del procedimiento al que va a ser sometido. Conocer este riesgo nos permite realizar un plan anestésico con medidas preoperatorias de adecuación u optimización de la condición previa del paciente, medidas intraoperatorias de técnica anestésica, técnica quirúrgica, monitorización u otros acorde al riesgo preestablecido, y medidas de cuidados postoperatorios específicas. Además es durante la realización de la evaluación preoperatoria que el anestesiólogo puede comenzar a establecer la relación médico-paciente, consideración muy importante para el éxito de toda la intervención.
La no realización de la evaluación preoperatoria puede significar complicaciones no previstas y evitables en los pacientes, con el consiguiente aumento de la morbimortalidad, o la suspensión de procedimientos quirúrgicos programados con los problemas de organización, de costos y de molestias para el paciente que esto implica. El reporte publicado por Runciman 8 del Australian Incident Monitoring Study nos informa que la inadecuada evaluación preoperatoria estuvo relacionada con 53 de 153 muertes atribuibles a la anestesia. Los pacientes tienen un riesgo 6 veces mayor de morir cuando no hay evaluación preoperatoria.
-
¿Quién debe definir el riesgo perioperatorio de los pacientes?
La evaluación preoperatoria es responsabilidad del anestesiólogo que va a acompañar al paciente durante la cirugía. Lo anterior no significa que ese anestesiólogo debe conocer y evaluar en los días previos personalmente a todos los pacientes que va a atender.
El concepto que manejamos actualmente es que se deben generar esquemas de evaluación que permitan identificar fácil, rápida y claramente a lo menos a los pacientes de bajo y alto riesgo. La mayor proporción de los pacientes son de bajo riesgo o sanos a excepción de la alteración que origina la indicación quirúrgica, y son sometidos a cirugías de bajo o mediano riesgo. Estos pacientes no necesitan más que una evaluación clínica adecuada, la cual puede y debe ser realizada por un médico no especialista en anestesiología, por ejemplo el cirujano tratante. La gran mayoría de las veces los datos clínicos bastan para tomar una decisión; en este grupo de pacientes de bajo riesgo raramente es necesaria alguna intervención previa4. De esta manera, el paciente llega ya evaluado al centro donde va a realizarse la intervención y el anestesiólogo corrobora el mismo día de la cirugía los datos ya extraídos, sin retrasar la cirugía, ni aumentar los costos totales. Si en la evaluación por el médico no especialista en anestesiología se identifica a un paciente de muy alto riesgo, es claro que un procedimiento electivo no puede realizarse, por lo que, ese paciente no llegará a pabellón. Su destino será la derivación hacia los centros o especialistas que manejen su situación de alto riesgo previo a la cirugía electiva. Los pacientes de riesgo intermedio van a ser siempre los más discutidos y los que más controversia van a generar. Una vez identificados estos pacientes, deben ser derivados al anestesiólogo para definir el adecuado plan anestésico perioperatorio. Los métodos implementados para captar a estos pacientes derivados es a través de la organización de policlínicos de evaluación preoperatoria y por la clásica elaboración de interconsultas de especialidad.
En resumen, el primer enfrentamiento en la evaluación preoperatoria de los pacientes es realizado por un médico no especialista en anestesiología, generalmente el médico tratante, quien debe ser capaz de definir una conducta en la gran mayoría de los pacientes (los de bajo y alto o muy alto riesgo). La minoría de los pacientes debe ser evaluado previamente por el anestesiólogo para definir un plan perioperatorio específico.
-
Condiciones mínimas necesarias para la realización de una adecuada evaluación preoperatoria 4
Independientemente de quien realice la evaluación preoperatoria, el momento y el lugar en que ésta se haga, hay condiciones que deben cumplirse necesariamente:
-
Debe existir la posibilidad de entrevistar al paciente y/o a los familiares, especialmente si no hay cooperación del paciente.
-
Se debe asegurar un acceso fácil y completo a la historia médica del paciente.
-
Se debe poder realizar un examen físico completo, con énfasis en la evaluación de la vía aérea, sistema cardiovascular y respiratorio.
-
Los test de laboratorio deben realizarse cuando estén indicados.
-
Las interconsultas a otros especialistas deben ser una opción factible.
-
¿Cuándo debe realizarse la evaluación preoperatoria por el anestesiólogo?
El momento de la evaluación preoperatoria ha sido también fuente de controversia y al igual que en la definición de quién debe realizarla, hay que tener una visión de costo-beneficio para obtener alguna conclusión.
Hay tres opciones: 1) evaluación en días previos a la cirugía; 2) evaluación el día inmediatamente anterior a la cirugía y 3) evaluación el mismo día de la cirugía.
Dependiendo del estado previo del paciente y del tipo de cirugía al que va a ser sometido, será el momento más adecuado de evaluación.
Los pacientes de riesgo alto o muy alto deben ser evaluados en días previos ya sea por la vía de derivación a policlínicos de evaluación preoperatoria dirigidos por anestesiólogos o por el envío de interconsultas a la especialidad. Cuando la cirugía se considera de alto riesgo, la evaluación de historia clínica, entrevista al paciente y examen físico se deben realizar al menos el día previo. En cirugía de bajo o moderado riesgo la evaluación se puede realizar el día previo o el mismo día de la cirugía 4 .
-
Principales elementos de una adecuada evaluación preoperatoria
Los datos clínicos han demostrado ser los más importantes para definir el riesgo de los pacientes. La historia clínica, que incluya las patologías crónicas y agudas existentes, los tratamientos recibidos para esas patologías, la severidad y duración de éstas, son elementos importantes. Las cirugías realizadas y su resultado, la historia de alergias y adicciones, dificultades en anestesias previas o historia familiar de dificultades con la anestesia, también son datos importantes. El ayuno preoperatorio debe consignarse.
Un dato que por sí solo puede definir un pronóstico es el de la capacidad funcional. Claramente se debe consignar si el paciente tiene buena o mala capacidad funcional, ya sea por la definición de “equivalentes metabólicos” (METs) que puede realizar (a lo menos 4), o por las clasificaciones clásicas de CF según aparición de ángor o disnea 10 . Este dato es tan importante que si el paciente se encuentra imposibilitado de aportar el dato porque su patología le impide el ejercicio, muchas veces se debe buscar activamente con algún test de estrés que aporte similar información.
El examen físico debe ser completo, con énfasis en el aparato cardiovascular y respiratorio. Es muy importante además definir las condiciones de la vía aérea del paciente. Se debe establecer el grado de dificultad de manejo de la vía aérea previo al procedimiento anestésico evaluando la presencia de predictores clínicos de vía aérea difícil 11 .
En octubre de 2008 la ASA publicó una Declaración acerca de la realización de test preoperatorios de rutina o screening 12 . Claramente se señala que las pruebas preoperatorias, como un componente de la evaluación preanestésica, pueden ser indicadas para diversos propósitos, incluyendo pero no limitado a: 1) el descubrimiento o identificación de una enfermedad o trastorno que puede afectar el cuidado anestésico en el peri operatorio; 2) la verificación o la evaluación de un trastorno o enfermedad ya conocido, cuyo tratamiento médico o alternativo puede afectar los cuidados anestésicos perioperatorios y 3) la formulación de planes específicos y alternativas para el cuidado perioperatorio anestésico. Los test de laboratorio de rutina o de screening no son necesarios para la evaluación preanestésica de los pacientes. Indicaciones apropiadas para solicitar estas pruebas incluyen la identificación de indicadores clínicos específicos o factores de riesgo (por ejemplo, edad, enfermedad preexistente, magnitud de la intervención quirúrgica). Esta declaración se reafirma en la actualización de la “Practice Advisory for Preanesthesia Evaluation” de la ASA de marzo de 2012.
En resumen, los anestesiólogos individuales deben pedir pruebas cuando, a su juicio, los resultados pueden influir en las decisiones en materia de riesgos y la gestión de la anestesia y la cirugía. Los requisitos legales que puedan existir para las pruebas de laboratorio, deben ser considerados. Los resultados de los ensayos correspondientes para el manejo anestésico deben ser revisados antes de iniciación de la anestesia. Anomalías relevantes deben tenerse en cuenta y tomarse las medidas correspondientes, si resulta apropiado.
De esta manera el electrocardiograma, la ecocardiografía, la radiografía de tórax, los test de función pulmonar, el nivel de hemoglobina, los test de coagulación, el electrolitograma, el nitrógeno ureico, la creatininemia y el examen de orina, no debieran ser solicitados si no hay un sustento clínico que lo justifique. Roizen 13 señalaba en 1989 que la realización de test innecesarios podía provocar iatrogenias por conductas tomadas basadas en exámenes en el límite de la anormalidad o derechamente falsos positivos, esto podía aumentar los riesgos médico-legales, perjudicando el resultado de nuestra práctica. Además señalaba que aproximadamente US$ 40 billones se gastaban por año en test preoperatorios y evaluación preoperatoria en EE.UU., de los cuales al menos el 60% era dinero perdido. Ya hace más de 20 años un estudio de 2.000 pacientes sometidos a cirugía demostraba que los test de screening aportaban sólo en el 0,22% de la toma de decisiones en conductas perioperatorias 14 .
El cuándo se justifica o es necesario apoyarse en una evaluación con exámenes de laboratorio o funcionales nos obliga a ser mucho más rigurosos en la evaluación clínica de nuestro paciente. Es claro que el paciente que no tiene patología agregada y que va a un procedimiento de bajo o mediano riesgo, raramente va a necesitar algún tipo de evaluación extra.
EVALUACIÓN PREOPERATORIA CARDIOVASCULAR PARA CIRUGÍA NO CARDIACA
Todo paciente que va a someterse a una intervención quirúrgica requiere una evaluación cardiovascular que establezca su riesgo quirúrgico. Las complicaciones cardiacas son las más frecuentes en el perioperatorio, estimándose su incidencia en cirugía no cardiaca en torno al 8%; la principal etiología es la enfermedad coronaria. Más de un tercio de los adultos sometidos a este tipo de cirugías padecen o tienen factores de riesgo de coronariopatía; ésta es más prevalente según se incrementa la edad media poblacional. La incidencia de IAM perioperatorio en la población general sometida a cirugía no cardiaca fluctúa entre 0,5% y 1,2%. La mortalidad del IAM peri operatorio fluctúa entre 25% y 70% 1 . De esta manera, estamos frente al grupo de complicaciones más frecuente y con más alta trascendencia para el paciente por la morbimortalidad asociada. Se entiende así que este es el principal problema a resolver con la evaluación preoperatoria.
La cirugía y la anestesia someten al paciente a situaciones de estrés durante el período perioperatorio, que obligan a que se establezca la capacidad del enfermo de responder a esas demandas, desaconsejando la cirugía si se considera que el riesgo es inadmisible. Cada vez aumenta más la proporción de casos de cirugía mayor en pacientes de más de 65 años, con el consiguiente incremento de la comorbilidad cardiovascular, especialmente por el riesgo de infarto de miocardio, angina inestable e insuficiencia cardíaca perioperatoria.
En el año 1996 se publicaron las primeras “Guidelines for Perioperative Cardiovascular Evaluation for Noncardiac Surgery” por el grupo de trabajo de la ACC/AHA (American College of Cardiology/American Heart Association), dirigido por el cardiólogo Kim Eagle. Este es sin duda el mayor esfuerzo realizado en el área de la evaluación preoperatoria de pacientes, por la calidad de la evidencia reunida, el enfoque clínico y la universalidad de las recomendaciones. Tres actualizaciones se han realizado, los años 2002, 2006 y 2007, siendo la última una modificación mayor. Actualmente el grupo es dirigido por el anestesiólogo Lee Fleisher 15 .
El objetivo planteado por la fuerza de trabajo era “…identificar los pacientes de alto y bajo riesgo cardiovascular para realizar una mejor intervención terapéutica en el perioperatorio con una óptima utilización de los recursos”. Esto inmerso en una era de contención de costos en salud en donde las necesidades son infinitas y los recursos limitados. Lo que se desea es establecer un perfil de riesgo del paciente basados en el estado cardiovascular previo y el tipo de cirugía al que va a ser sometido. Cada recomendación contiene la definición de la fuerza de ésta y el nivel de evidencia científica que lo respalda, acorde con la conducta actual en las guías médicas. Al establecer el perfil de riesgo podemos realizar las siguientes acciones que nos permitirán disminuir las complicaciones cardiovasculares:
-
Modificar el tratamiento que trae el paciente.
-
Posponer la cirugía hasta mejorar las condiciones del paciente.
-
Establecer un tipo específico de manejo intraoperatorio (técnica anestésica, monitorización).
-
Establecer un manejo postoperatorio específico (unidad de cuidados especiales).
-
Revascularizar al paciente previo a la cirugía no cardíaca.
Cabe destacar que todo este esquema de evaluación considera procedimientos quirúrgicos electivos, por lo que, en las situaciones de urgencia en las que no podemos posponer la intervención quirúrgica, sólo nos queda optimizar el manejo intraoperatorio específico y un adecuado manejo postoperatorio.
-
Algoritmo
Se presenta a continuación un algoritmo para la toma de decisiones en pacientes cardiópatas sometidos a cirugía no cardiaca, considerando tres elementos fundamentales:
-
Condición cardiaca activa o Factores clínicos de riesgo (según Índice de Riesgo Cardiaco Revisado de Lee) 16 , referido a ciertos tipos de patologías cardiacas, ya sea estén en tratamiento o no.
-
Capacidad funcional: buena o mala.
-
Tipo de cirugía: de alto, mediano o bajo riesgo; con énfasis en la cirugía vascular.
– Condición cardíaca activa: se refiere a la gran patología cardíaca descompensada e incluye los síndromes coronarios inestables: infarto de miocardio agudo o reciente, con riesgo isquémico importante, angina inestable o grave (clase II-IV Canadiense). Insuficiencia cardiaca descompensada. Arritmias graves: bloqueo AV de alto grado, arritmia ventricular sintomática existiendo cardiopatía basal, arritmia supraventricular con frecuencia ventricular descontrolada. Enfermedad valvular grave: estenosis de alto grado (especialmente de la válvula aórtica y mitral).
Los Factores Clínicos de Riesgo derivan del Índice de Riesgo Cardiaco Revisado de Lee21, excluyéndose el riesgo de la cirugía, ahora tratado como parámetro independiente. Aquí se produjo un cambio importante respecto a lo definido en las primeras ediciones de las guías por cuanto se eliminan los predictores clínicos de riesgo intermedio y menor y se comienza a utilizar este Índice de Lee que tiene la característica de haber sido probado por largo tiempo con mediciones en gran número de su efectividad. Este Índice además tiene la particularidad de permitir sumar factores de riesgo lo que lleva a una mejor precisión del mismo (Tabla 2).
Tabla 2 Índice de Riesgo Cardiaco Revisado (Lee y cols, 1999) 16
| Factores de riesgo a evaluar | ||
| 1 Cirugía de alto riesgo
2 Cardiopatía Isquémica 3 Insuficiencia cardíaca 4 Accidente Cerebro Vascular (ACV) 5 Diabetes Mellitus |
||
| Clase |
N° de factores de riesgo |
Complicación grave |
| I |
0 |
0,5% |
| II |
1 |
1,3% |
| III |
2 |
3,6% |
| IV |
3 o más |
9,1% |
– Capacidad funcional: se define según la cantidad de equivalentes metabólicos (METs) que se pueden desarrollar. Al desarrollar más de 4 METs se considera una buena capacidad funcional (Tabla 3).
Tabla 3 Requerimientos energéticos estimados para distintas actividades
| De 1 a 4 METs | De 4 a 7 METs | De 7 a 10 METs |
| Cuidarse uno mismo | Subir un piso sin descansar o subir una cuesta | Tareas domésticas pesadas |
| Asearse, vestirse y comer | (mover muebles, frotar suelos) sin ayuda | |
| Caminar en llano a 6 Km/h | Realizar deportes como esquí tenis, natación o fútbol | |
| Conducir vehículos | Realizar jardinería, hacer camas | |
| Tareas domésticas ligeras | Baile de salón lento | Subir escaleras con peso |
| Caminar en llano, lento. | Actividad sexual ordinaria | |
| Correr distancias cortas | ||
| Modificado de Fleisher et al15. | ||
– Tipo de cirugía: se diferencian tres grados de riesgo en función de la tasa de morbimortalidad perioperatoria:
-
Alto riesgo: morbimortalidad superior al 5%. Incluye cirugía mayor de urgencia, principalmente en ancianos, cirugía aórtica o vascular mayor, cirugía vascular periférica y cirugías prolongadas (torácica, abdominal, de cabeza o cuello) en las que sean previsibles importantes cambios hemodinámicos, pérdidas de volumen o sangrado. En la actualización de 2007 se propone un especial énfasis en el riesgo de la cirugía vascular, considerándola por sí sola como cirugía de riesgo muy elevado.
-
Riesgo intermedio: morbimortalidad inferior al 5%. Incluyen cirugía urológica, ortopédica, procedimientos no complicados abdominales, torácicos, en cabeza o cuello.
-
Riesgo bajo: morbimortalidad inferior al 1%. En general incluyen intervenciones dermatológicas, oftalmológicas (cataratas), procedimientos endoscópicos y superficiales, cirugía de mama.
-
Estrategia de la toma de decisiones
Deben considerarse cinco pasos, que por orden de importancia en la escala de la toma de decisiones son: prioridad de la cirugía, existencia de condiciones cardiacas activas, riesgo de la cirugía, capacidad funcional del paciente y existencia de factores de riesgo según el Índice de Riesgo Cardiaco Revisado y el número de los mismos 16 .
Paso 1: Cirugía no cardiaca de emergencia implica someter a cirugía al paciente considerando un manejo intra y postoperatorio específico según el riesgo establecido.
Paso 2: El algoritmo considera la condición clínica activa, la presencia de al menos una de éstas obliga a estudiar mucho más profundamente al paciente ya que el riesgo de someterlo a una cirugía electiva es intolerablemente alto. Este paciente debe ser derivado al cardiólogo para que resuelva su situación de riesgo previo a la cirugía (Figura 1).
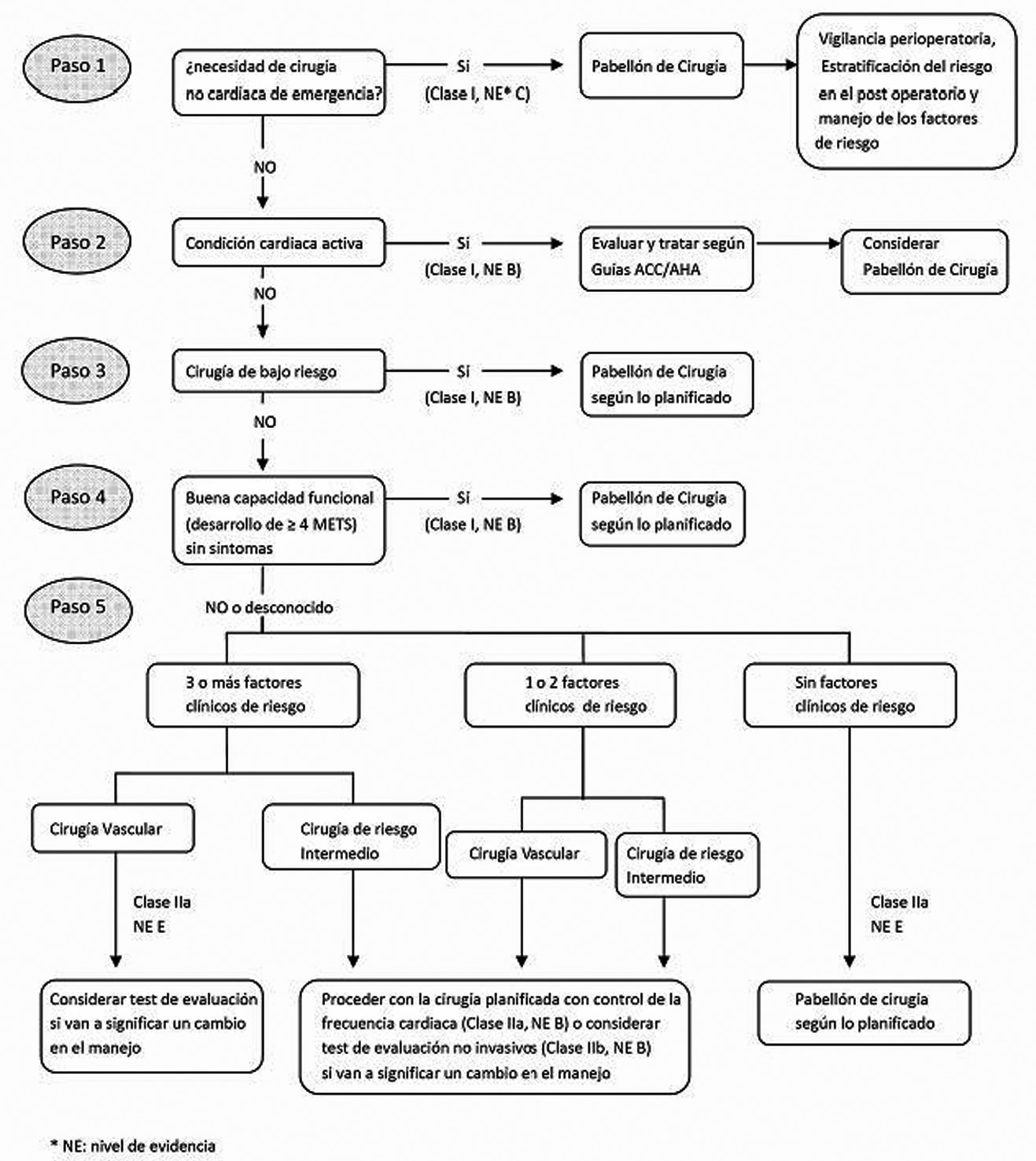
Figura 1 Algoritmo para la evaluación cardíaca perioperatoria en cirugía no cardíaca (Fleischer 15 ).
Paso 3: La realización de una cirugía de bajo riesgo no requiere una mayor evaluación ni preparación, debiendo proceder a realizarse, incluso ante la ausencia de la determinación de la capacidad funcional o si ésta es evaluada como mala. Sólo la presencia de una condición clínica activa implicaría un riesgo intolerable.
Paso 4: La constatación de una buena capacidad funcional en un paciente asintomático significa la realización de la cirugía sin otro tipo de estudio. Aquí destaca la importancia de la determinación de la capacidad funcional ya que en prácticamente todas las cirugías, si ésta es buena, implica un riesgo adecuadamente controlado por lo que, el procedimiento puede realizarse sin mayor evaluación.
Paso 5: Si no se conoce la capacidad funcional o ésta es mala, debe relacionarse la presencia de factores clínicos con el riesgo de la cirugía para tomar una decisión (Figura 1).
Un concepto básico a considerar es que las exploraciones complementarias específicas se justifican únicamente cuando el resultado de las mismas pueda motivar un cambio en la conducta terapéutica. Además se confirma que es poco frecuente que sea necesario realizar una actuación (tratamiento, exploración complementaria, etc.) para reducir el riesgo perioperatorio, sin que dicha actuación no esté también indicada independientemente de tratarse de un contexto quirúrgico.
En los pacientes con 3 o más factores de riesgo del Índice de Riesgo Cardiaco Revisado de Lee sometidos a cirugía de riesgo intermedio y en los pacientes con 1 ó 2 factores de riesgo sometidos a cirugía vascular o a cirugía de riesgo intermedio, el control preoperatorio de la frecuencia cardiaca con betabloqueantes se considera una buena alternativa a la realización de pruebas no invasivas cuando el resultado de éstas no se prevé que cambien la actitud perioperatoria.
Estas recomendaciones, como la mayoría de las recomendaciones sobre evaluación preoperatoria, basan la cadena de toma de decisiones en una adecuada historia clínica y una exploración física cuidadosa. Evitando, en la mayoría de las ocasiones, la realización rutinaria de exploraciones complementarias, que suponen una sobrecarga económica y estructural del sistema de salud y que no están libres de posibles complicaciones iatrogénicas.
SITUACIONES ESPECIALES
-
Enfermedad coronaria conocida
En los pacientes que tienen enfermedad coronaria conocida es necesario aclarar la condición de ésta en relación a: ¿cuál es el tamaño del miocardio en riesgo?, ¿cuál es el umbral isquémico de ese miocardio o la carga de stress necesaria para desencadenar la isquemia?, ¿cuál es la función ventricular?, ¿está optimizado el manejo y tratamiento?
Posiblemente en estos pacientes para responder las preguntas anteriores sea necesario realizar algún tipo de test no invasivo para definir el umbral de stress que desencadena la isquemia.
-
Hipertensión arterial
Se discute en la literatura la necesidad de postergar la cirugía electiva en pacientes con hipertensión arterial avanzada (presión arterial sistólica mayor o igual a 180 mmHg y/o presión arterial diastólica mayor o igual a 110 mmHg) hasta obtener un mejor control de la misma. El estudio de Weksler 17 , publicado el 2003, no pudo demostrar ventajas en posponer hasta un mejor control a pacientes con hipertensión arterial crónica con presión arterial diastólica 110-130 mmHg y que no tenían alguna condición importante de riesgo cardiovascular. Un factor importante a considerar es la alta calidad de los mecanismos de monitorización de la presión arterial que se disponen en la actualidad y la gran eficacia de la terapia intravenosa para un rápido control de las cifras tensionales.
Persiste la discusión acerca de la necesidad de suspender previo a la cirugía el tratamiento con IECA y antagonistas de los receptores de angiotensina.
-
Enfermedad de válvulas cardiacas
La mortalidad en cirugía no cardiaca de pacientes con valvulopatía aórtica sintomática supera el 10%. Estos pacientes no deben someterse a cirugía electiva sin resolver previamente esta condición. Si el paciente no es candidato para una cirugía valvular se podría plantear la valvuloplastía con balón como puente para la cirugía.
Si la estenosis aórtica es severa y asintomática, al menos debiera tener una evaluación exhaustiva de su condición durante el último año.
La estenosis mitral significativa aumenta el riesgo de falla cardiaca en cirugía no cardiaca. Si la estenosis mitral es severa se puede plantear la corrección quirúrgica previa o la valvuloplastía con balón.
OTRAS CONSIDERACIONES
Existen muchas otras consideraciones que deben tenerse en cuenta en los pacientes que poseen algún grado de riesgo cardiovascular aumentado. Estos pacientes deben estar efectuando su control y recibiendo su tratamiento con el especialista correspondiente y con ellos debemos concordar algunas adecuaciones o cambios en su esquema de tratamiento.
Dentro de los elementos a considerar se encuentran: inicio, mantención o suspensión de terapia con bloqueadores de los receptores beta adrenérgicos, estatinas, agonistas de receptores alfa 2 adrenérgicos o bloqueadores de los canales de calcio.
Otro tema que ha ganado creciente importancia por el cada vez mayor número de pacientes sometidos a revascularización coronaria endovascular es el referido al manejo de los stent coronarios ya sean medicados o no. Se debe concordar con el cardiólogo tratante el mejor momento para realizar una cirugía electiva en estos pacientes y el manejo especial que se debe tener si requirieran alguna cirugía de emergencia.
CONCLUSIÓN
Es imprescindible la realización de evaluación preoperatoria de los pacientes que serán sometidos a algún procedimiento quirúrgico u otro tipo de invasión. La determinación previa del riesgo al que será sometido el paciente permite elaborar planes y estrategias tendientes a minimizarlo. Los factores más importantes para definir el riesgo perioperatorio derivan de una adecuada evaluación clínica de los pacientes. Los test de evaluación de rutina rara vez significan un cambio en la conducta del anestesiólogo o el cirujano y sólo debieran realizarse cuando la evaluación clínica lo justifique. De acuerdo a lo anterior resulta simple definir conductas en la gran mayoría de los pacientes, especialmente en los de bajo riesgo que van a una cirugía de riesgo bajo o intermedio. La sola aplicación de este último concepto significa un gran avance en la seguridad y resultados de nuestra actividad.
Referencias
- Gilsanz F, Peña C de la, Madrid L, et al. Estudio preliminar de morbimortalidad sobre un análisis de 2.765 intervenciones en España. Actualizaciones en Anestesiología y Reanimación (sólo online). 1999; 9: 1-11.
- Collins VJ. Registros, mortalidad, riesgo quirúrgico y consideraciones médico-legales. En: Anestesiología. Collins VJ. 3a Ed. Interamericana McGraw-Hill. México. 1996: 29-67.
- Task Force in Preanesthesia Evaluation. Practice Advisory for Preanesthesia Evaluation. A report by the American Society of Anesthesiologists Task Force on Preanesthesia Evaluation. Anesthesiology 2002; 96: 485-496.
- Task Force in Preanesthesia Evaluation. Practice Advisory for Preanesthesia Evaluation. An update report by the American Society of Anesthesiologists Task Force on Preanesthesia Evaluation. Anesthesiology 2012; 116: 522-538.
- Desborough JP. The stress response to trauma and surgery. Br J Anaesth 2000; 85: 109-117.
- Cohen MM. A survey of 112.000 anaesthesia one teaching hospital. (1975-1983). Can Anaes Soc J 1986; 33: 22-31.
- García Sánchez A. Morbilidad en anesthesia y reanimación. Riesgo anestésico. Act Anest Reanim 2000; 10: 1-8.
- Runciman WB. Australian Society of Anaesthetists Newsletter 1994; 94: 15-17.
- Apfelbaum JL. Current controversies in adult outpatient anesthesia. Amer Soc Anesth Refresher Course Series, Dallas, TX, 1999, pp 215-221.
- By New York Heart Associattion: Functional Capacity and Objetive Assessment. En: Dolgin, M.: Nomenclature and Critera for Diagnosis of Diseases of the Heart and Great Vessels. The Criteria Committee of the New York Heart Association. (Ninth).Boston, Massachusetts, Little, Brown and Co. 1994; 4: pp 253-255.
- Practice Guidelines for Management of the Difficult Airway. An Updated Report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 2003; 98: 1269-1277.
- Statement on routine preoperative laboratory and diagnostic screening. Committee of Origin: Standards and Practice Parameters. (Approved by the ASA House of Delegates on October 15, 2003, and last amended on October 22, 2008).
- Roizen M. Preoperative patient evaluation. Can J Anaesth 1989; 36: S13-S19.
- Kaplan EB. The usefulness of preoperative screening. JAMA 1985; 253: 3576-3581.
- Fleisher LA, Beckman JA, Brown KA, Calkins H, Chaikof E, Fleischmann KE, Freeman WK, Froehlich JB, Kasper EK, Kersten JR, Riegel B, Robb JF. ACC/AHA 2007 guidelines on perioperative cardiovascular evaluation and care for noncardiac surgery: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines on Perioperative Cardiovascular Evaluation for Noncardiac Surgery). J Am Coll Cardiol 2007; 50: e159-241. This article has been copublished in the October 23, 2007, issue of Circulation.
- Lee TH. Derivation and prospective validation of a simple index for prediction of cardiac risk of major noncardiac surgery. Circulation. 1999; 100: 1043-1049.
- Weksler N, Klein M, Szendro G, et al. The dilemma of immediate preoperative hypertension: to treat and operate, or to postpone surgery? J Clin Anesth. 2003; 15: 179-183.


 Creative Commons Attribution
Creative Commons Attribution