Ignacio Rodríguez-Guevara1, Rafael Alfonso Reyes-Monge2, Carlos Daniel Reyes-Monge3, Samir González-Sotelo2, Orlando Rubén Pérez-Nieto3, Manuel Alberto Guerrero Gutiérrez MD.4
Recibido: 04-06-2024
Aceptado: 15-06-2024
©2024 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 53 Núm. 4 pp. 383-387|https://doi.org/10.25237/revchilanestv53n4-13
PDF|ePub|RIS
Weaning of mechanical ventilation in patients with obesity
Abstract
In this second part of airway management, we will focus on extubation and withdrawal of mechanical ventilation in the obese patient, both in the operating room and in the perioperative period. Obesity is a multifactorial condition that represents a global public health issue. This article examines the challenges and special considerations in weaning obese patients from invasive mechanical ventilation (IMV). Obesity has been shown to increase the risk of respiratory failure and prolong the duration of mechanical ventilation, as well as the number of extubation attempts. Observational studies and clinical trials highlight the correlation between a higher body mass index (BMI) and an increased likelihood of extubation failures, leading to prolonged stays in the intensive care unit (ICU) and extended hospitalizations. During the weaning process, the physiological changes induced by obesity, such as cephalad displacement of the diaphragm and increased airway resistance, complicate extubation. It is recommended to withdraw sedation and conduct adequate spontaneous breathing trials (SBT). Positive end-expiratory pressure (PEEP) and the use of high-flow nasal cannula (HFNC) or non-invasive ventilation (NIV) can improve post-extubation outcomes. Alternating between HFNC and NIV has been shown to reduce the reintubation rate and mortality in obese patients. With appropriate strategies, the risks associated with ventilator weaning can be minimized, improving mortality rates and reducing the days of mechanical ventilation and hospitalization.
Resumen
En esta segunda parte del manejo de la vía aérea, nos enfocaremos en la extubación y retiro de la ventilación mecánica en el paciente con obesidad, tanto en sala de operaciones como en el perioperatorio. La obesidad es una condición multifactorial que representa un problema de salud pública global. Este artículo examina los desafíos y consideraciones especiales en el retiro de la ventilación mecánica invasiva (VMI) en pacientes obesos. Se ha demostrado que la obesidad aumenta el riesgo de falla respiratoria y prolonga el tiempo de ventilación mecánica, así como el número de intentos de extubación. Estudios observacionales y ensayos clínicos destacan la correlación entre un mayor índice de masa corporal (IMC) y un incremento en la probabilidad de fallas en la extubación, con un consecuente aumento en la estancia en la unidad de cuidados intensivos (UCI) y la duración de la hospitalización. Durante el proceso de retiro del ventilador, los cambios fisiológicos inducidos por la obesidad, como el desplazamiento cefálico del diafragma y el aumento de la resistencia de las vías aéreas, complican la extubación. Se recomienda retirar la sedación y realizar pruebas de ventilación espontánea (PVE) adecuadas. La presión positiva al final de la espiración (PEEP) y el uso de cánulas nasales de alto flujo (CNAF) o ventilación no invasiva (VNI) pueden mejorar los resultados post-extubación. Alternar entre CNAF y VNI ha mostrado reducir la tasa de reintubación y la mortalidad en pacientes obesos. Con estrategias adecuadas, se pueden minimizar los riesgos asociados al retiro del ventilador, mejorando la mortalidad y reduciendo los días de ventilación mecánica y hospitalización.
-
Introducción
En esta segunda parte del manejo de la vía aérea, nos enfocaremos en la extubación y retiro de la ventilación mecánica en el paciente con obesidad, tanto en sala de operaciones como en el perioperatorio. La obesidad es una condición multifactorial descrita por la Organización Mundial de la Salud como un aumento excesivo del tejido adiposo en el cuerpo, y se considera un problema de salud pública a nivel global. La obesidad se define como un índice de masa corporal (IMC) > 30[1]. Se ha encontrado que la obesidad se correlaciona con un mayor riesgo de falla respiratoria, un incremento en el tiempo de ventilación mecánica y un aumento en los intentos para realizar el retiro de la ventilación mecánica invasiva (VMI)[2].
La extubación puede ser en el posoperatorio, en la sala de quirófano o recuperación, o bien, en la Unidad de Cuidados Intensivos (UCI), secundaria a un procedimiento quirúrgico o a una enfermedad aguda crítica que haya requerido una intubación o VMI. Los pacientes con sobrepeso u obesidad pueden presentar más complicaciones durante el proceso del retiro del ventilador, debido a que la obesidad genera restricción pulmonar, particularmente, en fenotipos androides, en la cual se centra más en el abdomen y tórax, a diferencia del fenotipo femenino que centra el tejido adiposo alrededor de la cadera. La presión de la caja torácica incrementada condiciona atelectasias e hipoxemia en posición supina, factores que pueden entorpecer el período de retiro del ventilador mecánico[3].
Ilyas et al., publicaron un estudio observacional prospectivo que incluyó a 288 pacientes con un IMC superior a 30 kg/m2. Los resultados indicaron que, a medida que aumenta el IMC, se asocia con una mayor probabilidad de falla en la extubación (p < 0,001). En el estudio, el 50% de la población tuvo fallas en el proceso de extubación, lo que resultó en un incremento en los días de estancia en la unidad de cuidados intensivos (UCI) (p < 0,001) y un aumento en la duración de la hospitalización (p < 0,007). Sin documentar incremento en la mortalidad en UCI (p = 0,108) o a 28 días (p = 0,067)[4]. Un estudio realizado en un centro hospitalario especializado en cirugía bariátrica laparoscópica encontró que los pacientes con obesidad, con una media de IMC de 40,3 (IQR: 34,6-46,0), presentan una prevalencia de atelectasia de hasta el 32,6% (IC 95%: 27,0-38,9) [5]. Esta variable debe considerarse, cuidadosamente, durante el proceso de extubación para prevenir fallas en el retiro de la ventilación mecánica.
-
Consideraciones especiales en el proceso de retiro del ventilador en pacientes con obesidad
La obesidad induce cambios en la fisiología respiratoria. Durante la ventilación espontánea hay un desplazamiento cefálico del diafragma, lo que condiciona un menor volumen de reserva espiratoria, una menor capacidad residual funcional y una menor capacidad pulmonar total. Además, se presenta un aumento en la resistencia de la vía aérea, lo que condiciona una limitación del flujo espiratorio. Durante la ventilación controlada, la posición y el tejido adiposo condicionan una elevación de la presión pleural, resultando en una presión transpulmonar negativa. Esta presión transpulmonar se asocia a atelectasias y disminución en la capacidad residual funcional. El paciente obeso con ventilación espontánea requiere mayores niveles de presión en la vía aérea para mantener el pulmón abierto, especialmente, durante la exhalación[3].
Al igual que en el resto de los pacientes, es importante retirar la sedación para evitar la ventilación mecánica prolongada e iniciar la prueba de retiro de ventilación espontánea. Durante la extubación, los efectos residuales de los anestésicos y la debilidad muscular pueden afectar la acción de los músculos, impactando, negativamente, el proceso de destete. La obstrucción de las vías aéreas superiores es común y se ve con mayor intensidad en presencia de efectos de sedantes. En el paciente obeso, además, la presión pleural elevada secundaria a la elevación diafragmática conduce a una presión transpulmonar negativa al final de la espiración, produciendo atelectasias y colapso de las vías aéreas[6].
-
Consideraciones de la PEEP durante el proceso de retiro del ventilador
Obi et al., realizaron un estudio controlado aleatorizado (ECA) piloto en pacientes con obesidad mórbida con IMC > 40 y traqueostomía, con el objetivo de demostrar si era más eficiente el proceso de retiro del ventilador cuando la programación de PEEP es guiada por presión transpulmonar espiratoria (PTPe) de 0 a 5 cmH2O medida por balón esofágico (be), contra colocar el nivel de PEEP por la mejor Cst. No se pudo demostrar diferencias en tiempo de liberación del ventilador (p = 0,1), ni en niveles de PEEP (p = 0,38)[7].
-
Criterios de extubación en quirófano
El proceso de extubación en el quirófano es un procedimiento electivo. Dependiendo de las características del paciente, la experiencia del personal y la infraestructura del hospital, la extubación se puede posponer o realizar fuera del quirófano. Los criterios generales para la extubación se exponen en la Tabla 1[8]. Esta estrategia se basa en parámetros clínicos que predicen que el paciente tiene la capacidad de mantener una dinámica ventilatoria adecuada.
El paciente obeso, a pesar de tener una mecánica ventilatoria adecuada, suele asociarse con predictores de vía aérea difícil y mayores complicaciones durante la extubación. La Difficult Airway Society (DAS) propone un algoritmo de manejo[9] que clasifica al paciente obeso como de alto riesgo de falla en la extubación, por lo que es importante planificar nuestra extubación en base a la experiencia e infraestructura. Se recomienda la extubación del paciente despierto, ya que generalmente es más segura, dado que el retorno del tono de la vía aérea, los reflejos y el impulso respiratorio permiten al paciente mantener su propia vía aérea.
-
Pruebas predictoras de éxito/fallo al retiro del ventilador
Se recomienda realizar la prueba de respiraciones rapidas y superficiales (PRRS) para predecir el fallo de retiro del ventilador, una cifra < 105 correlaciona con fallo a la extubación. Se debe evaluar la fuerza de los músculos inspiratorios midiendo la fuerza inspiratoria negativa máxima con una oclusión en fase espiratoria en la vía aérea por 20 segundos, una cifra > 25 cmH2O puede ser asociada a éxito a la extubación, ya que correlaciona con una contractilidad diafragmática adecuada.
Para evaluar los músculos espiratorios puede realizarse una prueba de tos, midiendo el flujo espiratorio al toser, en la cual, si se obtiene una cifra > 80 lpm podría asociarse a éxito a la extubación, debido a la capacidad adecuada de movilizar las secreciones bronquiales. También puede utilizarse una prueba semi-cuantitativa de la tos, en la cual, si el paciente es capaz de realizar tos enérgica, tendrá mayor posibilidad de éxito al retiro del ventilador. La prueba de fuga del balón se recomienda para mujeres con obesidad, pacientes sometidos a cirugia de cuello, embarazadas, pacientes con más de 6 días de ventilación mecánica invasiva o agitados. Una fuga > 20% se asocia a menor riesgo de estridor post-extubación. Si presenta falla a alguna de estas pruebas, debe buscarse la causa de manera exhaustiva; debilidad, disfunción diafragmática, neumonía, edema de la vía aérea, etc. y otorgar tratamiento inmediato[10].
Tabla 1. Criterios de extubación en la sala de quirófano

-
Prueba de despertar diario y prueba de ventilación espontánea
Es recomendable realizar, diariamente, una prueba de despertar (retirar los sedantes) junto con una prueba de ventilación espontánea (PVE). Retirar los sedantes diariamente y realizar una PVE se han asociado a menor mortalidad y a una liberación más rápida del ventilador mecánico[6].
La PVE puede realizarse con diferentes métodos, tradicionalmente se utiliza la pieza “T”, pero es cada vez más común realizar la PVE en modo espontáneo de presión soporte (PSV) con diferentes niveles de presión continua en la vía aérea (CPAP) y presión de soporte (PS)[11].
Mahul et al., compararon diferentes formas de realizar la PVE en pacientes con obesidad y demostraron que aquella que se asemeja más al trabajo ventilatorio (TV) que se generará posterior a la extubación es cuando se realiza con CPAP de 0 cmH2O y presión de soporte (PS) de 0 cmH2O. Los autores demostraron que programar la PVE con PS: 7 cmH2O + CPAP: 7 cmH2O, PS: 7 cmH2O + CPAP: 0 cmH2O, PS: 0 cmH2O + CPAP: 7 cmH2O, o pieza-T, generan una disminución marcada del TV durante la PVE, por lo que podrían resultar en una sobrestimación del éxito al retiro del ventilador[12].
-
Cánulas de alto flujo y ventilación no-invasiva post- extubación
Los pacientes con obesidad mórbida pueden tener mayor riesgo de fallo al retiro del ventilador, por lo que se ha estudiado la utilización de las cánulas nasales de alto flujo (CNAF) y la ventilación no-invasiva (VNI) con fines de reducir este riesgo[13].
Las CNAF y la VNI coinciden en el objetivo de mantener una oxigenación adecuada, un volumen pulmonar al final de la espiración, generado por el flujo alto o la presión en la vía aérea, reducir la carga de los músculos respiratorios y evitar una reintubación.
Ge et al., compararon en un análisis retrospectivo de la base de datos MIMIC-IV, la incidencia de reintubación en 2 grupos de pacientes con obesidad: 1) CNAF y 2) VNI. No hubo diferencias significativas en el riesgo de reintubación despúes de 96 h de la extubación entre ambos grupos (OR 1,50, p = 0,127), sin embargo, en los pacientes con IMC > 40 kg/m2, el grupo de CNAF presentó menor riesgo de reintubación a las 96 h (OR 0,06, p = 0,016). No se encontraron diferencias respecto a mortalidad (3,2% vs 5,2%, p = 0,571). El grupo de CNAF presentó más días de hospitalización comparado con el grupo de VNI (14 d contra 9 d, p = 0,005) y más días en UCI (7 d vs 5 d, p = 0,001) [14].
Thille et al., demostraron en un análisis post hoc de un estudio multicéntrico, que los pacientes con sobrepeso (IMC > 25) y obesidad presentaron menor tasa de reintubaciones a 7 días cuando se colocan CNAF inmediatamente después de la extubación y se alterna con VNI hasta las 48 h posteriores a la extubación (7% [15/204] vs. 20% [41/206], con una reducción absoluta de 13% y un número necesario a tratar de 8 pacientes. La mortalidad fue menor, de igual manera, en el grupo de CNAF alternada con VNI (2% vs. 9%; difference, -6% [95% confidence interval, -11 to -2]; p = 0,006)[15].
A pesar de la falta de evidencia más robusta al respecto, con la evidencia disponible, se puede recomendar, mayormente, el uso de VNI posterior a la extubación de pacientes con obesidad y sobrepeso, particularmente, en aquellos con mayor riesgo de fallo al retiro del ventilador, además de considerar alternar con CNAF en los espacios entre las sesiones de VNI.
En la Figura 1 proponemos un protocolo de retiro del ventilador mecánico para pacientes con obesidad, basado en la mejor evidencia disponible.
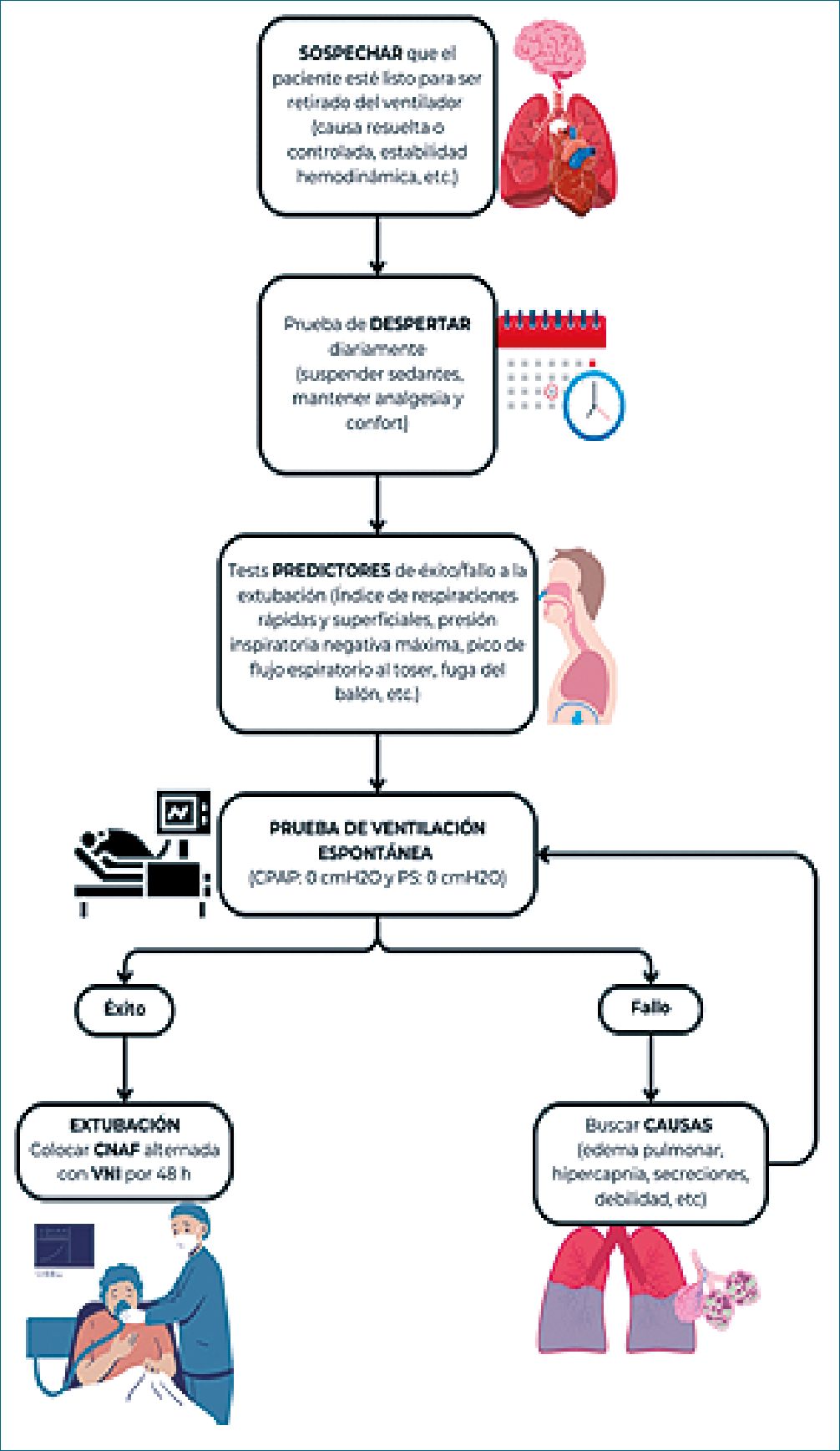
Figura 1. Algoritmo para retiro del ventilador mecánico en pacientes con obesidad.
-
Conclusión
Los pacientes con obesidad mórbida presentan mayor riesgo de fallo a a extubación y puede dificultarse este proceso. Recomendamos realizar un protocolo de retiro del ventilador en los pacientes con obesidad en la sala de quirófano o en la unidad de cuidados intensivos para reducir el riesgo de complicaciones posteriores a la extubación. Conocer las estrategias para minimizar el riesgo de fallo es necesario para obtener mejores resultados en mortalidad, días de ventilación mecánica y hospitalización.
Conflicto de intereses: Todos los autores declaran no tener conflictos de interés para el presente manuscrito.
-
Referencias
1. Abarca-Gómez L, Abdeen ZA, Hamid ZA, Abu-Rmeileh NM, Acosta-Cazares B, Acuin C, et al.; NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in body-mass index, underweight, overweight, and obesity from 1975 to 2016: a pooled analysis of 2416 population-based measurement studies in 128·9 million children, adolescents, and adults. Lancet. 2017 Dec;390(10113):2627–42. https://doi.org/10.1016/S0140-6736(17)32129-3 PMID:29029897
2. Tocalini P, Vicente A, Amoza RL, García Reid C, Cura AJ, Tozzi WA, et al. Association between obesity and mortality in adult patients receiving invasive mechanical ventilation: A systematic review and meta-analysis. Med Intensiva (Engl Ed). 2020;44(1):18–26. https://doi.org/10.1016/j.medine.2019.11.002 PMID:30195445
3. Pirrone M, Fisher D, Chipman D, Imber DA, Corona J, Mietto C, et al. Recruitment Maneuvers and Positive End-Expiratory Pressure Titration in Morbidly Obese ICU Patients. Crit Care Med. 2016 Feb;44(2):300–7. https://doi.org/10.1097/CCM.0000000000001387 PMID:26584196
4. Ilyas A, Kharadi N, Shafique M, et al. Incidence of Weaning Failure in Obese Patients in Intensive Care Unit. Cureus. 2024;16(3):e55881. Published 2024 Mar 10. https://doi.org/10.7759/cureus.55881.
5. Mancilla-Galindo. Javier & Ortiz-Gomez, Jesus & Pérez Nieto, Orlando & Jong, Audrey & Escarramán, Diego & Kammar-García, Ashuin & Ramirez-Mata, Luis & Díaz, Adriana & Guerrero Gutierrez, Manuel. (2024). Preoperative atelectasis in patients with obesity undergoing bariatric surgery: a cross-sectional study. https://doi.org/10.1101/2024.01.11.24301138.
6. Chanques G, Conseil M, Roger C, Constantin JM, Prades A, Carr J, et al.; SOS-Ventilation study investigators. Immediate interruption of sedation compared with usual sedation care in critically ill postoperative patients (SOS-Ventilation): a randomised, parallel-group clinical trial. Lancet Respir Med. 2017 Oct;5(10):795–805. https://doi.org/10.1016/S2213-2600(17)30304-1 PMID:28935558
7. Obi ON, Mazer M, Bangley C, et al. Obesity and Weaning from Mechanical Ventilation-An Exploratory Study. Clin Med Insights Circ Respir Pulm Med. 2018;12:1179548418801004. Published 2018 Sep 18. https://doi.org/10.1177/1179548418801004.
8. Benham-Hermetz J, Mitchell V. Safe tracheal extubation after general anaesthesia. BJA Educ. 2021 Dec;21(12):446–54. https://doi.org/10.1016/j.bjae.2021.07.003 PMID:34840816
9. Popat M, Mitchell V, Dravid R, Patel A, Swampillai C, Higgs A; Difficult Airway Society Extubation Guidelines Group. Difficult Airway Society Guidelines for the management of tracheal extubation. Anaesthesia. 2012 Mar;67(3):318–40. https://doi.org/10.1111/j.1365-2044.2012.07075.x PMID:22321104
10. Kacmarek RM, Wanderley HV, Villar J, Berra L. Weaning patients with obesity from ventilatory support. Curr Opin Crit Care. 2021 Jun;27(3):311–9. https://doi.org/10.1097/MCC.0000000000000823 PMID:33797429
11. Mahul M, Jung B, Galia F, et al. Spontaneous breathing trial and post-extubation work of breathing in morbidly obese critically ill patients. Crit Care. 2016;20(1):346. Published 2016 Oct 27. https://doi.org/10.1186/s13054-016-1457-4.
12. De Jong A, Chanques G, Jaber S. Mechanical ventilation in obese ICU patients: from intubation to extubation. Crit Care. 2017 Mar;21(1):63. https://doi.org/10.1186/s13054-017-1641-1 PMID:28320439
13. Ge Y, Li Z, Xia A, Liu J, Zhou D. Effect of high-flow nasal cannula versus non-invasive ventilation after extubation on successful extubation in obese patients: a retrospective analysis of the MIMIC-IV database. BMJ Open Respir Res. 2023 Aug;10(1):e001737. https://doi.org/10.1136/bmjresp-2023-001737 PMID:37553185
14. Thille AW, Coudroy R, Nay MA, Gacouin A, Decavèle M, Sonneville R, et al.; HIGH-WEAN Study Group and the REVA Research Network. HIGH-WEAN Study Group; REVA Research Network Beneficial effects of noninvasive ventilation after extubation in obese or overweight patients: a post hoc analysis of a randomized clinical trial. Am J Respir Crit Care Med. 2022 Feb;205(4):440–9. https://doi.org/10.1164/rccm.202106-1452OC PMID:34813391

 ORCID
ORCID