Jaime Escobar D. 1
Rev Chil Anest Vol. 38 Núm. 2 pp. 145-151|doi:
PDF|ePub|RIS
(Dibujos Sra. Margarita Huerta R.)
Introducción
La anestesia regional de la vía aérea es una técnica que busca ayudar a conseguir las mejores condiciones previas para la realización de procedimientos en la vía aérea con el paciente despierto.
La posibilidad de mantener la ventilación espontánea de los pacientes, con el mejor confort y cooperación de éstos, es requisito fundamental cuando se intenta un abordaje vigil de la vía aérea. Sin una mínima cooperación no es posible realizar el procedimiento con los niveles necesarios de seguridad para el paciente, tasa de éxito e indemnidad de los equipos.
La tranquilidad del paciente dependerá de lo bien que le hayamos informado acerca de lo indicado y seguro del procedimiento, y el tipo de sedación y anestesia regional de la vía aérea que se utiliza 1 , 2 , 3 .
Hay que destacar que una sedación exagerada puede producir no sólo problemas con el control del paciente, quién puede moverse y no obedecer instrucciones, sino también el paciente puede hipoventilar y crear una situación de vía aérea difícil de emergencia de mucho más difícil manejo. Además, la sedación profunda produce cambios en la anatomía de la vía aérea superior, con un desplazamiento hacia posterior de la lengua y una mucho mayor dificultad para la visión con el fibrobroncoscopio, tornándola casi imposible4.
La anestesia regional de la vía aérea ayuda a conseguir las condiciones básicas de un paciente informado, tranquilo y cooperador, con ventilación espontánea y reflejos de vía aérea mantenidos.
Es necesario enfatizar la práctica de una sedación muy superficial de los pacientes, de modo que a veces sólo basta con la persuasión, sin necesidad del uso de fármacos. Es altamente recomendable la realización de anestesia regional de la vía aérea supra e infraglótica, de lo contrario el procedimiento es muy mal tolerado por el paciente y aumentan las posibilidades de fracaso y/o complicaciones.
-
Anatomía de la vía aérea
Es necesario conocer la anatomía de la vía aérea superior, especialmente la inervación, para poder realizar una adecuada anestesia regional, que disminuya las molestias al paciente y permita un procedimiento más fácil 5 , 6 .
-
Fosas nasales
El interior de la nariz se divide en vestíbulo y fosas nasales. En la pared lateral de las fosas nasales se encuentran los cornetes. El inferior es el más voluminoso y es el que puede resultar dañado al introducir sondas nasogástricas o al realizar una intubación nasotraqueal. La luxación de los cornetes por estas maniobras puede presentar como complicación una epistaxis que dificulte la maniobra y/o requiera taponamiento. En la pared posterior de la nasofaringe se encuentra el adenoides o amígdala faríngea, que representa un nuevo obstáculo para el paso de elementos desde la fosa nasal a la faringe. En los niños y en algunos adultos en los que estas estructuras estén hipertróficas, es causa frecuente de dificultad para la intubación nasotraqueal. Asimismo pueden provocarse hemorragias a ese nivel en caso de realizar maniobras intempestivas.
La inervación sensitiva de las fosas nasales depende del nervio trigémino (1ª y 2ª ramas). La vascularización de las fosas nasales depende tanto de la arteria carótida externa como de la carótida interna. Las arterias maxilares irrigan la mitad inferior del tabique nasal y el suelo de la fosa. La carótida interna, la arteria oftálmica y las ramas de ésta, las arterias etmoidales anterior y posterior, irrigan el techo de las fosas nasales, formando las ramas procedentes de ambos troncos carotídeos un plexo en el área anterior del tabique. Al introducir sondas nasogástricas o realizar intubaciones nasotraqueales debe hacerse por el suelo de la fosa siguiendo el meato inferior; en caso contrario, o si se dirige hacia el techo, la maniobra resulta imposible y se pueden provocar epistaxis importantes, que si afectan los vasos etmoidales resultan difíciles de taponar.
-
Boca
La cavidad oral es una de las aperturas naturales de la vía aérea superior, y la puerta de acceso más habitual para el anestesiólogo. Está limitada en su parte anterior por los labios, y en su parte posterior por los pilares amigdalinos anteriores. Hacia abajo se encuentra el suelo de la boca y hacia arriba el paladar, óseo y blando. A la altura de los pilares amigdalinos, la cavidad oral se comunica con la orofaringe. En ese punto, junto con la base de la lengua se conforma el istmo de las fauces. En circunstancias normales, la lengua ocupa la totalidad de la cavidad oral cuando ésta está cerrada. En la base de la lengua se encuentra la amígdala lingual, que puede ser el punto de partida de inflamaciones y abscesos. También puede determinar alteraciones mecánicas de la deglución (por hipertrofia), o ser obstáculo para la intubación. En los estados de inconsciencia, narcosis, etc., la base lingual puede caer hacia atrás, aplicarse junto a la epiglotis sobre el vestíbulo laríngeo y conducir de esta manera al cierre de la vía aérea impidiendo la ventilación y la visión con FBC.
Toda la zona está irrigada por la arteria carótida externa a través de sus ramas lingual, sublingual, facial, faríngea ascendente y palatina descendente. Existe una comunicación venosa con el seno cavernoso a través del plexo pterigoideo.
La inervación motora de la zona viene dada por los nervios hipogloso y milohioideo. La sensibilidad es recogida por el nervio trigémino y por el nervio vago, el cual recoge la parte posterior de la base lingual. La secreción de las glándulas salivares es regulada por un componente parasimpático a través del nervio cuerda del tímpano y por un componente simpático proveniente del plexo carotídeo.
-
Faringe
La hipofaringe es eminentemente muscular, constituida en su mayor parte por el músculo constrictor inferior de la faringe. Sus fibras inferiores se individualizan y forman el músculo cricofaríngeo. Dicho músculo constituye el esfínter faringoesofágico que se abre sólo durante la deglución. Es zona frecuente de enclavamiento de cuerpos extraños deglutidos, que a menudo requieren extracción instrumental mediante esofagoscopia rígida bajo anestesia general.
La vascularización arterial de la zona hipofaríngea es aportada principalmente por la arteria tiroidea superior, rama de la carótida externa. La parte inferior es nutrida por la arteria tiroidea inferior. La inervación motora de la hipofaringe es suministrada por el plexo faríngeo, formado por los nervios vago, glosofaríngeo y el simpático cervical. El músculo constrictor y el cricofaríngeo, que forma el esfínter faringoesofágico, reciben inervación motora del nervio recurrente, además de fibras sensitivas desde el nervio laríngeo superior. El plexo faríngeo recoge también estímulos sensitivos, fundamentalmente conducidos por el nervio vago.
-
Laringe
La laringe, al igual que el resto de órganos que componen la vía aérea superior en el hombre, es un órgano impar, hueco en su interior, y que presenta un estrechamiento músculo-aponeurótico en su zona media o glotis. Constituye así, un elemento de protección del árbol respiratorio inferior y permite la producción de sonidos.
La laringe posee un esqueleto cartilaginoso, que con la edad tiende a osificarse en algunos puntos. Este esqueleto lo constituyen los cartílagos impares tiroides, cricoides y epiglotis; y los aritenoides y accesorios, que son pares. Ligamentos y membranas internas y externas unen los cartílagos entre sí y estabilizan el revestimiento de las partes blandas. La articulación del cartílago tiroides con el cricoides permite realizar movimientos de balanceo y discretos desplazamientos. La articulación cricoaritenoidea es de gran importancia funcional y puede dañarse como resultado de una intubación endotraqueal. Cursará posteriormente con disfonía y paresia del ligamento vocal que en él se inserte. Igualmente, los músculos, ligamentos y articulaciones que se disponen entre los distintos cartílagos permiten la realización de los principales movimientos funcionales de las distintas partes de la laringe. Los ligamentos y membranas a este nivel poseen una gran importancia funcional.
La membrana tirohioidea, que une el cartílago tiroides al hueso hioides, presenta orificios para la penetración de la arteria y la vena laríngea superior, y de la rama interna del nervio laríngeo superior, que es el que aporta la inervación sensitiva de la laringe por encima de las cuerdas vocales. El bloqueo bilateral del nervio laríngeo superior anula la sensibilidad de la vía aérea superior por encima de las cuerdas vocales. El punto de inyección del anestésico local para realizar este bloqueo se localiza a 1 cm por debajo del asta mayor del hueso hioides o 1 cm por encima del cuerno del cartílago tiroides, a cada lado, que es donde el nervio laríngeo superior penetra en la membrana tirohioidea.
La membrana cricotiroidea marca la distancia menor entre la piel y la luz del árbol respiratorio, y es a este nivel donde se realiza la cricotirotomía o traqueotomía de emergencia. También esta membrana es el punto donde se puede penetrar a la luz laríngea con menos riesgo de complicaciones para instilar anestésico local en la subglotis, maniobra que rutinariamente realizamos para llevar a cabo procedimientos endolaríngeos o endotraqueales con el paciente despierto.
La configuración interna de la laringe está determinada por una membrana fibrosa, denominada membrana elástica de la laringe, que incluye el ligamento aritenopiglótico, los ligamentos tiroaritenoideo superior e inferior, el cono elástico y la membrana cricotiroidea. El ligamento ventricular o tiroaritenoideo superior define la separación entre la laringe superior e inferior, y corresponde al ligamento de la banda ventricular o cuerda vocal falsa. La zona inferior o cono elástico de la laringe está situada por debajo del ligamento tiroaritenoideo inferior, que es el ligamento de la cuerda vocal. Los músculos intrínsecos de la laringe se insertan uniendo entre sí las unidades cartilaginosas: tiroides, cricoides y aritenoides. Llevan a cabo los movimientos finos de la laringe y las cuerdas vocales. Los músculos extrínsecos unen la laringe a las estructuras vecinas, elevándola, deprimiéndola o fijándola respecto a éstas. Sólo hay un músculo que es dilatador de la glotis, el cricoaritenoideo posterior, que provoca la separación de las cuerdas vocales haciendo girar los aritenoides hacia fuera al contraerse. El músculo cricoaritenoideo posterior está inervado por el nervio recurrente laríngeo de forma homolateral. De hecho, todos los músculos intrínsecos de la laringe están inervados por este nervio, a excepción del músculo cricotiroideo o anticus, que lo está por el nervio laríngeo anterior o externo, rama del laríngeo superior 5 , 6 .
Resumiendo, la inervación de la laringe depende del nervio vago, con dos ramas:
-
Nervio laríngeo superior, que surge del ganglio plexiforme del X par y acompaña a la carótida interna por su cara interna. A nivel del músculo digástrico del cuello, se divide en dos ramas, que son los nervios laríngeos internos y externos. El interno o superior es principalmente sensitivo y forma parte del pedículo laríngeo superior, atravesando la membrana tirohioidea en su parte posteroinferior. Recoge sensibilidad del seno piriforme y zona supraglótica. El externo o anterior inerva el músculo cricotiroideo, que tensa las cuerdas, y al que alcanza tras perforar el músculo constrictor inferior de la faringe.
-
Nervio recurrente laríngeo, que sale del vago por encima de la arteria aorta en el lado izquierdo y delante de la subclavia en el derecho. En ambos casos rodea a los vasos arteriales antes de penetrar en la laringe, donde accede por la parte inferior del músculo constrictor inferior, por detrás de la articulación cricotiroidea. Inerva todos los músculos intrínsecos de la laringe excepto el cricotiroideo. Recoge asimismo, la sensibilidad de la zona supraglótica (Figuras 1 y 7) 5 , 6 .
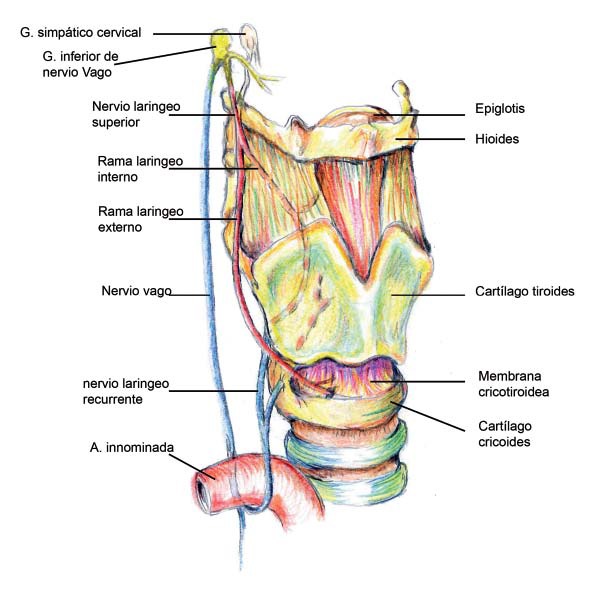
Figura 1 Nervio vago y sus ramas.
Para simplificar la comprensión de la inervación sensitiva de toda la vía aérea superior, se podría decir que ésta depende de tres nervios principales: nervio trigémino en zona supraoral o nasal, nervio glosofaríngeo en zona oral, y nervio vago, a través de su ramas laríngeo superior y recurrente en la zona laríngea 6 .
Estas 3 zonas descritas son las que dirigida e independientemente se debe bloquear en la anestesia regional de la vía aérea (Figura 4 de Anatomía de la Vía Aérea). Por los riesgos de complicación previamente descritos al realizar un acceso nasotraqueal y considerando que nuestra mayor necesidad y práctica están en el acceso orotraqueal, de elección se prefiere este último para la intubación endotraqueal. De requerirse el acceso nasotraqueal es necesario bloquear de manera tópica la fosa nasal elegida, ya sea con un gel de anestésico local o con tórulas o gasas embebidas en él.
-
Bloqueos regionales
Para la cavidad oral está perfectamente descrito el bloqueo troncular del nervio glosofaríngeo con dos técnicas distintas: el acceso intraoral y el periestiloideo (extraoral). La aproximación intraoral requiere la visualización de la base del pilar posterior amigdaliano, con abundante anestesia tópica para manipular esa zona altamente sensible. El acceso periestiloideo es extraoral y requiere la lateralización del cuello 1 , 3 .
Considerando la directa relación existente entre el nervio glosofaríngeo y la arteria carótida interna, se debe tener especial precaución durante la punción y administración del anestésico local. El riesgo mayor es el de punción arterial con formación de un hematoma o la administración intravascular de anestésico local. Por estos riesgos, no es recomendable realizar el bloqueo troncular de nervio glosofaríngeo, prefiriendo realizar la aplicación tópica de anestésico local oral (Figuras 2 y 3) 2 .
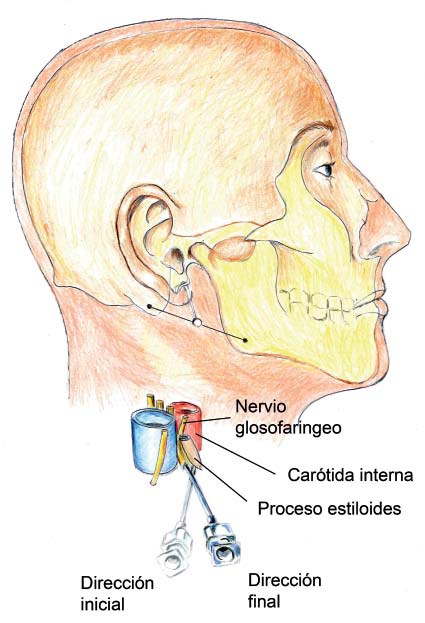
Figura 2 Bloqueo periestiloídeo (extraoral) del nervio glosofaríngeo
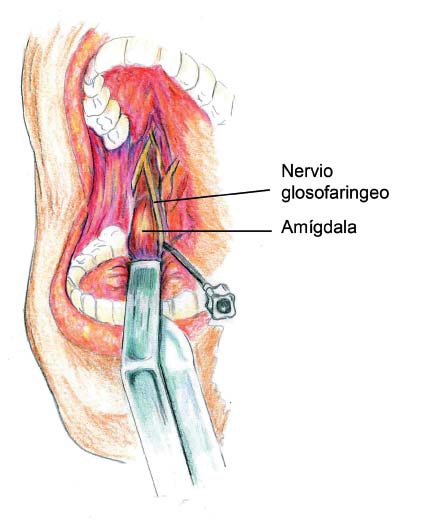
Figura 3 Bloqueo nervio glosofaríngeo, acceso intraoral.
Existen muchas maneras efectivas de aplicar anestésico local tópico en la cavidad oral, el más utilizado es el aerosol spray dirigido directamente a la zona oral posterior, fosas piriformes. Existen también atomizadores manuales que son igualmente efectivos. Además, siempre solicitamos al paciente que realice gárgaras o simplemente que aguante sin tragar el anestésico local que se deposita en la zona posterior 2 .
En algunos pacientes, puede utilizarse la nebulización con anestésico local, especialmente en aquéllos que deben mantener una estricta inmovilidad cervical, evitando maniobras que generen respuestas reflejas como tos o deglución brusca; este es el caso de los pacientes con columna cervical inestable secundaria a fracturas u otros 2 .
-
Bloqueo de nervio laríngeo superior
Uno de los momentos cuando más se dificulta la técnica de intubación con fibrobroncoscopia, es durante el paso del instrumento a través de la epiglotis, cuerdas vocales y subglotis. Esta zona es altamente reactiva y móvil ya sea con reflejos de tos, deglución o simple cierre de las cuerdas. En nuestra práctica hemos precisado que la manera más efectiva de evitar lo anterior es realizando un bloqueo de las ramas del nervio vago correspondientes al nervio laríngeo superior. Esto resulta en una mucha mejor tolerancia por parte del paciente, menos disconfort y mayor tasa de éxito (Figuras 4 y 5) 1 , 3 .
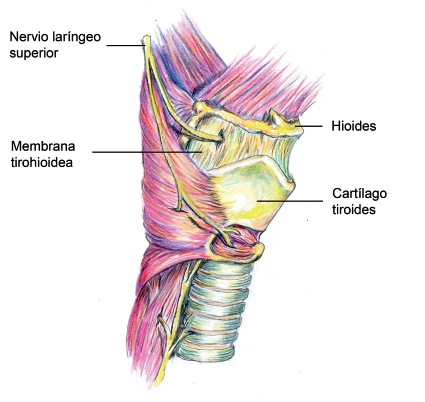
Figura 4 Nervio laríngeo superior.
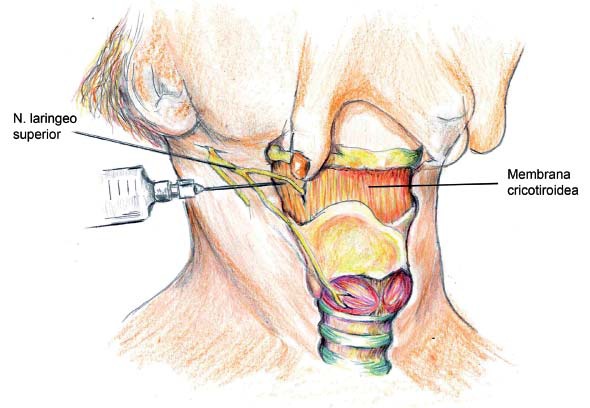
Figura 5 Bloqueo nervio laríngeo superior.
Previa aseptización de la piel, se utiliza como punto de referencia el extremo superior del cartílago tiroides. Un centímetro por encima del cuerno del cartílago tiroides emergen las dos ramas del nervio laríngeo superior, a través de la membrana tirohioidea. En ese lugar, a cada lado, inyectamos 3 ml de lidocaína al 1%. La punción es subcutánea, sin atravesar la membrana tirohioidea.
Esta técnica es muy sencilla, reproducible y con una incidencia de complicaciones muy baja. No hemos tenido hematomas ni lesiones tronculares, que son difíciles de producir porque el bloqueo se realiza con agujas finas y en forma muy superficial.
-
Bloqueo transtraqueal
Por la gran reactividad de la mucosa traqueal frente al estímulo, ya sea con el fibrobroncoscopio o con el paso del tubo endotraqueal, el bloqueo transtraqueal es de gran ayuda, permitiendo mantener al paciente despierto, tranquilo e inmóvil hasta el final del procedimiento, aumentando así la seguridad y el éxito del procedimiento.
Previa aseptización de la piel se ubica la membrana cricotiroidea que une a ambos cartílagos. Se punciona con una aguja muy fina (25-27G), atravesando dicha membrana. Después de aspirar aire, se inyecta lentamente 4 ml de lidocaína al 1%. Ocasionalmente puede ocurrir un leve enfisema subcutáneo en relación al sitio de punción, especialmente cuando se utilizan agujas más gruesas (Figura 6) 1 , 3 .
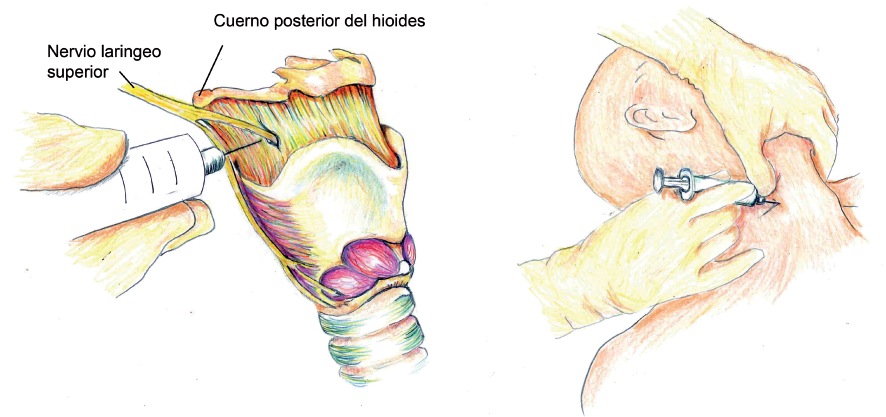
Figura 6 Técnica bloqueo nervio laríngeo superior.
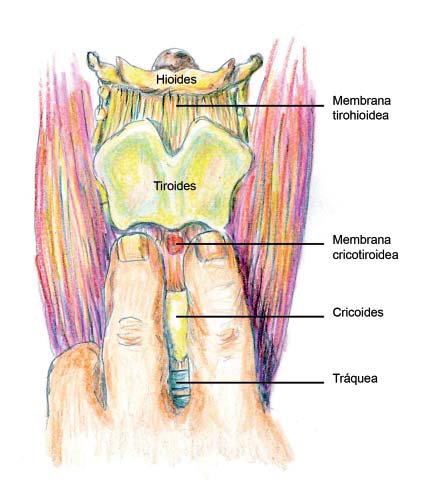
Figura 7 Bloqueo transtraqueal.
Conclusión
La anestesia regional de la vía aérea es un procedimiento simple, reproducible y con una alta tasa de éxito. Resulta ser una herramienta muy importante para lograr que el paciente se mantenga tranquilo y coopere con los procedimientos de intubación con fibrobroncoscopia flexible u otros procedimientos de enfrentamiento de la vía aérea.
Bibliografía
- Simmons ST, Schleich AR. Airway Regional Anesthesia for Awake Fiberoptic Intubation. Regional Anesthesia and Pain Medicine 2002; 27: 180-92.
- John J. Schaefer, III, MD Assistant Professor of Anesthesiology. Director, Peter M. Winter Institute for Simulation Education and Research UPMC, Pittsburgh, USA. CD resumen XXXII Congreso Chileno de Anestesiología. Valdivia. Chile. Noviembre de 2004.
- Sudheer P, Stacey MR. Anaesthesia for awake intubation. Br J Anaesth CEPD Reviews 2003; 3: 120-3.
- ASA Task Force on Management of the Difficult Airway: Practice guidelines for management of the difficult airway, an updated report. Anesthesiology 2003; 98: 1269-77.
- Isaacs RS, Sykes JM. Anatomy and physiology of the upper airway. Anesthesiology Clin N Am 2002; 20: 733-45.
- Álvarez Álvarez A, Alsina Marcos E. Anatomía de la vía aérea. Implicaciones en el manejo anestésico. Act Anest Reanim (Madrid) 2000; 10: 106-14.


 Creative Commons Attribution
Creative Commons Attribution