Valeria Pérez-Hortua1, Leonardo Arzayus Patiño1, Jaime Aguilar Zambrano2, Esther Cecilia Wilches-Luna1
Recibido: 2025-08-19
Aceptado: 2025-12-04
©2026 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 55 Núm. 2 |https://doi.org/10.25237/revchilanestv55n2-09
PDF
Distribution of ventilation across lung ROIs using electrical impedance tomography during use of two respiratory incentives in healthy adults: A pilot study
Abstract
Introduction: Postoperative pulmonary complications can affect patients’ lung volumes and capacities. Respiratory incentives, such as Triflo, are used to improve pulmonary ventilation; despite their frequent use, they do not allow objective quantification and prescription of the achieved volumes. Therefore, an incentive called UBICU was designed to address these limitations. The objective of this study was to determine the distribution of pulmonary ventilation in the ROIs during the use of UBICU vs. Triflo®, measured by electrical impedance tomography in a healthy adult population. Methods: This was a pilot study of a randomized crossover clinical trial with a sample of 30 healthy adults (15 men and 15 women) with normal lung function. Ventilation distribution was assessed by electrical impedance tomography (EIT) using the Pulmovista 500 during the use of two respiratory incentives: Triflo and UBICU, with prescription of three sets of 10 repetitions, with a one-week washout between measurements. Incentive use was randomized using Oxford Minimization and Randomization (OxMaR) software. EIT measurements were performed before, during, and two minutes after the use of both incentives. Results: A statistically significant difference was identified in ROI 1 at the end of two minutes of incentive use (T3), favoring the UBICU over the Triflo (p = 0.03). No significant differences were observed when comparing the distribution at (T1) with (T3) for each incentive separately (UBICU p = 0.51; Triflo p = 0.60). Conclusion: The distribution of pulmonary ventilation in the different regions of interest (ROIs) evaluated was comparable between both incentives; however, a higher percentage of ventilation in the posterior region was observed in ROI 3 (30%) and ROI 4 (25%) with the use of the UBICU.
Resumen
Introducción: Las complicaciones pulmonares post quirúrgicas pueden afectar los volúmenes y capacidades pulmonares de los pacientes. Los incentivos respiratorios, como el Triflo, se utilizan para mejorar la ventilación pulmonar, pese a su uso frecuente, no permiten cuantificación objetiva y la prescripción de los volúmenes alcanzados, por lo cual se diseñó un incentivo denominado UBICU para abordar estas limitaciones. El objetivo de este estudio fue determinar la distribución de la ventilación pulmonar en los ROI durante el uso UBICU vs Triflo® medido a través de tomografía de impedancia eléctrica en población sana adulta. Métodos: Estudio piloto de un ensayo clínico aleatorizado cruzado, con una muestra de 30 adultos sanos (15 hombres y 15 mujeres) con función pulmonar normal. Se evaluó la distribución de la ventilación mediante tomo- grafía de impedancia eléctrica (TIE) utilizando el Pulmovista 500, durante el uso de dos incentivos respiratorios: Triflo y UBICU, con prescripción de tres series de 10 repeticiones, con una semana de lavado entre las mediciones. El uso del incentivo fue aleatorizado con el Software Oxford Minimization and Randomization (OxMaR). Las mediciones con TIE se realizaron antes, durante y pasado dos minutos después del uso de ambos incentivos. Resultados: Se identificó una diferencia estadísticamente significativa en el ROI1 al final de dos minutos del uso del incentivo (T3), favoreciendo al UBICU en comparación con el Triflo (p = 0,03). No se observaron diferencias significativas al comparar la distribución en (T1) con (T3) para cada incentivo por separado (UBICU p = 0,51; Triflo p = 0,60). Conclusión: La distribución de la ventilación pulmonar en las distintas regiones de interés (ROI) evaluadas fue comparable entre ambos incentivos; sin embargo, se observó un mayor porcentaje ROI 3 30% y ROI 4 con 25%, de ventilación en la zona posterior con el uso del UBICU.
Introducción
Las enfermedades pulmonares restrictivas (EPR) son el conjunto de diversos trastornos pulmonares definidos por patrones restrictivos en la espirometría y se caracterizan por distensibilidad pulmonar disminuida, comprometiendo la expansión pulmonar con volúmenes pulmonares reducidos[1]. Las EPR también pueden deberse a limitaciones en la función neuromuscular y los movimientos de la pared torácica, que pueden ser secundarios a enfermedades neuromusculares, incisiones torácicas, ocupación pleural, obesidad, fusión costo esternal o costovertebral, y desviación de la columna vertebral, las cuales ocasionan limitación de la expansión pulmonar. Por cualquiera de los mecanismos ya sean intrínsecos o extrínsecos, estas enfermedades se caracterizan por alteración de la función ventilatoria e insuficiencia respiratoria[1],[2].
La evidencia científica sugiere que un patrón espirométrico restrictivo se asocia con mayor riesgo en complicaciones pulmonares posoperatorias (CPP). Se describe que el impacto puede deberse por una parte a la fisiología restrictiva impuesta al sistema respiratorio y por otra parte a la disminución de la distensibilidad pulmonar durante el período posquirúrgico debido a la depresión respiratoria y al dolor posoperatorio[3].
El manejo de la EPR y de las CPP implica un abordaje interdisciplinario, en la cual la fisioterapia enfoca su intervención al aumento y/o mantenimiento de los volúmenes y capacidades pulmonares a través de las técnicas de reexpansión pulmonar ya sean manuales con los ejercicios de respiración profunda o instrumentales como el incentivo respiratorio (IR)[4]. El IR es un dispositivo para reexpansión pulmonar que favorece el aumento de la presión transpulmonar, a través de la inspiración profunda y sostenida con retroalimentación visual.
La tomografía de impedancia eléctrica (TIE) es una herramienta de medición libre de radiación, no invasiva y que permite evaluar de manera cuantitativa y objetiva la distribución de la ventilación pulmonar en tiempo real y se basa en la medición de las variaciones de impedancia eléctrica en el tórax, proporcionando una visión detallada y continua del patrón de ventilación, permitiendo un monitoreo más efectivo de la función pulmonar. A diferencia de los métodos tradicionales como lo es TAC o la radiografía de tórax, que son imágenes estáticas y, por tanto, únicamente representan el volumen pulmonar en un punto en el tiempo[5], la TIE proporciona información que no depende de la interpretación subjetiva del profesional de salud, por lo cual puede ser utilizada con mayor precisión en la evaluación de la reexpansión pulmonar alcanzada con el IR[6].
El IR es una herramienta frecuentemente utilizada en la práctica clínica y con evidencia que respalda su uso en la prevención y tratamiento de CCP[7],[8], además de presentar beneficios clínicos reportados[9]-[12]. No obstante, la literatura científica presenta resultados contradictorios en cuanto a su efectividad para lograr reexpansión pulmonar óptima[13],[14].
El Triflo, siendo el incentivo respiratorio de flujo más común, presenta desventajas entre las que destacan la imposibilidad de monitorizar en tiempo real, la dificultad para realizar un seguimiento objetivo del retorno a la condición basal del paciente, la variabilidad en la técnica de uso entre profesionales y la falta de una medición cuantitativa precisa de los volúmenes movilizados[15],[16]. En este contexto, se propuso el diseño y la evaluación de un nuevo dispositivo de IR, denominado UBICU, con el propósito de solventar las limitaciones de los incentivos disponibles en nuestro medio.
A diferencia de los incentivadores de flujo convencionales, como el Triflo, UBICU incorpora un sistema de retroalimentación visual en tiempo real basado en tecnología, ofrece retroalimentación, monitorización continua, control del tiempo de descanso y medición cuantitativa, lo que podría traducirse en una mayor eficacia en la reexpansión pulmonar y una mejor adherencia al tratamiento.
El objetivo de este estudio fue determinar la distribución de la ventilación pulmonar en las zonas de interés (ROI) durante el uso UBICU vs Triflo® medido a través de tomografía de impedancia eléctrica en población adulta sana de la ciudad de Cali.
Materiales y Métodos
Diseño del estudio
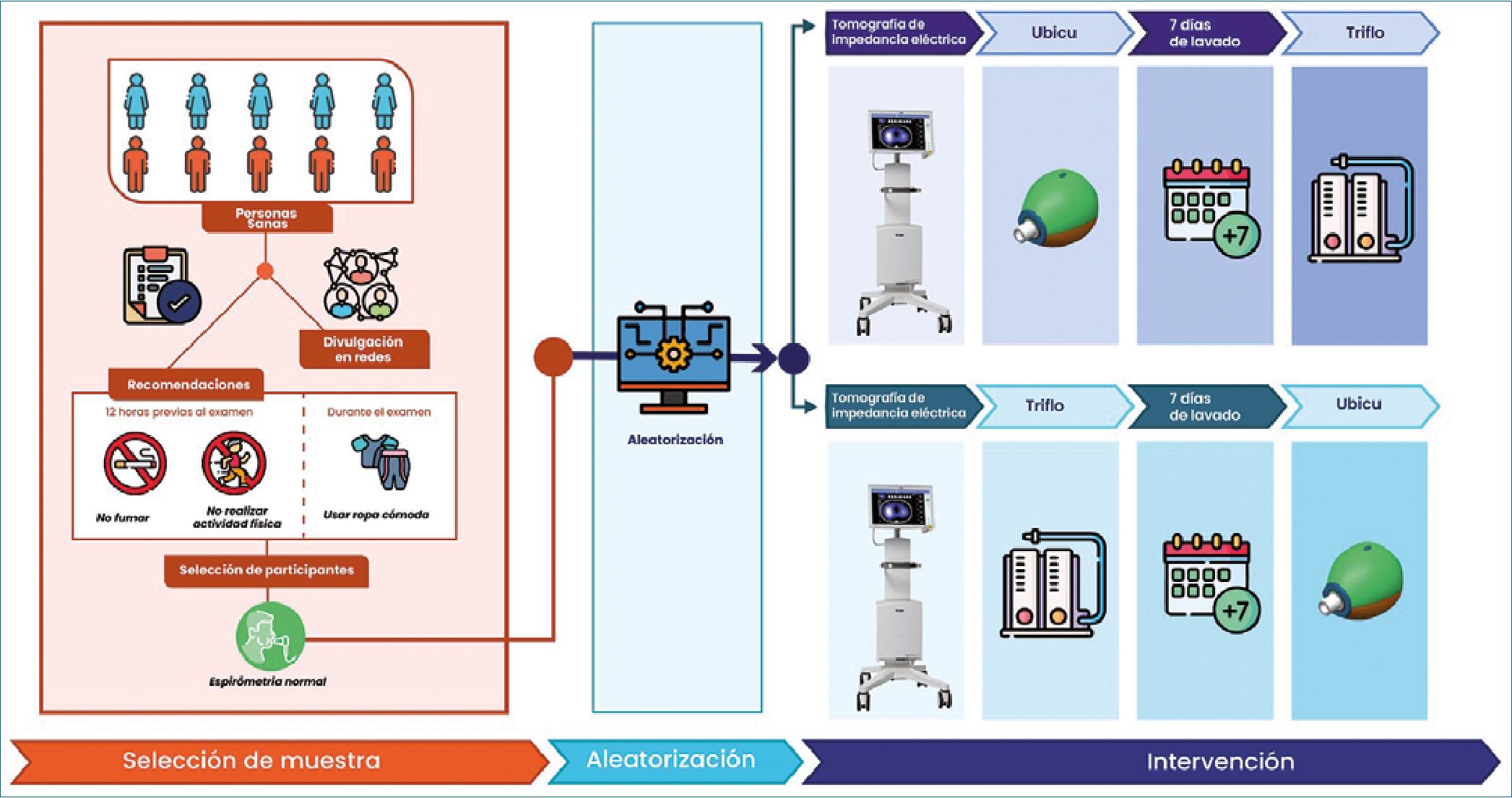
Estudio piloto de un ensayo clínico aleatorizado cruzado (crossover) con mediciones pre y post intervención, con una muestra por conveniencia de 30 personas (15 mujeres y 15 hombres), con rangos etarios entre 18 a 34 años, 35 a 50 años y 51 a 65 años.
Un estudio piloto juega un papel importante para mejorar la realización y la calidad de un ensayo clínico aleatorizado, teniendo en cuenta que facilita identificar las inquietudes sobre la viabilidad del método e identifica oportunidades de mejora.
Se obtuvo aval del Comité de Ética Acta (No. 012-2021 del CEEI). Fue considerado como una investigación de riesgo mínimo de acuerdo con la Norma 008430 del Ministerio de Salud y Protección Social de Colombia y se tuvo en cuenta la Declaración de Helsinki. Todos los participantes realizaron la firma del consentimiento informado.
Muestra
La muestra de este estudio piloto de un ensayo clínico aleatorizado cruzado fue 30 participantes 15 mujeres y 15 hombres) elegidos por conveniencia, distribuidos equitativamente en tres grupos etarios (18-34, 35-50 y 51-65 años), con cinco participantes de cada género por grupo. El tamaño de la muestra se determinó con el objetivo de identificar posibles problemas de viabilidad en el reclutamiento, la recolección de datos y la logística del estudio principal, permitiendo así realizar ajustes antes de la implementación a gran escala.
Participantes
Los criterios de inclusión fueron: participantes voluntarios que aceptaron participar y firmaron el consentimiento informado, y que presentaran función pulmonar normal según los resultados de la espirometría. Los criterios de exclusión fueron: contraindicaciones para la realización de la tomografía, y presencia de alteraciones mentales, cognitivas, visuales o auditivas.
Instrumentos
En este estudio se consideraron variables de edad, sexo, talla, peso, Índice de Masa Corporal (IMC), las variables espirométricas: Capacidad Vital Forzada (CVF), Volumen Espirado Forzado en un segundo (VEF1), Cociente de relación de CVF y VEF1 con el espirómetro portátil marca Spirobank 2.
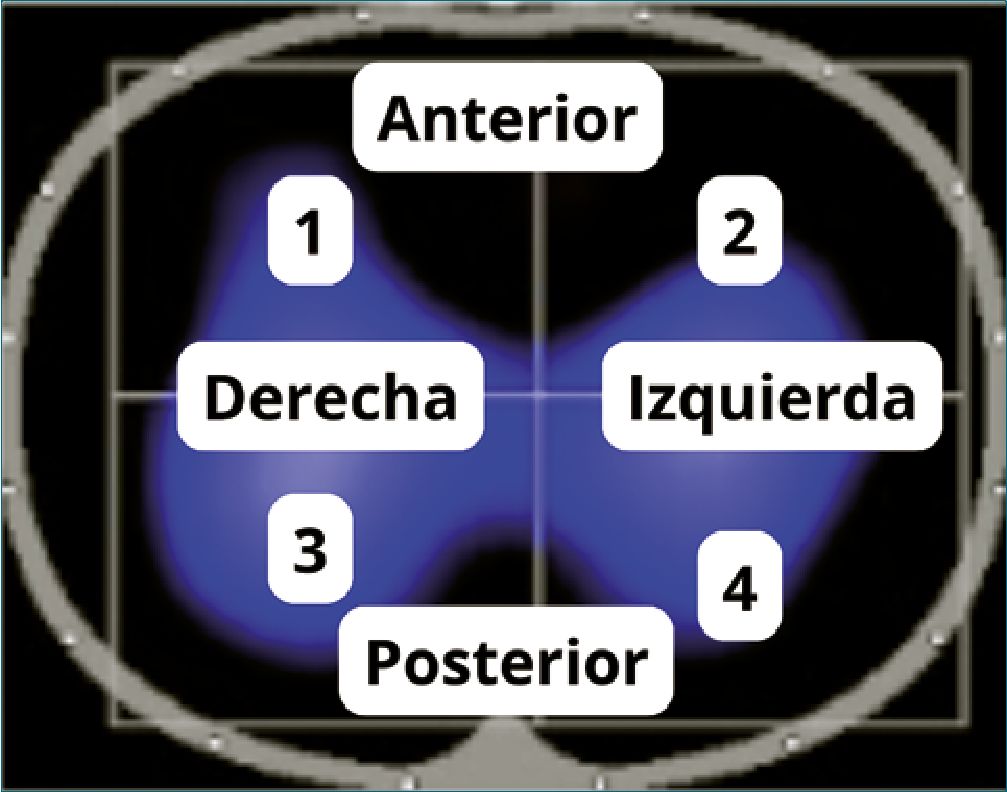
Se identificaron las zonas de interés (ROI) como variable tomográfica utilizando el tomógrafo de impedancia eléctrica Dräger Pulmovista 500. El ROI “es un área definida por el usuario dentro de una imagen de estado”[17], para este estudio los ROI se dividieron en cuatro cuadrantes: ROI 1 (zona anterior del pulmón derecho), ROI 2 (zona anterior del pulmón izquierdo), ROI 3 (zona posterior del pulmón derecho) y ROI 4 (zona posterior del pulmón izquierdo) (Figura 1). PulmoVista 500® (Drägerwerk AG & Co. KGaA, Lübeck, Alemania). El equipo inyecta una corriente alterna a través de un par de electrodos y la amplitud de los voltajes resultantes se registran por otros electrodos adyacentes para crear un perfil de corriente. Se obtuvo un total de 208 valores que el software incluyó en el algoritmo de Newton-Raphson modificado para reconstruir una imagen transversal dinámica en tiempo real. Cada imagen TIE estaba formada por una matriz de 32 x 32 píxeles 17. Se controlaron factores que influyen en la calidad de la imagen, como la colocación de los electrodos, el movimiento del paciente y las interferencias eléctricas.
Para la reexpansión pulmonar se utilizaron dos incentivos respiratorios: UBICU, un dispositivo de flujo con un sistema tecnológico (hardware y software) que mide el flujo y calcula el diferencial de presión mediante transductores ubicados en un tubo Venturi, ofreciendo además retroalimentación visual a través de una aplicación gamificada; y el Triflo de HUDSON®, un incentivo de flujo que promueve la inspiración máxima mediante retroalimentación visual y consta de una boquilla y un tubo corrugado conectado a una cámara compuesta por tres sub-cámaras que contienen bolas de plástico de peso ligero.
El cuestionarioInternational Physical Activity Questionaire (IPAQ) versión corta[18], el cual se compone por 7 ítems que indagan sobre la frecuencia en días, duración en minutos y horas de la actividad física realizada en los últimos 7 días; y el Índice de Comorbilidad de Charlson[19], se considera como ausencia de comorbilidad: 0-1 puntos, comorbilidad baja: 2 puntos y alta > 3 puntos.
Intervención
Los participantes que aceptaron formar parte del estudio fueron citados para una espirometría inicial. Se realizó una aleatorización simple para determinar la secuencia de uso de los IR. Se proporcionó un video instructivo sobre el uso correcto de cada IR antes de cada medición, cada participante utilizó ambos IR en un orden aleatorio, actuando como su propio control. Siete días después de la primera medición tomográfica, se realizó una segunda medición con el otro IR (Figura 2).
Para la realización de las mediciones, se siguió el protocolo de otros autores[20],[21], se estandarizó la posición del participante, indicando permanecer sentado en una silla con
Figura 1. Descripción de las zonas de interés, dividida en cuatro cuadrantes.
Figura 2. Selección de población y aleatorización.
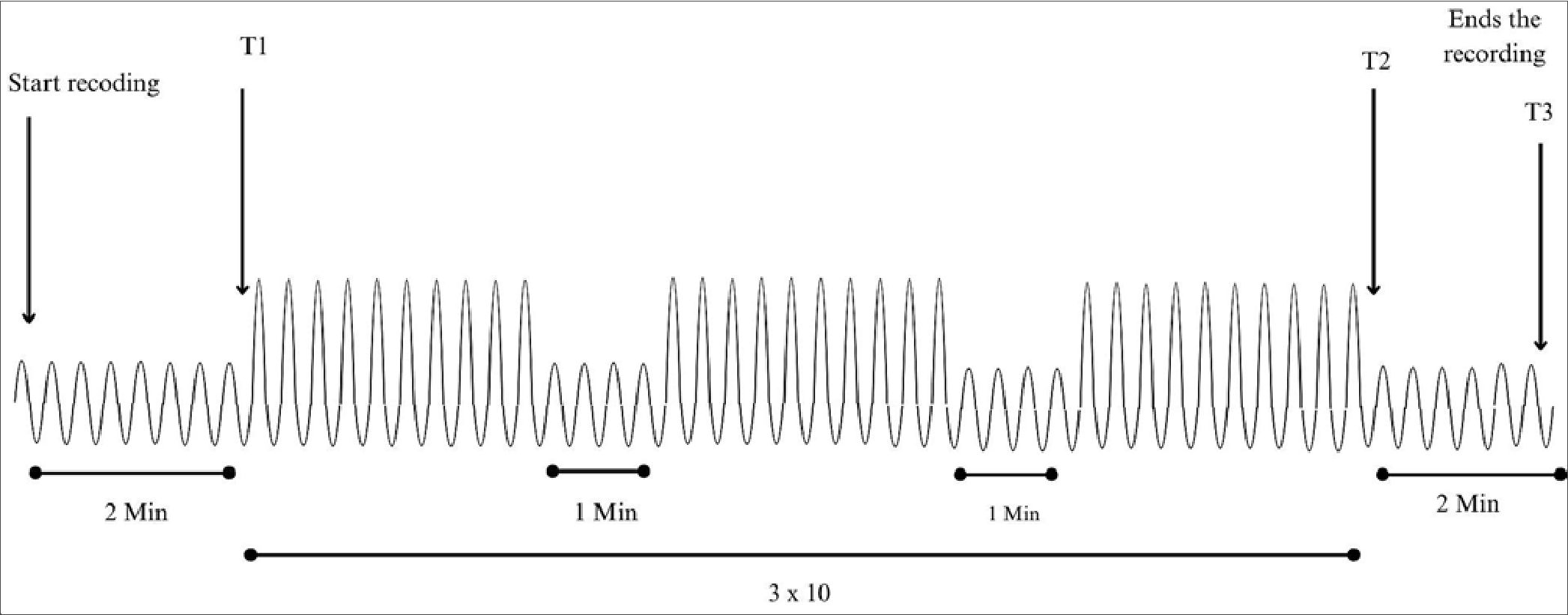
Figura 3. Momento de intervención.
la espalda apoyada. Se colocó el cinturón de 16 electrodos y se conectó al tomógrafo siguiendo las instrucciones del fabricante. Se instruyó al participante a mantener silencio y respirar con normalidad durante dos minutos, registrando este período como T1. A continuación, se le indicó realizar tres series de diez repeticiones con el incentivo respiratorio asignado, con un intervalo de descanso de un minuto entre cada serie. La finalización de la última serie se registró como T2 en el tomógrafo. Tras retirar el incentivo respiratorio, se solicitó al participante continuar respirando tranquilamente durante dos minutos más, registrando este último momento como T3. Los momentos de medición definidos en el protocolo se representan en la Figura 3.
Análisis estadístico
Los datos registrados en los formularios de recolección de datos se transcribieron y organizaron a un programa de EXCEL, analizada con el programa estadístico SPSS 2022. Se aplicó la prueba de Shapiro Wilk para determinar normalidad de las variables y las variables cualitativas fueron presentadas en frecuencias y porcentajes.
Se aplicó la prueba U de Mann-Whitney para comparar ambos grupos de IR y determinar si la distribución fue similar en los momentos de medición para cada ROI; se aplicó la prueba de Wilcoxon para evaluar el antes (T1) y después (T3) de cada incentivo en sus ROI. Se consideró un valor del 5% para la significancia estadística.
Resultados
Fueron incluidas 30 personas (entre los meses de marzo a junio de 2022), con una media de edad de 41 ± 15 años e IMC 24 ± 2, el nivel de actividad física fue bajo para todas las personas, En la Tabla 1, se describen las características sociodemográficas, antropométricas y espirométricas de los participantes.
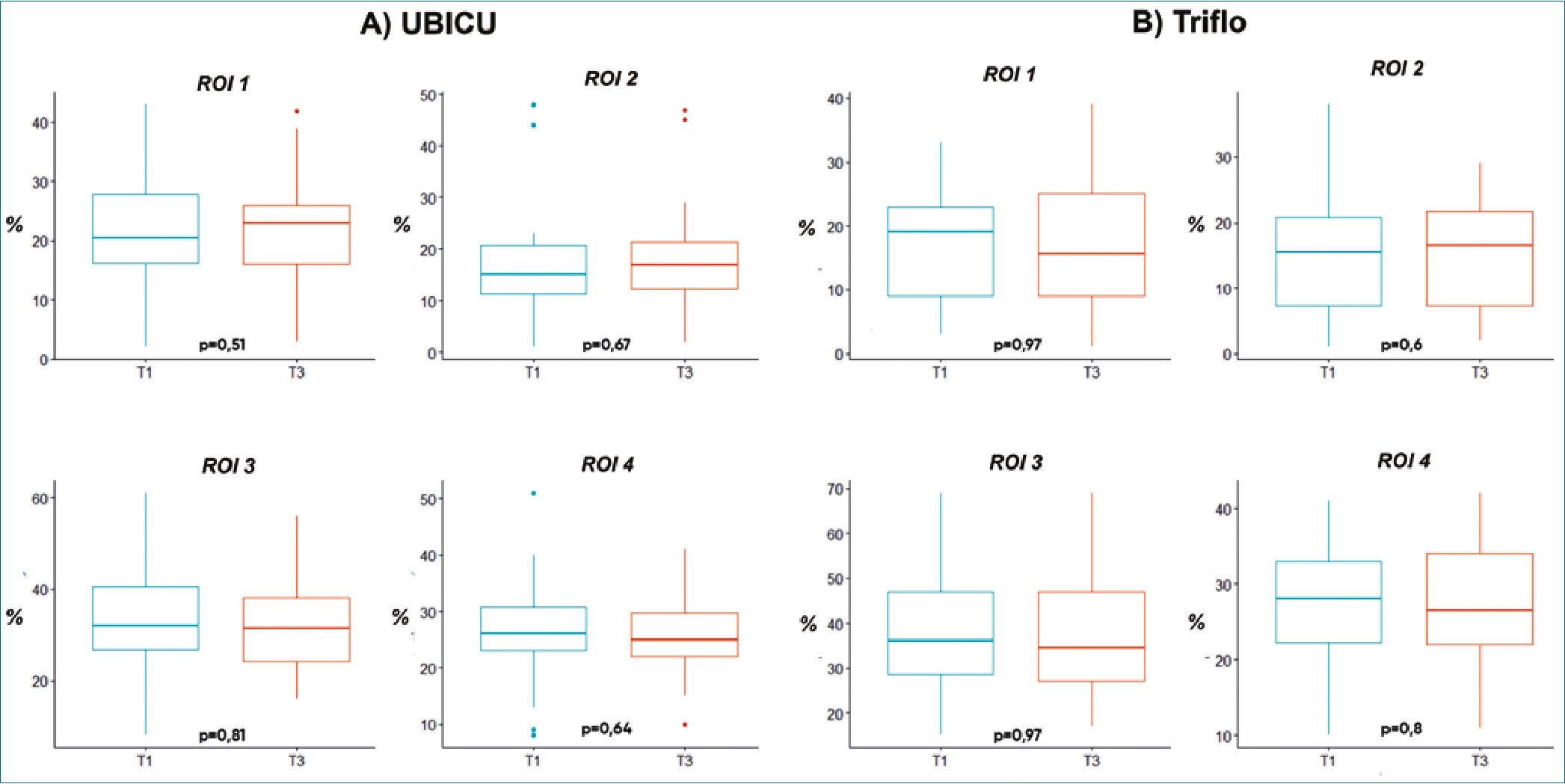
En el T1 (antes de iniciar cualquiera de los dos IS), se identificó que las zonas posteriores presentaban mayor porcentaje de distribución de la ventilación, el ROI3 con mayor porcentaje del 32% y el ROI 2 menor porcentaje del 15%.
| Tabla 1. Características sociodemográficas, antropométricas y espirométricas | |
|---|---|
| n = 30 | |
| Variables | Resultados |
| Sexo mujeres (%) | 15 (50) |
| Edad (años) (Media ± DE) | 41 ± 15 |
| Medidas Antropométricas | |
| Talla (m) (Media ± DE) | 1,67 ± 9,5 |
| Peso (kg) (Media ± DE) | 70 ±13 |
| IMC (Kg/m2)(Media ± DE) | 24 ± 2 |
| Signos vitales | |
| Frecuencia cardiaca (lpm) | |
| Inicial – Final (Media ± DE) | 73 ± 11 |
| Frecuencia respiratoria (rpm) | |
| Inicial – Final | 16 ± 2 |
| Saturación de oxígeno (%) | |
| Inicial – Final (Media ± DE) | 96 ± 2 |
| Características espirométricas y nivel de actividad física | |
| Nivel de actividad física n(%) | |
| Bajo | 20 (66,7) |
| Medio | 6 (20,0) |
| Alto | 4 (13,3) |
| Mortalidad (%)(Media ± DE) | 12,47 ± 2,55 |
| Características espirométricas (%) | |
| (Media ± DE) | |
| CVF | 98 ± 2 |
| VEFi | 97 ± 3 |
| VEF1/CVF | 98 ± 2 |
n = muestra; % = porcentaje; IMC = Índice de masa corporal; CVF = Capacidad vital forzada; VEF1 = Volumen espirado forzado en 1 segundo; VEF1/CVF = fracción de aire que exhala un individuo en un segundo respecto a la capacidad vital forzada; m = metros; Kg = Kilogramos; DE = desviación estándar; lpm = latidos por minuto; rpm = respiraciones por minuto.
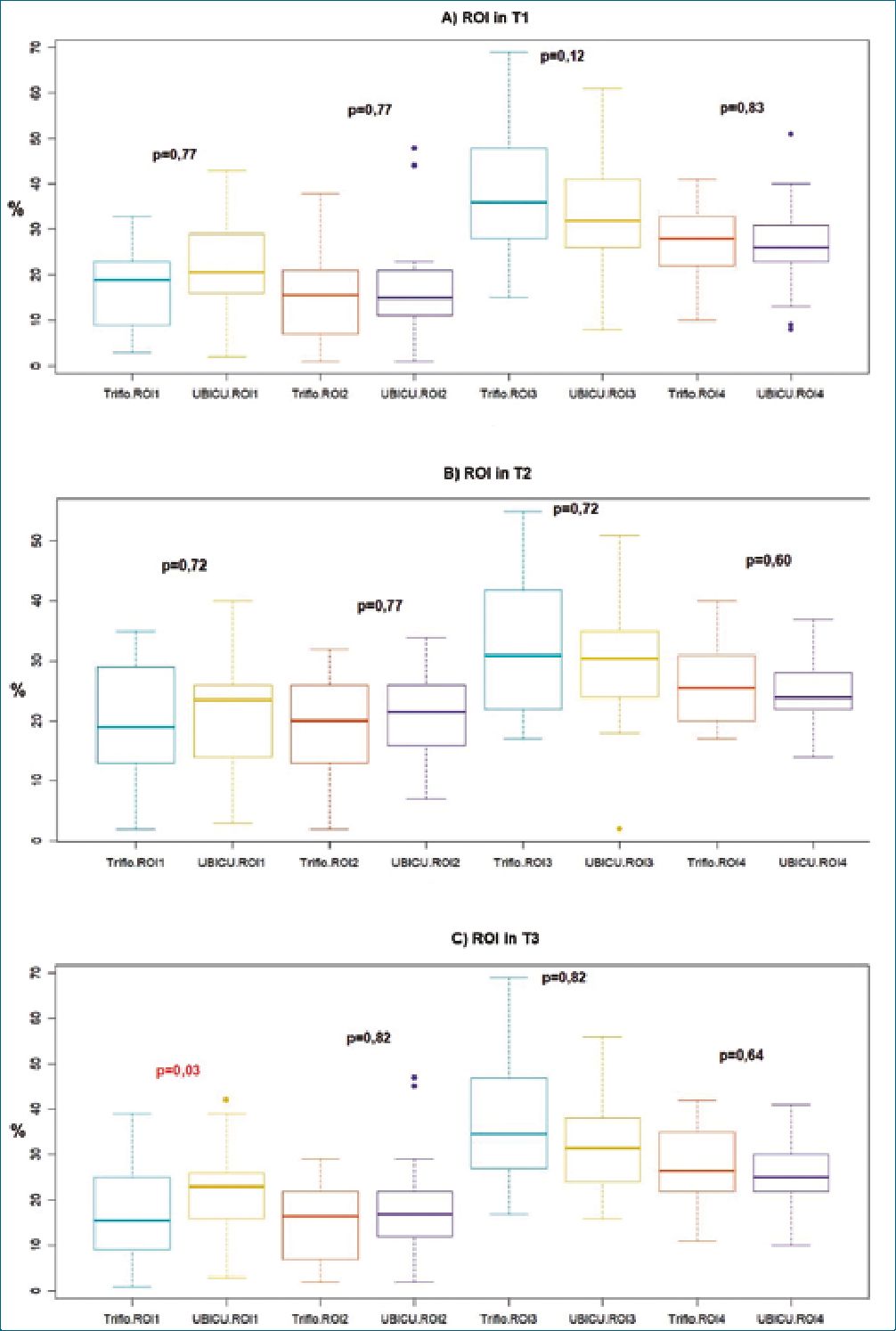
Con el uso del UBICU durante el T2, se observó aumento de la ventilación en las zonas de interés anteriores: ROI 1 aumentó del 20% al 24% y la ROI 2 del 15% al 22%. En las zonas posteriores, se observó disminución del porcentaje de ventilación, el ROI3 disminuyó del 32% al 30% y ROI 4 del 35% al 24% (Figura 4A).
Después del uso del UBICU (T3) (Figura 4C), se observó en las zonas posteriores un mayor porcentaje de distribución en comparación con las zonas anteriores. El ROI 3 presentó un porcentaje del 30%, el ROI 4 del 25%, el ROI 1 del 23% y el ROI 2 del 17%.
Los resultados relacionados con el Triflo, durante T2 (Figura 4B) mostraron un aumento en la distribución pulmonar en la zona anterior en ROI 2 de 16% a 20%, y en las zonas posteriores, una disminución en ROI 3 de 36% a 31% y ROI 4 de 28% a 26%. En T3 (después del uso de Triflo) (Figura 4C), las zonas posteriores tuvieron mayor porcentaje de distribución pulmonar que las zonas anteriores. ROI 3 con un porcentaje de 33%, ROI 4 con 27%, y ROI 1 y ROI 2 con 17% respectivamente. Dos minutos después del uso de ambos incentivos (T3), se identificó mayor distribución de la ventilación en el ROI 1 para UBICU con significancia estadística (p = 0,03).
Figura 4. Comparación de UBICU vs Triflo en los tres momentos.
Figura 5. Distribución de la ventilación de los momentos T1 y T3 de UBICU y Triflo.
Al realizar la comparación de los momentos T1 y T3 con el uso de cada incentivo, no se presentaron diferencias estadísticamente significativas para ninguno de los dos incentivos, UBICU p < 0,51, Triflo p < 0,60 (Figura 5).
Discusión
El objetivo de este estudio fue determinar la distribución de la ventilación pulmonar en zonas de interés ROI durante el uso del UBICU vs TRIFLO mediante TIE, en personas adultas sanas, los resultados mostraron que con ambos incentivos la distribución de la ventilación fue similar, sin embargo, con el UBICU se presentó mayor distribución en la zona posterior.
El IR se prescribió siguiendo la evidencia del ensayo clínico de Urell et al. (2011)[22], que encontró mejoras significativas en la oxigenación con 30 repeticiones. Esta prescripción ha sido replicada en otros estudios[20],[23]. Si bien la prescripción del IR aún no está estandarizada, en este estudio se adoptó la más referenciada en la literatura y utilizada en la práctica clínica habitual.
Para el tiempo de lavado, algunos autores han descrito que puede ser variable, dependiendo de los objetivos de cada investigación. En algunos estudios que han evaluado con TIE las técnicas de reexpansión pulmonar, y se reportan varios tiempos. Reychler et al.[24], evaluaron el efecto de dos técnicas, con un tiempo de lavado de 10 minutos entre cada técnica; Gilgado et al.[25], evaluaron 5 técnicas de reexpansión pulmonar en población sana el mismo día, estos tiempos difieren con los de la presente investigación, en la que se determinó un tiempo de 7 días, considerando que no hay tiempos estandarizados, y es el primer estudio que se realiza para el UBICU. Se considera que 7 días fueron suficientes para eliminar el efecto residual de cualquiera de los dos incentivos. La limitación de los períodos de lavado con tiempos largos es la deserción o disminución de la muestra, sin embargo, para el presente estudio no se presentaron estas situaciones[26].
Con respecto a algunas características de la muestra, en este estudio, los participantes tenían una media de IMC de 24 ± 2, resultados similares a los reportados en otros estudios realizados con objetivos parecidos y en población sana o sin enfermedad pulmonar[24],[25].
La variable ROI, ha sido reportada en estudios que a través de TIE evalúan los efectos del cambio de posición, movilización temprana[27],[28] y el grado de obstrucción o colapso pulmonar[29]-[31], pero ha sido poco analizada en los estudios de comparación entre técnicas de re expansión pulmonar[20],[23]-[25],[32],[33]. Algunos estudios no la mencionan[24],[32]; otros realizan el análisis describiendo ROI 1 y ROI 2 como zona anterior y ROI 3 y ROI 4 como zona posterior[20],[33], y otros autores[23],[25],[34], consideran la variable pero no realizan discusión de los resultados obtenidos. Mediante el análisis de regiones de interés (ROI), es posible visualizar y cuantificar la distribución de la ventilación regional en tiempo real, obteniendo información que un análisis global no proporcionaría. La selección de este enfoque se fundamentó en la necesidad de identificar cambios específicos en la distribución de la ventilación. Los autores consideran que, en la práctica clínica, el análisis de los ROIs resulta fundamental para evaluar la eficacia de las intervenciones y para individualizar las estrategias de reexpansión pulmonar, optimizando así el cuidado del paciente.
El análisis de las zonas de interés se considera importante porque explora otras posibilidades de interpretación de la distribución de la ventilación. John West, describió que la distribución de la ventilación y la perfusión del pulmón era determinada por la gravedad, definiendo las “zonas de West”, conceptos que hasta la fecha son aplicados en la fisiología respiratoria[35],[36]. Sin embargo, Glenny (2009)[37] en su revisión, presenta estudios que han demostrado que la gravedad no es el único factor determinante en la distribución de la ventilación, encontrando gran heterogeneidad en los planos horizontales (transversales) del pulmón y sugiriendo que la altura vertical del pulmón no es lo único que determina la distribución de la ventilación.
Aunque este estudio no incluyó la evaluación de la perfusión y la distribución de la ventilación medida con TIE no es directamente equiparable a las zonas de West, los resultados obtenidos con UBICU y Triflo evidenciaron una mayor distribución pulmonar en las regiones posteriores (ROI 3 y ROI 4) en comparación con las anteriores, y una mayor distribución en el pulmón derecho (ROI 1 y ROI 3) respecto al izquierdo (ROI 2 y ROI 4). Esto podría atribuirse a la menor influencia del corazón en la ventilación de estas zonas.
Estos hallazgos concuerdan con lo reportado por Morais et al.[33], Segura et al.[20] y Yuan et al.[28], y respaldan la noción de una distribución heterogénea de la ventilación en pulmones sanos[29]. Dicha heterogeneidad podría explicarse por factores anatómicos, como la diferencia de tamaño entre ambos pulmones, siendo el derecho mayor debido al espacio ocupado por el corazón y las estructuras vasculares mediastínicas[38].
En la comparación de la distribución de la ventilación pulmonar entre los incentivos en cada momento de medición, no se encontraron diferencias estadísticamente significativas en T1 (p < 0,12) ni en T2 (p < 0,60). Sin embargo, en T3 se detectó una diferencia significativa en el ROI 1 favorable a UBICU (p = 0,03). Esta observación sugiere que la retroalimentación visual proporcionada por UBICU, a través de una interfaz tecnológica que mantiene constantes los tiempos de descanso entre series y repeticiones, y la menor resistencia al paso del aire que ofrece este incentivo, podrían influir positivamente en la ventilación. Estas características del UBICU favorecen un flujo laminar, un principio importante en los procesos de reexpansión pulmonar.
Al comparar T1 y T3 para ambos incentivos, se observaron mayores valores de distribución de la ventilación pulmonar en las zonas anteriores (ROI 1 y ROI 2) y menores valores en las zonas posteriores (ROI 3 y ROI 4), lo que sugiere que la reexpansión se mantuvo hasta dos minutos después del IR. Estos resultados podrían deberse a que los participantes tenían pulmones sanos, sin alteraciones en la elastancia pulmonar, lo que permite que el pulmón regrese a su condición basal tras la reexpansión.
Este estudio piloto deja disponible para los profesionales de la salud un nuevo incentivo tecnológico como complemento para la reexpansión pulmonar, y aporta evidencia sobre la distribución de la ventilación en regiones de interés en individuos con pulmones sanos. Al identificar zonas con potencial mayor riesgo de complicaciones respiratorias, este estudio podría facilitar la toma de decisiones clínicas oportunas e individualizadas. Además, destaca la utilidad de la TIE en la práctica asistencial como una herramienta no invasiva y no ionizante para la monitorización y el seguimiento de intervenciones.
A pesar de las limitaciones inherentes al tamaño de la muestra en los estudios piloto, estos resultan cruciales para delinear el recorrido metodológico proyectado. Permiten evaluar aspectos clave como el proceso de reclutamiento, la pertinencia del protocolo y la adecuación de los instrumentos empleados para la recolección y el análisis de datos. No obstante, los autores consideran que estas limitaciones no comprometen la validez de los hallazgos. Se recomienda realizar estudios multicéntricos que evalúen el uso y la adherencia a UBICU en poblaciones postquirúrgicas, así como la duración de la reexpansión pulmonar.
Conclusión
La distribución de la ventilación pulmonar en las regiones de interés (ROI) fue similar con ambos incentivos, aunque con un mayor porcentaje en la zona posterior con UBICU. Se observaron cambios significativos con UBICU en T3 ROI 1 (p = 0,03) en comparación con Triflo. La comparación entre T1 y T3 para cada incentivo reveló valores positivos en la distribución de la ventilación en las zonas anteriores (ROI 1 y ROI 2), que persistieron hasta dos minutos después de la intervención.
Agradecimientos: Agradecimiento a las personas del estudio por su participación voluntaria.
Declaraciones
Declaración de comité de ética: Se obtuvo aval del Comité de Ética de la Pontificia Universidad Javeriana de Cali. Acta de aprobación No. 012-2021 del CEEI.
Declaración de consentimiento del paciente: Todos los participantes del estudio, leyeron, comprendieron y realizaron la firma del consentimiento informado.
Referencias
1.Martinez-Pitre PJ, Sabbula BR, Cascella M. Restrictive Lung Disease. StatPearls. StatPearls Publishing; 2023.[ [cited 2023 Aug 25]], http://www.ncbi.nlm.nih.gov/books/NBK560880/
2.Pruitt B. Aflojar las cadenas de la enfermedad pulmonar restrictiva. Nursing (Lond). 2009;27(4):16-21. https://doi.org/10.1016/S0212-5382(09)70535-7
3.Shin SH, Shin B, Kang D, Cho J, Kang HK, Chon HR, et al. Restrictive Spirometric Pattern and Postoperative Pulmonary Complications Following Non-cardiothoracic Surgery. Sci Rep. 2019 Sep;9(1):12750. https://doi.org/10.1038/s41598-019-49158-1 PMID:31484946
4.Katsura M, Kuriyama A, Takeshima T, Fukuhara S, Furukawa TA. Preoperative inspiratory muscle training for postoperative pulmonary complications in adults undergoing cardiac and major abdominal surgery. Cochrane Database Syst Rev. 2015 Oct;2015(10):CD010356. https://doi.org/10.1002/14651858.CD010356.pub2 PMID:26436600
5.Di Muro J, Veroes JA, Lugo León C, Méndez Barrios V, Barrios Duarte A, Salamalé G, et al. Práctica segura y uso de imágenes de tórax en el manejo del COVID-19 durante la gestación. Rev Obstet Ginecol Venez. 2020;80(3):236-53. [cited 2023 Sep 10] Available from: https://doi.org/10.51288/sogv03202011
6.Medina DQ, Benavides-Cordoba V, Luna EC. Outpatient Use of Electrical Impedance Tomography in Patients with Chronic Obstructive Pulmonary Disease: A Scoping Review. Curr Respir Med Rev. 2022;18(3):208-16. [cited 2023 Aug 8] Available from: https://doi.org/10.2174/1573398X18666220518144330
7.Kotta PA, Ali JM. Incentive Spirometry for Prevention of Postoperative Pulmonary Complications After Thoracic Surgery. Respir Care. 2021 Feb;66(2):327-33. https://doi.org/10.4187/respcare.07972 PMID:32843511
8.Pasquina P, Tramer MR, Granier JM, Walder B. Respiratory physiotherapy to prevent pulmonary complications after abdominal surgery: a systematic review. Chest. 2006 Dec;130(6):1887-99. https://doi.org/10.1378/chest.130.6.1887 PMID:17167013
9.Branson RD. The scientific basis for postoperative respiratory care. Respir Care. 2013 Nov;58(11):1974-84. https://doi.org/10.4187/respcare.02832 PMID:24155356
10.Chang PC, Chen PH, Chang TH, et al. Incentive spirometry is an effective strategy to improve the quality of postoperative care in the patients undergoing pulmonary resection: A systematic review and meta-analysis. Asian J Surg. Published online November 24, 2022:S1015-9584(22)01588-3. https://doi.org/10.1016/j.asjsur.2022.11.030
11.Miskovic A, Lumb AB. Postoperative pulmonary complications. Br J Anaesth. 2017 Mar;118(3):317-34. https://doi.org/10.1093/bja/aex002 PMID:28186222
12.Rupp M, Miley H, Russell-Babin K. Incentive spirometry in postoperative abdominal/thoracic surgery patients. AACN Adv Crit Care. 2013;24(3):255-63. https://doi.org/10.4037/NCI.0b013e31828c8878 PMID:23880748
13.Overend TJ, Anderson CM, Lucy SD, Bhatia C, Jonsson BI, Timmermans C. The effect of incentive spirometry on postoperative pulmonary complications: a systematic review. Chest. 2001 Sep;120(3):971-8. https://doi.org/10.1378/chest.120.3.971 PMID:11555536
14.Tyson AF, Kendig CE, Mabedi C, Cairns BA, Charles AG. The effect of incentive spirometry on postoperative pulmonary function following laparotomy: a randomized clinical trial. JAMA Surg. 2015 Mar;150(3):229-36. https://doi.org/10.1001/jamasurg.2014 1846 PMID:25607594
15.Manapunsopee S, Thanakiatpinyo T, Wongkornrat W, Chuaychoo B, Thirapatarapong W. Effectiveness of Incentive Spirometry on Inspiratory Muscle Strength After Coronary Artery Bypass Graft Surgery. Heart Lung Circ. 2020 Aug;29(8):1180-6. https://doi.org/10.1016/j.hlc.2019.09.009 PMID:31735684
16.Sweity EM, Alkaissi AA, Othman W, Salahat A. Preoperative incentive spirometry for preventing postoperative pulmonary complications in patients undergoing coronary artery bypass graft surgery: a prospective, randomized controlled trial. J Cardiotho- rac Surg. 2021 Aug;16(1):241. https://doi.org/10.1186/s13019-021-01628-2 PMID:34429138
17.Tomografía de Impedancia Eléctrica (TIE) | Draeger. Published online 2024. Accessed June 25, 2023. https://www.draeger.com/es_es/Hospital/Electrical-Impedance-Tomography
18.Bonifaz Arias IG, Trujillo Chávez HS, Cando Brito JK, Pazmiño Secaira SR. Diagnóstico de la actividad física a través del cuestionario ipaq durante la pandemia del covid 19. Polo Conoc Rev Científico – Prof. 2022;7(6 (JUNIO 2022)):1092-1106. Accessed June 22, 2024. https://dialnet.unirioja.es/servlet/articulo?codigo=9042557
19.González Silva Y, Abad Manteca L, Fernández-Gómez MJ, et al. Utilidad del índice de comorbilidad de Charlson en personas ancianas. Concordancia con otros índices de comorbilidad. Rev Clin Med Fam. 2021;14(2):64-70. [cited 2024 Jun 22] Available from: https://scielo.isciii.es/scielo.php?script=sci_abstract&pid=S1699-695X2021000200005&lng=es&nrm=iso&tlng=es
20.Segura OA, Carvajal TN, Caballero AF, Wilches Luna E. Distribution of global and regional lung ventilation using electrical impedance tomography before and after cardiac surgery. Rev Chil Anest. 2022;51(5): https://doi.org/10.25237/revchilanes-tv5104071444
21.Gilgado D, Pérez Calvo E, Pérez J, et al. Assessment of the effect of respiratory physiotherapy techniques on end-expiratory lung volume through electrical impedance tomography in healthy subjects. Med Intensiva. Published online October 15, 2020:S0210- 5691(20)30264-3. https://doi.org/10.1016/j.medin.2020.07.010
22.Urell C, Emtner M, Hedenström H, Tenling A, Breidenskog M, Westerdahl E. Deep breathing exercises with positive expiratory pressure at a higher rate improve oxygenation in the early period after cardiac surgery—a randomised controlled trial. Eur J Cardiothorac Surg. 2011 Jul;40(1):162-7. https://doi.Org/10.1016/j.ejcts.2010.10.018 PMID:21146420
23.Rowley DD, Malinowski TP, Di Peppe JL, Sharkey RM, Gochenour DU, Enfield KB. A Randomized Controlled Trial Comparing Two Lung Expansion Therapies After Upper Abdominal Surgery. Respir Care. 2019 Oct;64(10):1181-92. https://doi.org/10.4187/respcare.06812 PMID:31113857
24.Reychler G, Uribe Rodriguez V, Hickmann CE, Tombal B, Laterre PF, Feyaerts A, et al. Incentive spirometry and positive expiratory pressure improve ventilation and recruitment in postoperative recovery: A randomized crossover study. Physiother Theory Pract. 2019 Mar;35(3):199-205. https://doi.org/10.1080/09593985.2018.1443185 PMID:29485340
25.Gilgado D, Pérez Calvo E, Pérez J, Dorado J, Cardoso G, Quiroga C, et al. Assessment of the effect of respiratory physiotherapy techniques on end-expiratory lung volume through electrical impedance tomography in healthy subjects. Med Intensiva (Engl Ed). 2021 Dec;45(9):e53-5. https://doi.org/10.1016/j.medine.2020.07.002 PMID:34839887
26.Fernández CE, Tenuta LM, Cury JA. Período de wash-out en diseños experimentales cruzados con dentífrico de alta concentración de fluoruro. Rev Clin Periodoncia Implantol Rehabil Oral. 2015;8(1):1-6. https://doi.org/10.1016/j.piro.2014.12.002
27.Song X, Yang D, Yang M, Bai Y, Qin B, Tian S, et al. Effect of Electrical Impedance Tomography-Guided Early Mobilization in Patients After Major Upper Abdominal Surgery: Protocol for a Prospective Cohort Study. Front Med (Lausanne). 2021 Dec;8:710463. [cited 2023 Nov 5] Available from: https://www.frontiersin.org/articles/10.3389/fmed.2021.710463https://doi.org/10.3389/fmed.2021.710463 PMID:34957133
28.Yuan S, Chi Y, Long Y, He H, Zhao Z. Effect of Position Change From the Bed to a Wheelchair on the Regional Ventilation Distribution Assessed by Electrical Impedance Tomography in Patients With Respiratory Failure. Front Med (Lausanne). 2021 Nov;8:744958. https://doi.org/10.3389/fmed.2021.744958 PMID:34805212
29.Becher T, Vogt B, Kott M, Schädler D, Weiler N, Frerichs I. Functional Regions of Interest in Electrical Impedance Tomography: A Secondary Analysis of Two Clinical Studies. PLoS One. 2016 Mar;11(3):e0152267. https://doi.org/10.1371/journal.pone.0152267 PMID:27010320
30.Borges JB, Suarez-Sipmann F, Bohm SH, Tusman G, Melo A, Maripuu E, et al. Regional lung perfusion estimated by electrical impedance tomography in a piglet model of lung collapse. J Appl Physiol. 2012 Jan;112(1):225-36. https://doi.org/10.1152/japplphysiol.01090.2010 PMID:21960654
31.Zhang C, Dai M, Liu W, Bai X, Wu J, Xu C, et al. Global and regional degree of obstruction determined by electrical impedance tomography in patients with obstructive ventilatory defect. PLoS One. 2018 Dec;13(12):e0209473. https://doi.org/10.1371/journal.pone.0209473 PMID:30571739
32.Longhini F, Bruni A, Garofalo E, Ronco C, Gusmano A, Cam- marota G, et al. Chest physiotherapy improves lung aeration in hypersecretive critically ill patients: a pilot randomized physiological study. Crit Care. 2020 Aug;24(1):479. https://doi.org/10.1186/s13054-020-03198-6 PMID:32746877
33.Morais CC, Campos SL, Lima CS, Monte LJ, Bandeira MC, Brandäo DC, et al. Acute Effects of Lung Expansion Maneuvers in Comatose Subjects With Prolonged Bed Rest. Respir Care. 2021 Feb;66(2):240-7. https://doi.org/10.4187/respcare.07535 PMID:33024002
34.Hickmann CE, Montecinos-Munoz NR, Castanares-Zapatero D, Arriagada-Garrido RS, Jeria-Blanco U, Gizzatullin T, et al. Acute Effects of Sitting Out of Bed and Exercise on Lung Aeration and Oxygenation in Critically Ill Subjects. Respir Care. 2021 Feb;66(2):253-62. https://doi.org/10.4187/respcare.07487 PMID:32994357
35.Castillo Moya A, Del Pozo Bascuñán P, Castillo Moya A, Del Pozo Bascuñán P. Interacciones cardiopulmonares: de la fisiología a la clínica. Rev Chil Pediatr. 2018 Oct;89(5):582-91. https://doi.org/10.4067/S0370-41062018005000905 PMID:30571800
36.Herrera Gómez PJ, Duarte G. Flujo sanguíneo y ventilación pulmonares: ¿nuevo paradigma? Rev Colomb Anestesiol. 2013;41(4):280-2. https://doi.org/10.1016/j.rca.2013.08.002
37.Glenny RW. Determinants of regional ventilation and blood flow in the lung. Intensive Care Med. 2009 Nov;35(11):1833-42. https://doi.org/10.1007/s00134-009-1649-3 PMID:19760203
38.Ericsson E, Tesselaar E, Sjoberg F. Effect of Electrode Belt and Body Positions on Regional Pulmonary Ventilation- and Perfusion- Related Impedance Changes Measured by Electric Impedance Tomography. PLoS One. 2016 Jun;11(6):e0155913. https://doi.org/10.1371/journal.pone.0155913 PMID:27253433

 ORCID
ORCID