Daniela Bravo MD. 1 , Sebastián Layera MD. 1 , Iver Cristi PT. 2 ,3 , Rony Silvestre PT, MsCs, PhD 3 , Julián Aliste MD. 1
Recibido: 11-11-2019
Aceptado: 17-11-2019
©2020 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 49 Núm. 1 pp. 125-132|https://doi.org/10.25237/revchilanestv49n01.10
PDF|ePub|RIS
Bupivacaine concentration and quadriceps strength preservation in femoral nerve block for total
Abstract
Introduction: The commonly used concentrations of local anesthetics (LA) for femoral nerve block (FNB) cause a significant decrease in the quadriceps strength (QS), limiting physiotherapy and determining a risk factor for patient’s falls. The use of more dilute solutions could determine the preservation of motor function without impairing analgesia. Methods: Five patients scheduled for total knee arthroplasty (TKA) received a preoperative FNB with 20 mL of bupivacaine in decreasing concentrations (0.0875%, 0.075%, 0.0625%, 0.050%, 0.0375%). Sensory block to cold in the anterior knee region, QS, surface electromyography (SEMG) of vastus lateralis (VL), vastus medialis (VM) and rectus femoris (RF) plus were recorded before and 30 minutes after the blockage. Posteriorly, the clinical data of 20 patients who underwent TKA and received a continuous femoral nerve block (CFNB) with bupivacaine in the most dilute concentration that granted sensory blockade and significantly preserved the QS in the previous analysis were retrospectively analyzed. Postoperative pain at 24 and 48 hours, morphine consumption at 24 hours, the ability to successfully perform physiotherapy on the first postoperative day (POD) and reports of falls were rescued from the patients’ files. Finally, seventy-five patients that underwent TKA during 2018 who received a CFNB with a similar dilution, but using levobupivacaine, were also retrospectively analyzed. Postoperative pain, need for advanced rescue analgesia, ability to perform physiotherapy, CFNB related complications and reports of patients falls during the first 72 hours post-surgery were obtained. Results: Biomechanical study: of the 5 concentrations analyzed, either 0.050% or 0.0375% bupivacaine were adequate producing sensory block and preserving 94% and 100% of the basal QS, respectively. With both concentrations, the SEMG showed a similar range of activation with respect to baseline values. Bupivacaine case series: Twenty patients undergoing TKA received a 5-8 mL/hr infusion of 0.037% bupivacaine. The average consumption of morphine at 24 hours was 3.9 (3.6) mg. The median [IQR] of dynamic postoperative pain at 24 and 48 hours was 3 [1-4] and 3 [2-5]. All patients had adequate active joint ranges at 24 hours and physiotherapy was not limited by significant motor block. No falls were reported during the stay. Levobupivacaine case series: seventy-five patients undergoing TKA received a 5-8 mL/hr infusion of 0.037% levobupivacaine. The median [IQR] of at rest (R) and dynamic (D) postoperative pain at 24, 48 and 72 hours were R24: 0 [0-3]; D24: 3 [1-5]; R48: 0 [0-2]; D48: 3 [1.5-5]; R72: 0 [0-1]; D72: 3 [1-4]. 21% of patients required adding a PCA mode to the CFNB and a 7% a morphine PCA. On POD 1, 4% of patients were not able to adequately perform rehabilitation. On POD 2 and 3, all patients had adequate active joint ranges and physiotherapy was not limited by significant motor block. There were also no falls during hospitalization. Conclusions: The use of diluted solutions of bupivacaine and levobupivacaine for CFNB may represent a good alternative for TKA postoperative analgesia while avoiding significant quadriceps paresis. Additional studies are necessary to determine the ideal concentration and administration regimen to then compare with other quadriceps sparing analgesic alternatives.
MeSH: Total knee replacement, arthroplasty, muscle weakness, nerve block.
Resumen
Introducción: Las concentraciones habituales de anestésicos locales (AL) utilizadas para el bloqueo del nervio femoral (BNF) provocan una disminución significativa de la fuerza del cuádriceps (FC), limitando la fisioterapia y constituyendo un factor de riesgo de caídas de pacientes. El uso de soluciones más diluidas podría determinar preservación de la función motora sin perjudicar la analgesia. Métodos: Cinco pacientes programados para artroplastía total de rodilla (ATR) recibieron un BNF preoperatorio con 20 mL de bupivacaína en concentraciones decrecientes (0,0875%, 0,075%, 0,0625%, 0,050%, 0,0375%). Se registró la FC, electromiografía de superficie (EMGS) de vasto lateral (VL), vasto medial (VM) y recto femoral (RF) y el bloqueo sensitivo al frío antes y 30 minutos después del bloqueo. Posteriormente, se analizó retrospectivamente 20 casos sometidos a ATR que recibieron un bloqueo continuo del nervio femoral (BCNF) con bupivacaína en la concentración más diluida que otorgó bloqueo sensitivo y preservó significativamente la fuerza basal del cuádriceps durante el análisis anterior. El dolor postoperatorio a las 24 y 48 horas, el consumo de morfina las primeras 24 horas, la capacidad de realizar con éxito la fisioterapia el primer día postoperatorio (DPO) y reporte de caídas fueron rescatados de los expedientes. Por último, también se analizó retrospectivamente un grupo de 75 pacientes sometidos a ATR durante el 2018 y que recibieron un BCNF con una dilución similar, pero de levobupivacaína. Se obtuvieron datos de dolor, requerimientos de rescate analgésico, capacidad de realizar rehabilitación, complicaciones del BCNF y reporte de caídas durante las primeras 72 horas postoperatorias. Resultados: Estudio biomecánico: de las 5 concentraciones analizadas, tanto bupivacaína 0,05% como 0,0375% produjeron adecuado bloqueo sensorial preservando el 94% y el 100% de la FC, respectivamente. Con ambas concentraciones la EMGS mostró similar rango de activación respecto a valores basales. Serie de casos con bupivacaína: veinte pacientes sometidos a ATR recibieron una infusión de bupivacaína 0,037% a 5-8 mL/h. El consumo promedio de morfina a las 24 horas fue 3,9 (3,6) mg. La mediana [RIC] del dolor dinámico postoperatorio a las 24 y 48 horas fue 3 [1-4] y 3 [2-5]. Todos los pacientes tuvieron rangos articulares activos adecuados a las 24 horas y la fisioterapia no fue limitada por bloqueo motor significativo. No se registraron caídas durante la hospitalización. Serie de casos levobupivacaína: setenta y cinco pacientes sometidos a ATR recibieron una infusión de levobupivacaína 0,037% a 5-8 mL/h. La mediana [RIC] de dolor postoperatorio en reposo (R) y dinámico (D) a las 24, 48 y 72 horas fue R24: 0 [0-3]; D24: 3 [1-5]; R48: 0 [0-2]; D48: 3 [1.5-5]; R72: 0 [0-1]; D72: 3 [1-4]. Un 21% requirió agregar modo PCA al BCNF y 7% una PCA de morfina. En DPO 1, un 4% de pacientes no pudo realizar adecuadamente la rehabilitación. En DPO 2 y 3 todos los pacientes tuvieron rangos articulares activos adecuados y fisioterapia no fue limitada por bloqueo motor significativo. Tampoco se registraron caídas durante la hospitalización. Conclusiones: El uso de soluciones diluidas de bupivacaína y levobupivacaína en BCNF podría representar una buena opción para analgesia postoperatoria en ATR evitando la paresia significativa del cuádriceps. Estudios adicionales son necesarios para determinar la concentración y régimen de administración ideal para luego comparar con otras alternativas analgésicas preservantes del cuádriceps.
-
Introducción
La ATR es considerada una de las cirugías traumatológicas más dolorosas, donde una buena analgesia es esencial para facilitar la movilización precoz y una adecuada rehabilitación. El BNF otorga un manejo del dolor superior a placebo y opioides, y equivalente al bloqueo epidural continuo, pero con menos efectos adversos[1],[2]. El BCNF sería superior a su versión en dosis única[1], sin embargo, ambos han sido asociados a una importante disminución de fuerza del cuádriceps (FC) lo cual dificultaría una adecuada rehabilitación y podría aumentar el riesgo de caídas en los pacientes[3],[4].
Diversas alternativas se han implementado para prevenir una paresia excesiva del cuádriceps, siendo algunas enfocadas en un bloqueo anatómicamente más selectivo y distal de ramos del nervio femoral (NF) [5]-[11] o a una infiltración de anestésicos locales (AL) directamente a nivel periarticular[12], mientras que algunas han intentado optimizar el BCNF[13]-[18]. Entre estas últimas, se ha evaluado el uso de diferentes volúmenes y concentraciones de AL, comparando infusiones continuas con bolos intermitentes, con y sin dosis de demanda, sin encontrar mayores beneficios en términos de preservación de fuerza[14],[15]. Lamentablemente, los estudios que analizaron el rol de la concentración de la infusión en la preservación de fuerza, incluso utilizando concentraciones tan bajas como ropivacaína 0,025%[13], son difíciles de interpretar dado el uso de un bolo inicial de AL de larga duración concentrado.
Así, la pregunta de si existe una concentración óptima de AL que permita otorgar analgesia postoperatoria en ATR con BCNF y que, preservando la FC, permita una correcta rehabilitación precoz y prevenga al máximo el riesgo de caídas, aún no se ha respondido.
En el presente trabajo presentamos los resultados de un protocolo de estudio de concentraciones diluidas de bupivacaína para BNF en dosis única destinadas a preservar la fuerza del cuádriceps manteniendo la eficacia analgésica en pacientes sometidos a ATR. Luego describimos retrospectivamente, una serie de casos piloto sometidos a ATR con BCNF utilizando una infusión de bupivacaína diluida para luego presentar la experiencia de implementar una solución diluida de levobupivacaína como estándar de infusión en BCNF en ATR en el Hospital Clínico de la Universidad de Chile.
-
Métodos
En el contexto de un protocolo de investigación destinado a determinar la concentración efectiva mínima (CEM) de bupivacaína capaz de generar bloqueo sensitivo en territorio del NF y preservar más del 75% de FC en pacientes sometidos a cirugía de rodilla (reconstrucción de ligamento cruzado anterior y artroplastía total de rodilla), se tomó una serie de casos de los pacientes reclutados, donde cinco participantes programados para ATR fueron expuestos a bolos de concentraciones decrecientes de bupivacaína (0,0875%, 0,075%, 0,0625%, 0,050%, 0,0375%).
Después de obtener la aprobación del protocolo por del Comité de Ética de Investigación de Hospital Clínico Universidad de Chile (HCUCH) y del registro prospectivo en www.clinicaltrials.gov (NCT02909257), se obtuvo el correspondiente consentimiento informado de los pacientes que cumplieron los criterios de participación del estudio (Inclusión: edad entre 18 y 80 años, clasificación de la Sociedad Americana de Anestesiólogos (ASA) I-III e índice de masa corporal entre 20 y 35 kg/m2/Exclusión: incapacidad para consentir el estudio, coagulopatía, sepsis, insuficiencia hepática o renal, embarazo, alergia a AL, cirugía previa en rodilla o ingle, dolor crónico requirente de opioides domiciliarios).
Los pacientes, habiendo cumplido con un ayuno estándar de 8 horas ingresaron a la sala de bloqueos regionales donde se les instaló una vía intravenosa 20 ó 18 gauge previo al bloqueo, fueron monitorizados con pletismo-oximetría continua y recibieron oxígeno 2-4 litros minuto a través de cánula nasal según necesidad luego de recibir, además, sedación con fentanil 50 µg más midazolam 2 mg.
Para la realización del bloqueo, los pacientes se ubicaron en posición supina y, después de la preparación de la piel e instalación de un campo estéril, se aplicó de manera estéril un transductor de ultrasonido 5-13 MHz (General Electric LOGIC e, General Electric Healthcare, Wauwatosa, WI, USA) en el área inguinal para obtener una imagen en eje corto del NF. Luego, una pápula de 3 ml lidocaína 1% se infiltró en el punto cutáneo de entrada para después insertar en plano de lateral a medial una aguja de bloqueo continuo 18G (Contiplex®, B. Braun Medical AG, Melsungen, Germany), posicionando la punta de la aguja bajo el nervio (Figura 1) para inyectar 20 mL de la solución de bupivacaína con epinefrina 5 ug/mL. Para asegurar una distribución uniforme alrededor del NF, la mitad del volumen se inyecto dorsal a este y la otra mitad por ventral. Luego de la inyección de AL, un catéter fue avanzado 3 cm distal a la punta de la aguja y esta retirada, tras lo cual el catéter fue asegurado a la piel del paciente de manera estéril con un parche adhesivo. El objetivo del catéter fue reforzar la analgesia postoperatoria con un bolo y posterior retiro en los pacientes sometidos a cirugía de ligamento cruzado y uso para analgesia continua postoperatoria con una solución estándar de AL en caso de ATR.
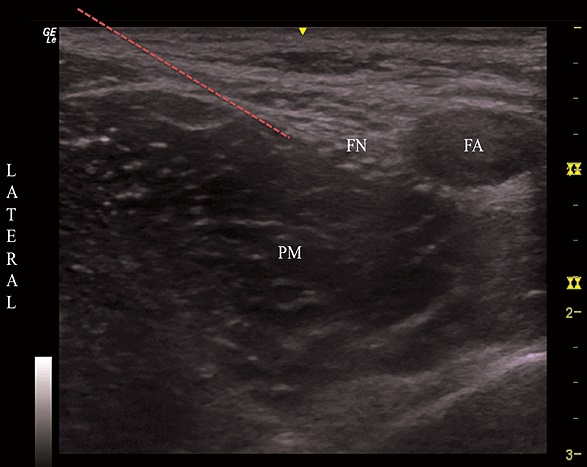
Figura 1. Se muestra imagen en eje corto del nervio femoral en su ubicación lateral a la arteria femoral a nivel inguinal y profundo a la fascia iliaca. Línea roja representa dirección de aguja de bloqueo. FN: nervio femoral; FA: Arteria femoral; PM: músculo psoas.
El BNF se evaluó cada 5 minutos, por 30 minutos. El bloqueo sensorial se evaluó en las regiones patelar y medial de la rodilla[19], y categorizado en 3 niveles mediante la prueba de pinchazo: 0 = sin bloqueo, 1 = analgesia (el paciente siente el tacto, pero no la punción), 2 = anestesia (el paciente no siente el tacto). Un bloqueo se consideró exitoso si se perdía la sensación de punción en ambas regiones examinadas de la rodilla (bloqueo analgésico).
Las mediciones de fuerza y actividad electromiográfica se realizaron antes y después del BNF. La contracción isométrica voluntaria máxima del cuádriceps (CIVM) se realizó utilizando una celda de carga de haz S (Interface, Scottsdale, Arizona, EE. UU.). La señal se capturó con un amplificador Trigno Wireless System (Delsys, Boston, EE. UU.) A una frecuencia de muestra de 2.000 Hz. Los sujetos se sentaron en una camilla con sus caderas y rodillas en 90° de flexión. Se usaron correas de velcro para asegurar la pelvis para evitar movimientos de cadera y pelvis durante CIVM. La pierna distal se ancló al nivel del tobillo mediante una celda de carga unida mediante una cadena de acero perpendicularmente a la base de la cama (Figura 2)[20]. Luego de un entrenamiento que consistió en dos contracciones isométricas submáximas y una máxima realizadas en el lado quirúrgico, se realizó tres CIVM consecutivos. Cada contracción duró 4 a 5 segundos con un descanso de 60 segundos entre contracciones máximas.
Además, se instalaron sensores de EMGS (Trigno Wireless System, Delsys, Boston, EE.UU.) en los vientres de músculos VM, VL y RF, de acuerdo con recomendaciones estandarizadas (Figura 2)[21]. Esta medición se ejecutó antes y 30 minutos después del BNF y se sincronizó con la evaluación CIVM. Los datos de EMGS se registraron a una frecuencia de muestreo de 2.000 Hz, simultáneamente con los de CIVM.
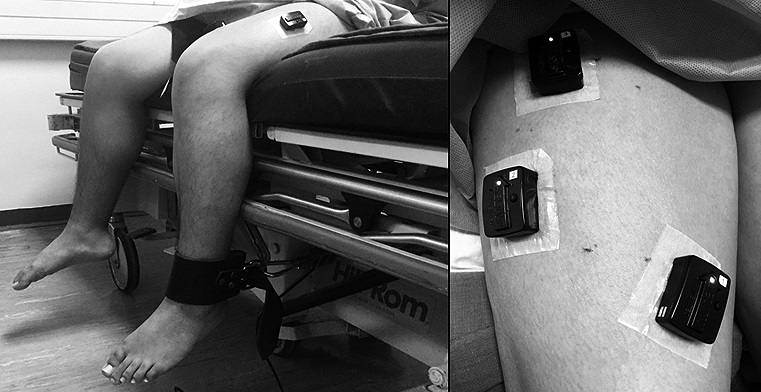
Figura 2. A la izquierda se muestra forma de fijación de la pierna evaluada a través de la celda de medición de fuerza a la cama. A la derecha se muestra la disposición de los sensores de electromiografía de superficie para evaluar músculos recto femoral, vasto lateral y vasto medial.
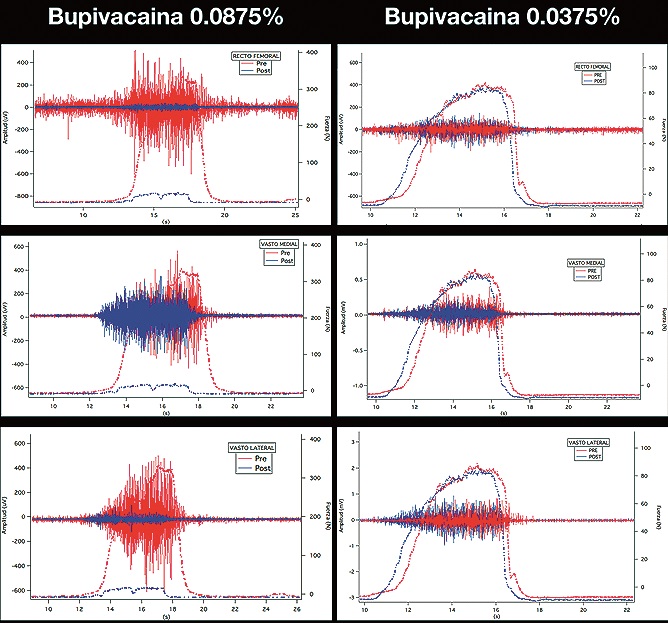
Figura 3. Registro de FC y correlación con EMGS de músculos recto femoral, vasto medial y vasto lateral de 2 pacientes con diferentes concentraciones de bupivacaína. A la izquierda se muestra el registro de FC y EMGS prebloqueo (rojo) y postbloqueo (azul) de un paciente en que se utilizó solución de bupivacaína 0,0875%. A la derecha se muestra el registro de FC y EMGS prebloqueo femoral (rojo) y postbloqueo femoral (azul) de un paciente en que se utilizó solución de bupivacaína 0,0375%. FC: fuerza de cuádriceps; EMGS: electromiografía de superficie.
Con posterioridad, se analizaron retrospectivamente 20 casos piloto sometidos a ATR que recibieron un BCNF postoperatorio con una técnica similar a la descrita previamente, pero con una dosis inicial de 20 mL lidocaína 1%, seguido de una infusión de 8 mL/h de bupivacaína en la concentración más diluida que otorgó bloqueo sensitivo y preservó significativamente la fuerza basal del cuádriceps durante el análisis anterior. Junto a las variables demográficas, se rescató desde los expedientes de la Unidad de Dolor Agudo (UDA) del Departamento de Anestesiología y Medicina Perioperatoria del HCUCH los registros de dolor postoperatorio a las 24-48 h, el consumo de morfina y la capacidad de realizar con éxito la fisioterapia el DPO 1.
Por último, en el año 2018 se implementó el uso de levobupivacaína para bloqueos regionales continuos con una concentración equivalente a la utilizada en la serie piloto. Nuevamente, se analizó retrospectivamente los datos de la UDA de todos los pacientes sometidos a ATR durante el año 2018 que recibieron un BCNF con un bolo de 20 mL de lidocaína 1% seguida de una infusión en igual concentración a la de la serie anterior, pero con levobupivacaína. Además de las variables demográficas, se analizó el dolor postoperatorio en reposo y dinámico a las 24, 48 y 72 h, el requerimiento de rescate analgésico, la capacidad de realizar con éxito la fisioterapia y las complicaciones asociadas al bloqueo junto al reporte de caídas.
-
Análisis estadístico
Estadísticas descriptivas fueron aplicadas a los tres grupos de pacientes con el programa Stata 15.0 (StataCorp, 4905 Lakeway Drive, Texas 77845 USA). Para datos continuos con distribución normal los datos se presentan como media (desviación estándar), datos continuos sin distribución normal y ordinales se describen mediante mediana y [rango intercuartílico] y por último variables categóricas se describen como cuenta o porcentaje.
-
Resultados
Estudio biomecánico: los datos demográficos de los cinco pacientes analizados se muestran en la Tabla 1. De las cinco concentraciones analizadas, bupivacaína 0,050% y 0,0375% produjeron adecuado bloqueo sensorial preservando el 94% (caída FC de 117 N a 111 N) y el 100% (de 114 N a 118 N) de la fuerza basal, respectivamente. Con ambas concentraciones la EMGS mostró similar rango de activación respecto a valores basales.
Serie de casos bupivacaína: veinte pacientes sometidos a ATR recibieron una infusión 5-8 mL/h de bupivacaína 0,037%. Los datos demográficos se presentan en la Tabla 1. El consumo promedio de morfina a las 24 horas fue 3,9 (3,6) mg. La mediana del dolor dinámico postoperatorio a las 24 y 48 horas fue 3 (1-4) y 3 (2-5). Todos los pacientes tuvieron rangos de movilidad articular activo adecuados a las 24 horas y la fisioterapia no fue limitada por bloqueo motor significativo. No se registraron caídas durante la hospitalización.
Serie de casos levobupivacaína: Setenta y cinco pacientes sometidos a ATR recibieron una infusión 5-8 mL/h de levobupivacaína 0,037%. Los datos demográficos se presentan en la Tabla 1. La mediana [RIC] de dolor postoperatorio en reposo (R) y dinámico (D) a las 24, 48 y 72 horas fue R24: 0 (0-3); D24: 3 (1-5); R48: 0 (0-2); D48: 3 (1,5-5); R72: 0 (0-1); D72: 3 (1-4). Un 21% requirió agregar modo PCA al BCNF y 7% una PCA de morfina sin registrarse causa exacta de esta última indicación. El primer día postoperatorio un 4% de pacientes no pudo realizar adecuadamente los ejercicios no especificándose si secundario a dolor o falta de activación de cuádriceps. Los días postoperatorios 2 y 3 todos los pacientes tuvieron rangos articulares activos adecuados y fisioterapia no fue limitada por bloqueo motor significativo. Tampoco se registraron caídas durante la hospitalización.
| Tabla 1 | |||
|
Variable |
Serie 1 | Serie 2 | Serie 3 |
|
Edad (años) |
64 [56-71] | 64 (8) | 67 (8) |
|
Sexo (F/M) |
3/2 | 11/9 | 29/46 |
|
IMC (K/M2) |
28,2 (5,3) | 27,7 (3,9) | 30,1 (4,4) |
|
ASA (I/II/III) |
0/5/0 | 4/16/0 | 16/59/0 |
|
Características muestra. Serie 1: 5 pacientes estudio de fuerza y EMGS; Serie 2: 20 pacientes con BCNF bupivacaína 0,037%; Serie 3: 75 pacientes con BCNF levobupivacaína 0,37%. Variables continuas: Media (Desviación Estándar); Variables categóricas: Conteo; Variables ordinales: Mediana [Rango]. IMC: Índice de masa corporal; ASA: Clasificación de Riesgo Sociedad Americana de Anestesiólogos. |
|||
-
Discusión
El presente estudio está conformado por el análisis de un subgrupo de pacientes sometidos a ATR en un protocolo prospectivo de búsqueda de CEM para BNF preservante de FC y dos series clínicas de pacientes sometidos a ATR en que se utilizó concentraciones bajas de AL derivadas de los hallazgos del protocolo inicial.
Entre los resultados del estudio de concentración de AL para BNF y FC, bupivacaína tanto al 0,05% como 0,0375% produjeron bloqueo sensitivo preservando más del 75% de la FC basal. Con estos promisorios resultados, se dio inicio al uso progresivo de soluciones de bupivacaína 0,037% en BCNF para analgesia postoperatoria en pacientes sometidos a ATR primaria en el HCUCH, obtenida al añadir de manera estéril 40 mL de bupivacaína 0,5% en 500 mL de solución salina al 0,9%, en paralelo a un esquema de analgesia multimodal conformado por una base de antiinflamatorios no esteroidales y paracetamol horario con la posibilidad de utilizar un rescate analgésico mediante bolos de morfina controlada por paciente con un programa estándar sin infusión basal con dosis de demanda de 1 mg con bloqueo de 8 minutos. Dado que los resultados obtenidos con este protocolo fueron favorables y que el consumo de morfina en general fue bajo, se decidió implementar el uso estándar de AL diluidos para BCNF en ATR primaria, sin embargo, dada la incorporación de levobupivacaína como AL de elección para bloqueos regionales por su perfil de menor toxicidad sistémica, desde el año 2018 se comenzó a utilizar una solución de este AL con concentración de 0,037%. Para el BCNF con esta solución se utilizó un programa de infusión de 5-8 mL/h con la posibilidad de agregar modo controlado por paciente (PCA) con bolos de 5-10 mL y bloqueo de 20-30 minutos, asociado a un esquema de analgesia multimodal similar al previamente descrito sin morfina a demanda a menos que el paciente refiriese dolor moderado a severo proveniente de la región posterior de rodilla o falla evidente (primaria o secundaria) del BCNF a pesar de haber agregado modo PCA. Los resultados obtenidos con este protocolo durante el año 2018 permitieron reafirmar el uso de estas soluciones diluidas en pacientes sometidos a ATR con BCNF como parte del esquema analgésico, transformándose el estándar actual en HCUCH.
A pesar de los buenos resultados aquí reportados debemos reconocer que no están libres de sesgo dado el carácter del modelo de estudio y análisis utilizados. Así es evidente que no podemos asegurar que la concentración 0,037% de bupivacaína, derivada del estudio de análisis de fuerza y concentración mínima efectiva de bloqueo sensitivo de NF, sea efectivamente la mejor concentración para un BCNF. Primero, porque el modelo original de estudio solo reclutó un número mínimo de pacientes sometidos a ATR y que el estudio fue en el contexto de bloqueos de dosis única. Segundo, aunque los resultados clínicos obtenidos tanto en la serie de 20 pacientes con bupivacaína 0,037% y luego en la serie de 75 pacientes con levobupivacaína 0,037% han determinado un esquema satisfactorio de manejo de estos pacientes en la UDA de nuestro hospital, no se puede obviar que finalmente estos datos derivan de un análisis retrospectivo de información registrada por dicha unidad y los posibles sesgos asociados a ello. Por último, es difícil que en un modelo clínico se pueda medir FC durante el postoperatorio con el mismo método utilizado en este estudio sin considerar factores agregados como dolor postoperatorio, daño muscular por torniquete de isquemia y/o cirugía, presencia de vendajes, etc, y lamentablemente la capacidad de ejecutar la rehabilitación sin limitación no es sinónimo de preservación de fuerza ni de ausencia de riesgo de caídas.
En definitiva, aunque el BCNF con bupivacaína 0,037% y levobupivacaína 0,037% podría evitar la paresia significativa del cuádriceps sin perjudicar la analgesia en ATR, se requieren estudios adicionales para determinar la concentración ideal y régimen de administración óptimos para soluciones ultra diluidas de AL, para que luego mediante ensayos clínicos debidamente diseñados y ejecutados se comparen con otras alternativas analgésicas preservantes de fuerza de cuádriceps.
Referencias
1. Chan EY, Fransen M, Parker DA, Assam PN, Chua N. Femoral nerve blocks for acute postoperative pain after knee replacement surgery. Cochrane Database Syst Rev. 2014 May;(5):CD009941. https://doi.org/10.1002/14651858.CD009941.pub2 PMID:24825360
2. Paul JE, Arya A, Hurlburt L, Cheng J, Thabane L, Tidy A, et al. Femoral nerve block improves analgesia outcomes after total knee arthroplasty: a meta-analysis of randomized controlled trials. Anesthesiology. 2010 Nov;113(5):1144–62. https://doi.org/10.1097/ALN.0b013e3181f4b18 PMID:20966667
3. Johnson RL, Kopp SL, Hebl JR, Erwin PJ, Mantilla CB. Falls and major orthopaedic surgery with peripheral nerve blockade: a systematic review and meta-analysis. Br J Anaesth. 2013 Apr;110(4):518–28. https://doi.org/10.1093/bja/aet013 PMID:23440367
4. Turbitt LR, McHardy PG, Casanova M, Shapiro J, Li L, Choi S. Analysis of Inpatient Falls After Total Knee Arthroplasty in Patients With Continuous Femoral Nerve Block. Anesth Analg. 2018 Jul;127(1):224–7. https://doi.org/10.1213/ANE.0000000000002703 PMID:29239954
5. Lund J, Jenstrup MT, Jaeger P, Sørensen AM, Dahl JB. Continuous adductor-canal-blockade for adjuvant post-operative analgesia after major knee surgery: preliminary results. Acta Anaesthesiol Scand. 2011 Jan;55(1):14–9. https://doi.org/10.1111/j.1399-6576.2010.02333.x PMID:21039357
6. Jenstrup MT, Jæger P, Lund J, Fømsgaard JS, Bache S, Mathiesen O, et al. Effects of adductor-canal-blockade on pain and ambulation after total knee arthroplasty: a randomized study. Acta Anaesthesiol Scand. 2012 Mar;56(3):357–64. https://doi.org/10.1111/j.1399-6576.2011.02621.x PMID:22221014
7. Andersen HL, Gyrn J, Møller L, Christensen B, Zaric D. Continuous saphenous nerve block as supplement to single-dose local infiltration analgesia for postoperative pain management after total knee arthroplasty. Reg Anesth Pain Med. 2013 Mar-Apr;38(2):106–11. https://doi.org/10.1097/AAP.0b013e31827900a9 PMID:23222363
8. Bendtsen TF, Moriggl B, Chan V, Børglum J. The Optimal Analgesic Block for Total Knee Arthroplasty. Reg Anesth Pain Med. 2016 Nov/Dec;41(6):711–9. https://doi.org/10.1097/AAP.0000000000000485 PMID:27685346
9. Hussain N, Ferreri TG, Prusick PJ, Banfield L, Long B, Prusick VR, et al. Adductor Canal Block Versus Femoral Canal Block for Total Knee Arthroplasty: A Meta-Analysis: What Does the Evidence Suggest? Reg Anesth Pain Med. 2016 May-Jun;41(3):314–20. https://doi.org/10.1097/AAP.0000000000000376 PMID:27035459
10. Chuan A, Lansdown A, Brick KL, Bourgeois AJ, Pencheva LB, Hue B, et al.; Continuous Catheters in Adductor Canal versus Femoral Triangle (The CAFE study) investigators. Adductor canal versus femoral triangle anatomical locations for continuous catheter analgesia after total knee arthroplasty: a multicentre randomised controlled study. Br J Anaesth. 2019 Sep;123(3):360–7. https://doi.org/10.1016/j.bja.2019.03.021 PMID:31056239
11. Abdallah FW, Mejia J, Prasad GA, Moga R, Chahal J, Theodoropulos J, et al. Opioid- and motor-sparing with proximal, mid-, and distal locations for adductor canal block in anterior cruciate ligament reconstruction. A randomized clinical trial. Anesthesiology. 2019 Sep;131(3):619–29. https://doi.org/10.1097/ALN.0000000000002817 PMID:31246607
12. Zhang LK, Ma JX, Kuang MJ, Ma XL. Comparison of periarticular local infiltration analgesia with femoral nerve block for total knee arthroplasty: a meta-analysis of randomized controlled trials. J Arthroplasty. 2018 Jun;33(6):1972–1978.e4. https://doi.org/10.1016/j.arth.2017.12.042 PMID:29455938
13. Sakai N, Nakatsuka M, Tomita T. Patient-controlled bolus femoral nerve block after knee arthroplasty: quadriceps recovery, analgesia, local anesthetic consumption. Acta Anaesthesiol Scand. 2016 Nov;60(10):1461–9. https://doi.org/10.1111/aas.12778 PMID:27553442
14. Paauwe JJ, Thomassen BJ, Weterings J, van Rossum E, Ausems ME. Femoral nerve block using ropivacaine 0.025%, 0.05% and 0.1%: effects on the rehabilitation programme following total knee arthroplasty: a pilot study. Anaesthesia. 2008 Sep;63(9):948–53. https://doi.org/10.1111/j.1365-2044.2008.05538.x PMID:18540926
15. Bauer M, Wang L, Onibonoje OK, Parrett C, Sessler DI, Mounir-Soliman L, et al. Continuous femoral nerve blocks: decreasing local anesthetic concentration to minimize quadriceps femoris weakness. Anesthesiology. 2012 Mar;116(3):665–72. https://doi.org/10.1097/ALN.0b013e3182475c35 PMID:22293719
16. Charous MT, Madison SJ, Suresh PJ, Sandhu NS, Loland VJ, Mariano ER, et al. Continuous femoral nerve blocks: varying local anesthetic delivery method (bolus versus basal) to minimize quadriceps motor block while maintaining sensory block. Anesthesiology. 2011 Oct;115(4):774–81. https://doi.org/10.1097/ALN.0b013e3182124dc6 PMID:21394001
17. Albrecht E, Morfey D, Chan V, Gandhi R, Koshkin A, Chin KJ, et al. Single-injection or continuous femoral nerve block for total knee arthroplasty? Clin Orthop Relat Res. 2014 May;472(5):1384–93. https://doi.org/10.1007/s11999-013-3192-3 PMID:23928707
18. Sakai N, Nakatsuka M, Tomita T, Inoue T. Equivalence of postoperative quadriceps strength during 1 or 0.5 mg ml(-1) levobupivacaine administration for continuous femoral nerve block following total knee arthroplasty: A double-blinded, randomised controlled trial. Eur J Anaesthesiol. 2015 Sep;32(9):658–9. https://doi.org/10.1097/EJA.0000000000000230 PMID:26244567
19. Casati A, Fanelli G, Beccaria P, Magistris L, Albertin A, Torri G. The effects of single or multiple injections on the volume of 0.5% ropivacaine required for femoral nerve blockade. Anesth Analg. 2001 Jul;93(1):183–6. https://doi.org/10.1097/00000539-200107000-00036 PMID:11429362
20. Blacker SD, Fallowfield JL, Willems ME. Intra- and interday reliability of voluntary and electrically stimulated isometric contractions of the quadriceps femoris. J Electromyogr Kinesiol. 2013 Aug;23(4):886–91. https://doi.org/10.1016/j.jelekin.2013.02.007 PMID:23571022
21. Hermens HJ, Freriks B, Merletti R. European recommendations for surface electromyography. Roessingh research and development. 1999;8:13-54.

 ORCID
ORCID