Walter Antanas Sosa Mendoza 1 ,2,3,4 , Daniela Seija Butnaru 5 ,*
Recibido: 11-06-2021
Aceptado: 22-10-2021
©2022 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 51 Núm. 1 pp. 79-81|https://doi.org/10.25237/revchilanestv5129121002
PDF|ePub|RIS
Aprepitant, a possible alternative for refractory pruritus: Case report
Abstract
Refractory pruritus can be a symptom difficult to manage. We describe a case of a 37-year-old female patient with an oncological diagnosis of high-grade mesenchymal osteosarcoma in the left sacrum, hospitalized for urinary tract infection and polymicrobial bacteremia. During hospitalization, she presented pruritus of unknown cause, refractory to multiple treatments. Given the severity of symptoms and refractoriness, we administered aprepitant obtaining a complete resolution of the pruritus. With these findings, we raise the possibility of using aprepitant as a treatment for refractory pruritus.
Resumen
El prurito refractario puede ser un síntoma de difícil manejo. Se presenta un reporte de caso de una paciente femenina de 37 años con diagnóstico oncológico de osteosarcoma mesenquimal de alto grado en sacro izquierdo, hospitalizada por infección de vías urinarias y bacteriemia polimicrobiana, quien presentó prurito de causa desconocida, refractario a múltiples manejos antipruriginosos. Dada la severidad de los síntomas y refractariedad, se administró aprepitant, obteniendo resolución completa del cuadro. Con estos hallazgos se plantea la posibilidad del empleo de aprepitant como tratamiento para el prurito refractario.
El Foro Internacional para el Estudio del Prurito lo define como una sensación no placentera de la piel que lleva a un deseo de rascado, pudiendo ser agudo o crónico en el caso de persistir por más de seis semanas. Éste puede ser de causa multifactorial y tiene un gran impacto en la calidad de vida de los pacientes[1], pudiendo ser incluso similar al impacto producido por el dolor crónico[2].
Un estudio realizado en Europa en el 2004 con 40.888 pacientes, demostró que el prurito es el síntoma más prevalente de la piel, presentándose en el 54,4% de los pacientes con alteraciones cutáneas[3]. En otro estudio se reportó una prevalencia de prurito crónico de 13,5% y una prevalencia a lo largo de la vida de 22%, predominando en el sexo femenino. La frecuencia del purito en las lesiones primarias cutáneas y en las enfermedades sistémicas, dependen del tipo de patología[1].
Entre las causas de origen cutáneo se encuentran patologías como la xerosis cutánea, el eccema atópico y las parasitosis cutáneas. Algunas patologías sistémicas como la insuficiencia renal, colestasis, enfermedades endocrinas, neoplasias y enfermedades linfoproliferativas, también son causas de prurito. Además, se han asociado fármacos como los antihipertensivos, antiarrítmicos, antilipídicos, antidiabéticos, antimicrobianos, broncodilatadores, antiinflamatorios, hormonas, inmunosupresores, anticonvulsivantes, antidepresivos y neu- rolépticos[1],[4].
El tratamiento del prurito se basa inicialmente en medidas no farmacológicas como la higiene, evitar contacto con sustancias irritativas, la hidratación constante y el no consumo de alimentos picantes o bebidas calientes, y en ocasiones más severas, la fototerapia. Los agentes tópicos como la capsaicina, esteroides, inhibidores de la calcineurina, agonistas del receptor cannabinoide y el mentol, son ampliamente utilizados. En casos en que se requiera tratamiento sistémico, se utilizan antihistamínicos, glucocorticoides, agonistas y antagonistas del receptor de opioides, gabapentinoides, antidepresivos, y los antagonista del receptor de neurokinina 1 (NK1) como el aprepitatn, el cual tiene acción inhibitoria sobre la sustancia P que tiene un papel primordial en la inducción del purito[1],[5].
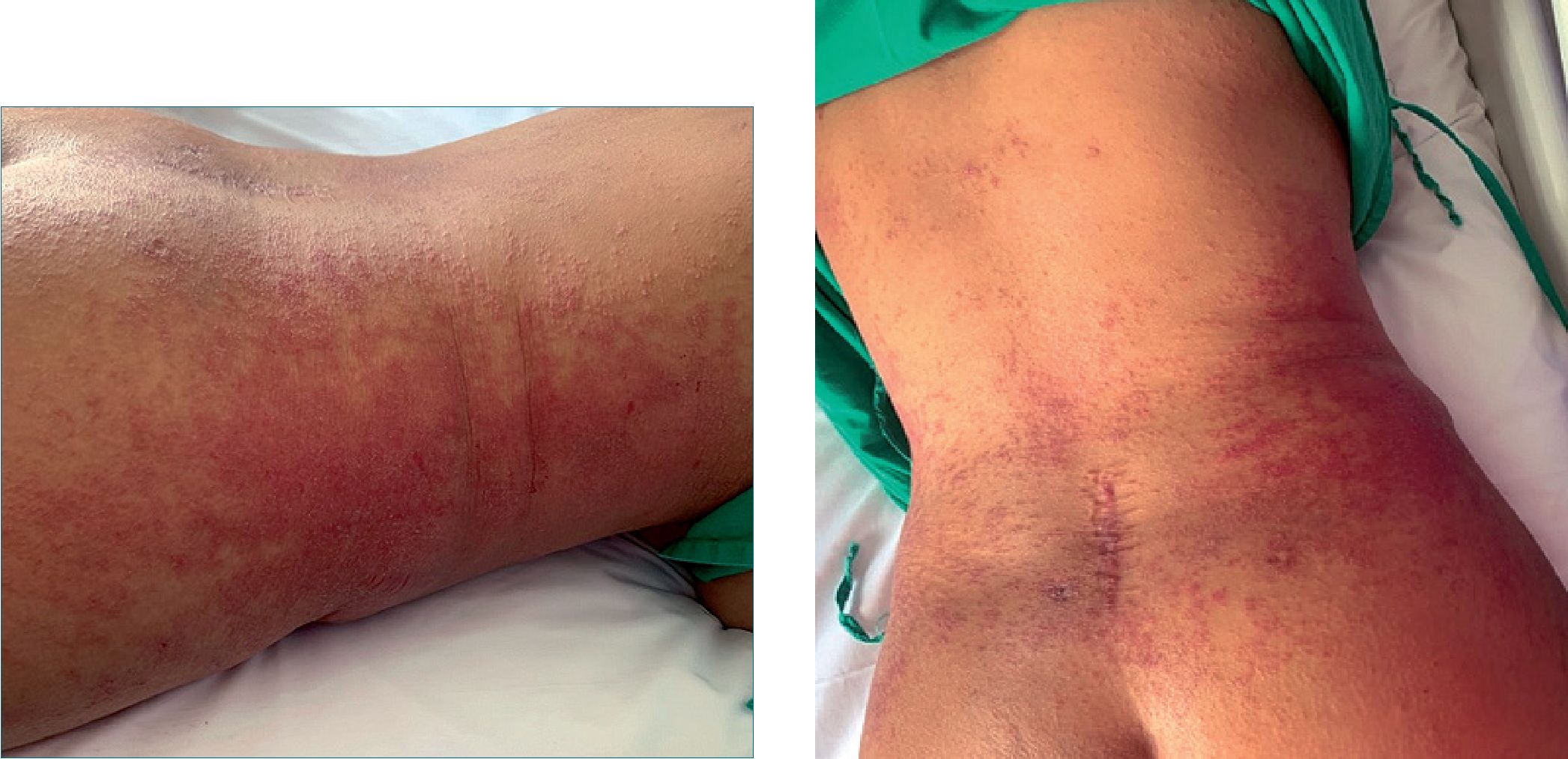
Figuras 1 y 2. Lesiones presentadas al inicio del cuadro. Se observan múltiples pápulas eritematosas confluyentes, formando grandes placas de bordes irregulares con descamación.
Se reporta el caso de una mujer de 37 años con diagnóstico oncológico de osteosarcoma mesenquimal de alto grado en sacro izquierdo, hospitalizada por infección de vías urinarias y bacteriemia polimicrobiana. Recibió entre su manejo farmacológico: hidromorfona, ondansetron, acetaminofén, meropenem y amitriptilina. Durante la hospitalización presenta lesiones tipo pápulas eritematosas generalizadas extensas, confluyentes, formando grandes placas de bordes irregulares, con descamación en tronco, miembros superiores e inferiores, acompañado de prurito intenso evaluado mediante la escala numérica (EN) (0 = ausencia de prurito y 10 = el peor prurito imaginable), obteniendo una puntuación de 10/10 (Figuras 1 y 2).
Como tratamiento para el prurito recibió inicialmente loratadina y pregabalina por 7 días sin mejoría alguna, presentando ansiedad e insomnio. Fue valorada por el servicio de Dermatología, quienes consideraron cuadro compatible con reacción medicamentosa causada por meropenem dada la temporalidad de los síntomas. Deciden no suspender manejo antibiótico y adicionar a su tratamiento quetiapina y betametasona tópica en áreas afectadas y compresas húmedas con vaselina. A pesar de dicho manejo y la terminación del meropenem, paciente continuaba con prurito, por lo cual servicio de Dermatología consideró prurito de origen desconocido y adicionó a su manejo predniosolona 30 mg/día por 10 días, sin obtener respuesta, persistiendo con prurito de intensidad severa con puntuación en EN de 8/10.
El servicio de Dolor y Cuidados Paliativos decide iniciar tratamiento con aprepitant oral a dosis de: 125 mg el primer día y continuar a 80 mg por dos días más. Al segundo día de tratamiento, paciente con disminución de sintomatología, con prurito de intensidad de 2/10. Tras 3 días de haber finalizado tratamiento con aprepitant, se observa resolución completa del cuadro, puntuando el prurito 0/10. Se realizó control a la semana, a las 2 semanas y al mes, persistiendo con adecuado control de síntomas, EN 0/10, por lo cual, no se indicaron dosis posteriores de aprepitant.
La sustancia P es considerada un potente inductor de prurito que actúa por medio de la activación del receptor de NK1 presente en los mastocitos, los queratinocitos y en las neuronas del ganglio sensitivo y del asta dorsal[6],[7]. El aprepitant es un antagonista con alta afinidad por el receptor 1 de NK1 (NK-1R) en el sistema nervioso central y periférico[8], y poca o ninguna afinidad por los receptores de serotonina (5-HT3), dopamina y corticoesteroides[5],[9]. El aprepitant es aprobado únicamente por la FDA desde el 2003 para prevenir náuseas y vómito en pacientes que reciben quimioterapias altamente ematogénicas[10],[11],[12]. A pesar que la literatura es limitada, algunos reportes de casos y estudios han documentado su eficacia en el manejo para el prurito refractario en diferentes condiciones, actuando por medio de la inhibición de la liberación de factor de crecimiento nervioso por parte de los queratinocitos, o bien, bloqueando la transmisión de señales en el asta dorsal, impidiendo así la propagación de señales de las fibras C a nivel periférico[5],[9].
Dado que la indicación en la ficha técnica del aprepitant no es el control del prurito, los esquemas empleados para el manejo de éste no han sido estandarizados, encontrado esquemas de tres o cuatro días, cada 2 semanas, entre otros. Un estudio prospectivo que incluyó 5 pacientes con linfoma cutáneo de células T con eritrodermia y prurito refractario, utilizó en los pacientes aprepitant 125 mg en el día 1 y 80 mg en los días 2 y 3, repitiendo la dosis cada 2 semanas por 15 semanas, obteniendo 80% de respuesta global al tratamiento con aprepitant[8]. Otro caso publicado en el 2012 por Margaret et al., en un paciente con Síndrome de Sézary que no respondió al tratamiento previo con corticoides, antihistamínicos sistémicos, PUVAterapia y acitretina, reportó un importante alivio del prurito con aprepitant 80 mg preparado en suspensión por 10 días y continuado cada 48 h hasta el final de la enferme- dad[13].
Una revisión sistemática sobre el uso de aprepitant en prurito refractario publicado en el 2017, reporta un total de 73 pacientes tratados con aprepitant para prurito refractario, de los cuales un número importante de pacientes presentaron mejoría en la calidad de vida asociado a efectos adversos del prurito incluyendo insomnio y lesiones pruriginosas[10].
Los inhibidores de los NK-1R parecen tener una actividad antriprurítica significativa. A pesar de no contar con la indicación en la ficha técnica del aprepitant para el tratamiento de prurito, según casos reportados y lo descrito en el caso clínico anteriormente presentado, donde se descartó prurito de causa medicamentosa y se consideró prurito de origen desconocido, se plantea la posibilidad del uso del aprepitant para el manejo del prurito refractario.
Referencias
1. Villa-Arango AM, Velásquez-Lopera MM, Cardona R. Prurito crónico. Alergia. 2019 Jan-Mar;66(1):85–98. https://doi.org/10.29262/ram.v66i1.345 PMID:31013410
2. Kini SP, DeLong LK, Veledar E, McKenzie-Brown AM, Schaufele M, Chen SC. The impact of pruritus on quality of life: the skin equivalent of pain. Arch Dermatol. 2011 Oct;147(10):1153–6. https://doi.org/10.1001/archdermatol.2011.178 PMID:21680760
3. Dalgard F, Svensson A, Holm JØ, Sundby J. Self-reported skin morbidity in Oslo. Associations with sociodemographic factors among adults in a cross-sectional study. Br J Dermatol. 2004 Aug;151(2):452–7. https://doi.org/10.1111/j.1365-2133.2004.06058.x PMID:15327554
4. Bóveda E, Díez B, Fernández P, Hidalgo M, Salinas E. Prurito. Procolos Atención Farmacéutica. Farmacia profesional 2003;17(4).
5. He A, Alhariri JM, Sweren RJ, Kwatra MM, Kwatra SG. Aprepitant for the Treatment of Chronic Refractory Pruritus. BioMed Res Int. 2017;2017:4790810. https://doi.org/10.1155/2017/4790810 PMID:29057261
6. Carstens EE, Carstens MI, Simons CT, Jinks SL. Dorsal horn neurons expressing NK-1 receptors mediate scratching in rats. Neuroreport. 2010 Mar;21(4):303–8. https://doi.org/10.1097/WNR.0b013e328337310a PMID:20125052
7. Raap U, Ständer S, Metz M. Pathophysiology of itch and new treatments. Curr Opin Allergy Clin Immunol. 2011 Oct;11(5):420–7. https://doi.org/10.1097/ACI.0b013e32834a41c2 PMID:21772138
8. Booken N, Heck M, Nicolay JP, Klemke CD, Goerdt S, Utikal J. Oral aprepitant in the therapy of refractory pruritus in erythrodermic cutaneous T-cell lymphoma. Br J Dermatol. 2011 Mar;164(3):665–7. https://doi.org/10.1111/j.1365-2133.2010.10108.x PMID:21039410
9. Pojawa-Gołąb M, Jaworecka K, Reich A. NK-1 Receptor Antagonists and Pruritus: Review of Current Literature. Dermatol Ther (Heidelb). 2019 Sep;9(3):391–405. https://doi.org/10.1007/s13555-019-0305-2 PMID:31190215
10. Torres T, Fernandes I, Selores M, Alves R, Lima M. Aprepitant: evidence of its effectiveness in patients with refractory pruritus continues. J Am Acad Dermatol. 2012 Jan;66(1):e14–5. https://doi.org/10.1016/j.jaad.2011.01.016 PMID:22177649
11. Aapro MS, Molassiotis A, Olver I. Anticipatory nausea and vomiting. Support Care Cancer. 2005 Feb;13(2):117–21. https://doi.org/10.1007/s00520-004-0745-8 PMID:15599779
12. Basch E, Prestrud AA, Hesketh PJ, Kris MG, Feyer PC, Somerfield MR, et al.; American Society of Clinical Oncology. Antiemetics: american Society of Clinical Oncology clinical practice guideline update. J Clin Oncol. 2011 Nov;29(31):4189–98. https://doi.org/10.1200/JCO.2010.34.4614 PMID:21947834
13. Palacios Zabalza I, López de Torre Querejazu A, Santos Ibañez A. Papel del aprepitant en el manejo del prurito en un paciente con linfoma cutáneo de células T. Farm Hosp. 2014 Apr;38(2):145–7. https://doi.org/10.7399/fh.2014.38.2.1126 PMID:24669900

 ORCID
ORCID