Eduardo Lema Flórez1,*, Andrés Mauricio Galarza Prado1
Recibido: 16-08-2022
Aceptado: 28-10-2022
©2023 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 52 Núm. 3 pp. 274-276|https://doi.org/10.25237/revchilanestv5208031335
PDF|ePub|RIS
Abstract
In the daily scenario of an anesthesiologist’s practice, the administration of múltiple drugs, sometimes simultaneously, is part of his daily work, in this sense, physical, chemical and/or therapeutic incompatibility constitutes an unfavorable result associated with such activity. It is important to implement interventions within the operating rooms that reduce the risk of incompatible pharmaceutical administration of drugs. Practices such as making visual aids available to facilítate quick and safe decision-making at the point of care for patients is a desirable measure. Developing a drug compatibility table for Y administration within operating rooms can be a measure that contributes to the safety in the use of drugs.
Resumen
En el escenario diario de la práctica de un anestesiólogo, la administración de múltiples medicamentos, en ocasiones de forma simultánea, hace parte de su quehacer diario, en este sentido la incompatibilidad física, química y/o terapéutica constituye un resultado desfavorable asociado a tal actividad. Es importante implementar intervenciones dentro de los quirófanos que permitan disminuir el riesgo de administración farmacéutica incompatible de medicamentos. Practicas como poner a disposición ayudas visuales para facilitar toma de decisiones rápidas y seguras en el punto de atención de los pacientes es una medida deseable. Desarrollar una tabla de compatibilidad de medicamentos para administración en Y dentro de los quirófanos, puede ser una medida que aporte a la seguridad en el uso de medicamentos.
En el escenario diario de la práctica de un anestesiólogo, la administración de múltiples medicamentos, en ocasiones de forma simultánea, es muy frecuente. Para poder realizar ésto de manera responsable, es indispensable considerar las interacciones farmacocinéticas, farmacodinámicas y termodinámicas de los fármacos que utiliza el anestesiólogo, para obtener los mejores resultados terapéuticos para el paciente. Una consideración adicional que debe realizarse es la interacción que se produce cuando los medicamentos se ponen en contacto justo antes de entrar al torrente sanguíneo la cual puede alterar la composición y el desempeño de éstos y puede ocurrir en una jeringa, en una mezcla o en una línea venosa en Y. Estas son, las interacciones farmacéuticas.
Cuando se habla de interaccionesfarmacéuticas, es necesario definir el término compatibilidad o mejor, la incompatibilidad. Se dice que dos o más medicamentos son incompatibles cuando al ponerse en contacto se produce una molécula que es nociva o que es inactiva en el paciente. Por otro lado, la estabilidad, es un concepto que se refiere al tiempo durante el cual una mezcla de medicamentos conserva sus propiedades originales. Al ponerse en contacto dos moléculas de medicamentos, estos pueden sufrir una reacción química, una alteración física o ambas. Ésto puede estar influenciado por las características físicas y químicas de las sustancias originales, entre ellas su pH, pKa, solubilidad, estructura química, la concentración y temperatura en la que se conservan, entre otros. Cuando dos sustancias son incompatibles, su mezcla genera un cambio físico o químico que altera las propiedades terapéuticas de éstas, generando productos sin efecto terapéutico o potencialmente tóxicos para los pacientes. Existe la incompatibilidad física, la incompatibilidad química y la incompatibilidad terapéutica.
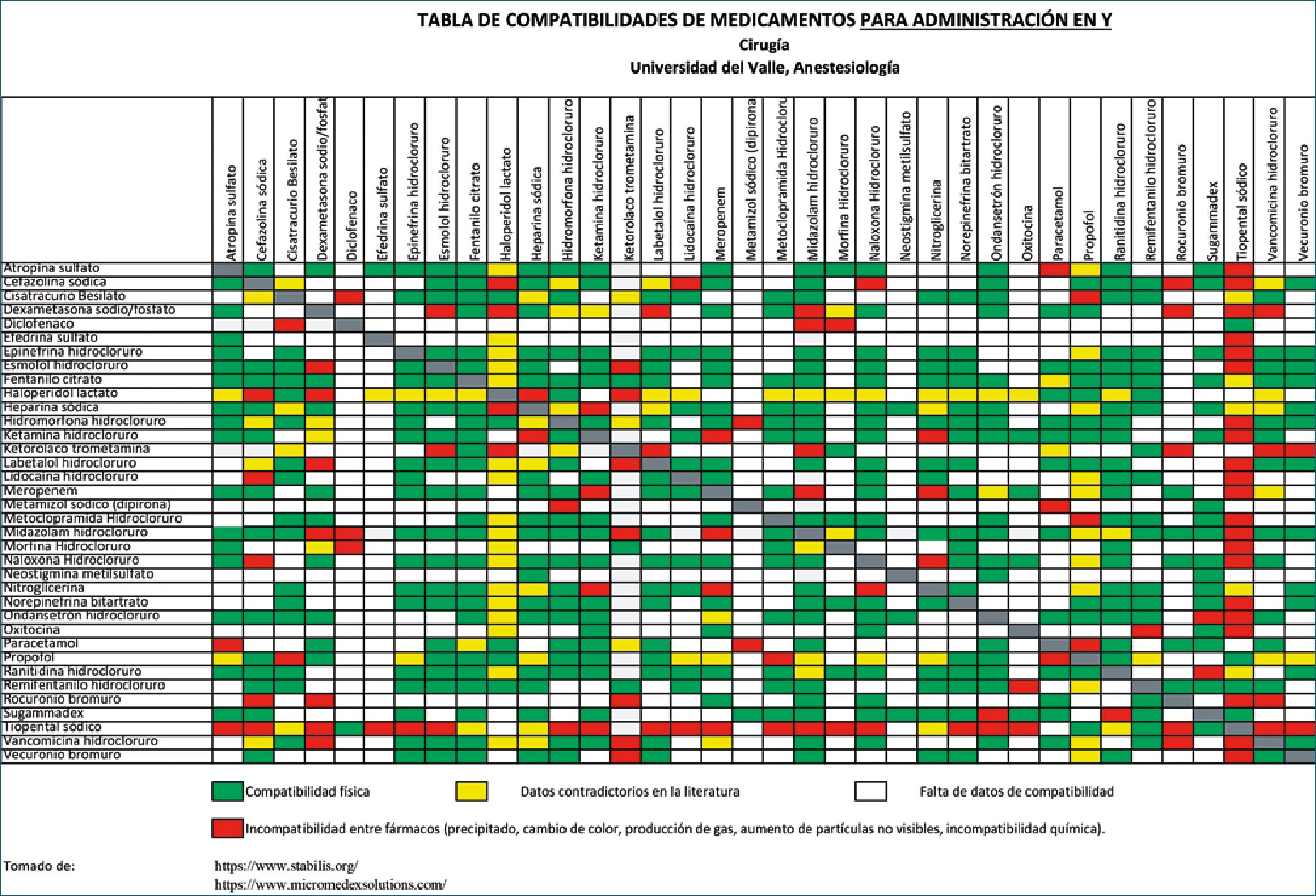
Figura 1.
La incompatibilidad física puede producir una alteración visual notoria, con un cambio en la textura, morfología, viscosidad o color de una mezcla, dando un producto que no es homogéneo y de aspecto turbio. Entre los tipos de incompatibilidad física están la insolubilidad, la inmiscibilidad, la adsorción y la coagulación (en el caso de coloides o emulsiones lipídicas) de las sustancias mezcladas, factores que imposibilitan una administración de los medicamentos, pues se alterará por completo la dosificación de estos, su efecto terapéutico y perfil de seguridad. Por otro lado, la incompatibilidad química es secundaria a una reacción entre las dos sustancias mezcladas y puede ser tipo oxidación, reducción, hidrólisis o formación de complejos, entre otros, produciendo o no un cambio de color, aroma, efervescencia, cristalización o precipitación de los componentes. Ésto es la evidencia de un cambio químico profundo de las sustancias, alterando de manera irreversible sus propiedades químicas, con degradación del medicamento, por lo que su efecto terapéutico se anula o es impredecible y aumenta el riesgo potencial de que el producto generado sea tóxico para el paciente. No obstante, se debe aclarar que no todas las reacciones químicas entre medicamentos tendrán alteraciones visuales notorias, por lo que podrían pasar desapercibidas. La principal causa de incompatibilidad química farmacéutica se produce al mezclar medicamentos que poseen un pH diferente, generando una reacción ácido-base que degrada los componentes. El último tipo de incompatibilidad es la terapéutica, la cual es secundaria a las interacciones farmacodinámicas y farmacocinéticas de los medicamentos dentro del organismo humano, ya sea alterando la absorción, distribución, metabolismo o excreción de uno u otro, o antagonizando su efecto.
Entre los efectos que pueden generar este tipo de interacciones farmacéuticas están: toxicidad del producto, embolización del precipitado, y/o depósito en diferentes órganos (riñón, hígado, pulmones, corazón), irritación tisular local o efectos anafilácticos sistémicos, oclusión de los catéteres de administración de medicamentos, fracaso terapéutico y/o desperdicio del medicamento administrado. Esto implica que también hay aumento de costos, ya sea por el manejo que requiera el paciente para tratar una reacción adversa secundaria o por la pérdida de los medicamentos malgastados. El problema es que la frecuencia de estos desenlaces desfavorables no es reportada en el ámbito hospitalario, por lo que se puede estar subestimando el impacto de las consecuencias de estas interacciones farmacéuticas inapropiadas. Se calcula que en el entorno de UCI, las incompatibilidades de fármacos podrían llegar a representar hasta 25% de los errores de medicación, pero los datos son escasos y la incidencia de eventos adversos secundarios a esto se desconoce, tanto en las unidades de cuidados intensivos como en los quirófanos, servicios con mayor riesgo de interacciones farmacéuticas inapropiadas por el uso común de polifarmacia en períodos largos de tiempo (UCI) o en períodos cortos de tiempo (quirófano).
Teniendo estas consideraciones en cuenta, es importante implementar intervenciones dentro de los quirófanos que permitan disminuir el riesgo de administración farmacéutica incompatible de medicamentos ya sea en mezclas, reutilización de jeringas o cuidado del contacto entre fármacos en líneas de administración de líquidos, llaves de tres vías, multipuertos y conexiones en Y. La meta siempre debe ser proporcionar a los pacientes un manejo terapéutico efectivo y seguro, que no genere daño y por el contrario provea los mejores beneficios clínicos. Entre las estrategias de prevención de incompatibilidades farmacéuticas está administrar los medicamentos por vías diferente, revisar los envases y fichas técnicas de los fabricantes para identificar recomendaciones y consideraciones de éstos, purgar las vías de administración 3 – 5 minutos posterior a la aplicación de un fármaco, generar espacios institucionales de educación con el acompañamiento de químicos farmacéuticos que permitan esclarecer dudas y resaltar aspectos importantes. Ésto con el objetivo de generar protocolos institucionales que estandaricen medidas de prevención eficaces.
Memorizar todas las interacciones farmacéuticas, especialmente en contextos como la unidad de cuidados intensivos o los quirófanos es difícil. Por ésto, proporcionar ayudas visuales de fácil acceso para consulta y comprensión que permitan tomar decisiones rápidas y seguras en el punto de atención de los pacientes es una medida deseable. Desarrollar una tabla de compatibilidad de medicamentos para administración en Y dentro de los quirófanos, incluyendo los fármacos más utilizados dentro de este contexto, con base en la información disponible al respecto puede ser una medida que aporte a la seguridad en el uso de medicamentos. En la Figura 1, se observa un ejemplo de una tabla de compatibilidad para administración de medicamentos en Y construida para una institución donde verde indica una adecuada compatibilidad, amarillo datos contradictorios, blanco ausencia de datos y rojo evidencia de incompatibilidad. Ante los datos contradictorios o con ausencia de información, el personal deberá tener precaución al administrar simultáneamente estos medicamentos en Y. Esta tabla idealmente debe ser de fácil acceso para que cada vez que el personal de anestesiología o enfermería vaya a administrar medicamentos, revise previamente la compatibilidad en Y de los fármacos que se le están administrando al paciente, obteniendo un comportamiento seguro en el uso de medicamentos.
Referencias
1. Yarnyck TG, et al. Pharmaceutical Incompatibilities: Causes, Types and Major ways of Overcoming in Extemporaneous Medicinal forms. Research J. Pharm. and Tech. 2020;13(7):3459–65. https://doi.org/10.5958/0974-360X.2020.00614.9.
2. Newton DW. Drug incompatibility chemistry. Am J Health Syst Pharm. 2009 Feb;66(4):348–57. https://doi.org/10.2146/ajhp080059 PMID:19202044
3. Moutaouakkil Y, et al. Drug Incompatibilities in a Hospital Setting. Open Access J Toxicol. 2018;3(2):555607. https://doi.org/10.19080/OAJT.2018.03.555607.
4. Tafur LA. El mundo oculto de las interacciones farmacológicas en anestesia. Ver Colomb Anestesiol. 2017;45(3):216–23. https://doi.org/10.1016/j.rca.2017.05.003.

 ORCID
ORCID