Pablo Arco de la Torre P.1, Marta Aguado Sevilla1
Recibido: 04-12-2023
Aceptado: 21-02-2024
©2024 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 53 Núm. 4 pp. 349-354|https://doi.org/10.25237/revchilanestv53n4-08
PDF|ePub|RIS
Comparative analysis of anesthesia in bariatric surgery patients: opioid-free anesthesia (OFA) versus opioid-balanced general anesthesia
Abstract
Opioid-free anesthesia is a type of alternative anesthesia to the classic use of opioids that emerged at the beginning of the 21st century to try to avoid the side effects derived from their use. In this study we have retrospectively collected data from one hundred patients who underwent bariatric surgery (gastric bypass and laparoscopic vertical gastrectomy) at the University Hospital San Pedro of Logroño between July 2018 and October 2023. The purpose of this study is to review retrospectively those patients who have been anesthetized following opioid-free anesthesia and compare it with those subjected to general anesthesia with opioids. The main variable, was the use of analgesic rescues with major opioids in the first twenty-four hours postoperatively taking as a reference a value greater than 4 on the visual analogue scale (VAS) and the secondary variable, was the use of antiemetic therapy for the treatment of postoperative nausea and vomiting.
Resumen
La anestesia libre de opioides es un tipo de anestesia alternativa al uso clásico de opioides que surge a inicios del siglo XXI para intentar evitar los efectos secundarios derivados de su uso. En este estudio hemos recogido de forma retrospectiva los datos de cien pacientes intervenidos de cirugía bariátrica ( gástrico y gastrectomía vertical laparoscópica) en el Hospital Universitario San Pedro de Logroño entre julio de 2018 y octubre de 2023. La finalidad de este estudio es revisar de forma retrospectiva aquellos pacientes que han sido anestesiados siguiendo una anestesia libre de opioides y compararla con aquellos sometidos a una anestesia general con opioides. Como variable principal, se analizó el uso de rescates analgésicos con opioides mayores en las primeras veinticuatro horas de posoperatorio, tomando como referencia un valor superior a 4 en la escala visual analógica (EVA) y como variable secundaria, el uso de terapia antiemética para el tratamiento de náuseas y vómitos posoperatorios.
-
Introducción
La anestesia libre de opioides (OFA) surge a principios de siglo XXI mediante el uso de dexmedetomidina en paciente ingresados en unidades de cuidados intensivos y sometidos a diferentes tipos de intervenciones quirúrgicas, entre ellas, la cirugía bariátrica[5],[6]. El motivo principal consistía en la búsqueda de fármacos alternativos a los opiáceos con la finalidad de evitar sus efectos secundarios.
La morfina fue descubierta a principios del siglo XIX cuando Friedrich Sertüner lo aisló como alcaloide de la planta del opio. Pero no fue hasta 1959 cuando Paul Janssen sintetizó por primera vez el fentanilo y cambió la forma de realizar la anestesia, pues conseguía estabilidad hemodinámica, reducción del consumo de hipnóticos y relajantes musculares, además de una fácil disponibilidad y supresión del sistema simpático.
Los principales efectos secundarios de los opioides son la depresión respiratoria, náuseas y vómitos, íleo paralítico, prurito, retención urinaria, temblor posoperatorio y una posible adicción, tolerancia o hiperalgesia[7],[8]. Por ello a principios del siglo XXI surge la idea de usar fármacos alternativos englobados dentro de una analgesia multimodal.
Los fármacos usados en una OFA (opioid free anesthesia) pueden agruparse en función de su mecanismo de acción. Aquellos que realizan bloqueo simpático tales como alfa-2 agonistas (clonidina o dexmedetomidina)[9], betabloqueantes (atenolol o esmolol), calcio antagonistas o lidocaína administrada en perfusión endovenosa[10],[11],[12],[13]. Otros actúan mediante el bloqueo NMDA como la ketamina[14] o el mag- nesio[15] y además están los antiinflamatorios de uso habitual (dexketoprofeno, ibuprofeno, metamizol…) junto con los coadyuvantes (gabapentina o pregabalina), que no son analgésicos, pero sí mejoran la analgesia cuando se administran con un analgésico conocido[16] y los bloqueos ecoguiados con anestésicos locales[17].
Las principales indicaciones para realizar una OFA[18] se centran en los pacientes obesos (la base de nuestro estudio), además de pacientes con EPOC (enfermedad pulmonar obstructiva crónica) y SAOS (síndrome de apnea obstructiva del sueño)[19] junto con aquellos que sean alérgicos a los opioides o tengan cierto grado de dependencia o adicción (Tabla 1).
| Tabla 1 | |
| Indicaciones | Ventajas |
| Obesidad | Condiciones equivalentes al uso de opioides |
| SAOS | Disminución de NVPO |
| EPOC | Disminución del íleo paralítico |
| Adicción y dependencia a opioides | Reducción del riesgo de depresión respiratoria |
| Alergia a opioides | Menor riesgo de sobredosis y abuso |
| Síndrome de dolor regional complejo (SDRC) | Disminución de la tolerancia e hiperalgesia |
| Cirugía oncológica | Menor dolor crónico postquirúrgico |
-
Objetivo
El objetivo de este estudio es analizar el tipo de anestesia empleada en pacientes sometidos a cirugía bariátrica (by-pass gástrico y gastrectomía vertical laparoscópica) en nuestro hospital entre julio de 2018 y octubre de 2023. Se han recogido los datos de un tamaño muestral de cien pacientes, utilizando como variable principal, el uso de rescates analgésicos con opiáceos mayores en las primeras veinticuatro horas de posoperatorio[20] y, como variable secundaria, el uso de terapia antiemética para el tratamiento de náuseas y vómitos posoperatorios. A cuarenta y ocho de los pacientes se les realizó una anestesia libre de opioides (OFA) y a cincuenta y uno una anestesia general con opioides (un paciente fue excluido del estudio al ser reintervenido por hemorragia en el posoperatorio inmediato)[21] (Gráfico 1).
-
Material y Métodos
Se ha comparado a aquellos pacientes sometidos a cirugía bariátrica mediante técnica OFA respecto de aquellos sometidos a una anestesia general balanceada con opioides. Las dosis de los fármacos usados fueron ajustadas al peso ideal.
En los pacientes en los que se siguió una técnica OFA se realizó la inducción anestésica con un bolus de lidocaína al 2% de 1,5 miligramos/kilo (mg/kg), otro de sulfato de magnesio de entre 30 y 40 mg/kg, ketamina de 15 a 25 mg junto con propofol a 2 mg/kg como hipnótico y rocuronio como relajante muscular (dosis 0,6-1,2 mg/kg a elección del anestesiólogo).
Para el mantenimiento anestésico se usó anestesia inhalatoria con sevoflurano con CAM 0,8-1 y perfusiones de lidocaína a 1-2 mg/kg/h y de sulfato de magnesio a 10-12 mg/kg/h junto con bolus puntuales de atenolol a 1-1,5 mg para bloqueo simpático y bloqueo neuromuscular profundo con bolus puntuales de rocuronio (para TOF 0-1). Como analgésicos se usaron paracetamol 1 gramo (gr) y dexketoprofeno 50 mg o metamizol 2 gr e infiltración de los puertos de laparoscopia por parte del cirujano con 10 mililitros de levobupivacaína 0,125%.
Como antieméticos se usaron dexametasona 8 mg en la inducción y ondansetrón 4 mg antes de la educción[22]. Previo al despertar del paciente se revirtió el bloqueo neuromuscular con sugammadex 4 mg/kg.
En los pacientes sometidos a una anestesia general balanceada con opioides se realizó la inducción anestésica utilizando fentanilo a dosis de 2 a 3 mcg/kg, propofol a 2 mg/kg como hipnótico y rocuronio como relajante muscular (dosis 0,6-1,2 mg/kg a elección del anestesiólogo).
Para el mantenimiento anestésico se usó anestesia inhalatoria con sevoflurano con CAM 0,8-1 y perfusión de remifentanilo a dosis de 0,1-0,2 mcg/kg/min[23]. Junto con bloqueo neuromuscular profundo con bolus puntuales de rocuronio (para TOF 0-1). Como analgésicos se usaron paracetamol 1 gramo, dexketoprofeno 50 mg o metamizol 2 gramos, infiltración de los puertos de laparoscopia por parte del cirujano con 10 mililitros de levobupivacaína 0,125% y morfina y fentanilo endovenosos en bolus a unas dosis medias de 4 mg y 350 mcg respectivamente (en los 51 pacientes).
Como antieméticos se usaron dexametasona 8 mg en la inducción y ondansetrón 4 mg antes de la educción. Previo al despertar del paciente se revirtió el bloqueo neuromuscular con sugammadex 4 mg/kg.
Una vez finalizada la intervención, los pacientes son trasladados a la unidad de reanimación postanestésica (URPA) para vigilancia estrecha en el posoperatorio inmediato. Para el tratamiento del dolor agudo posoperatorio tomando como referencia un valor igual o superior a 4 en la escala EVA, se utilizó como primer escalón analgésico de rescate se usó metamizol o antiinflamatorios no esteroideos (en función de lo que se hubiera usado en la etapa intraoperatoria) y de segundo escalón se utilizaron rescates de morfina endovenosa. Para el tratamiento de las náuseas y vómitos postoperatorios se utilizó de primer rescate ondansetrón 4 mg y como segundo el droperidol 1,25 mg.
Los pacientes tuvieron una estancia media de 3 h en la URPA de nuestro hospital según los protocolos internos y posteriormente fueron dados de alta a la planta de hospitalización para continuar con los cuidados postoperatorios. Una vez en planta, la analgesia pautada para estos pacientes era de paracetamol 1 gramo y metamizol 2 gramos cada 8 h además de rescates de tramadol 100 miligramos (que no precisó ningún paciente).
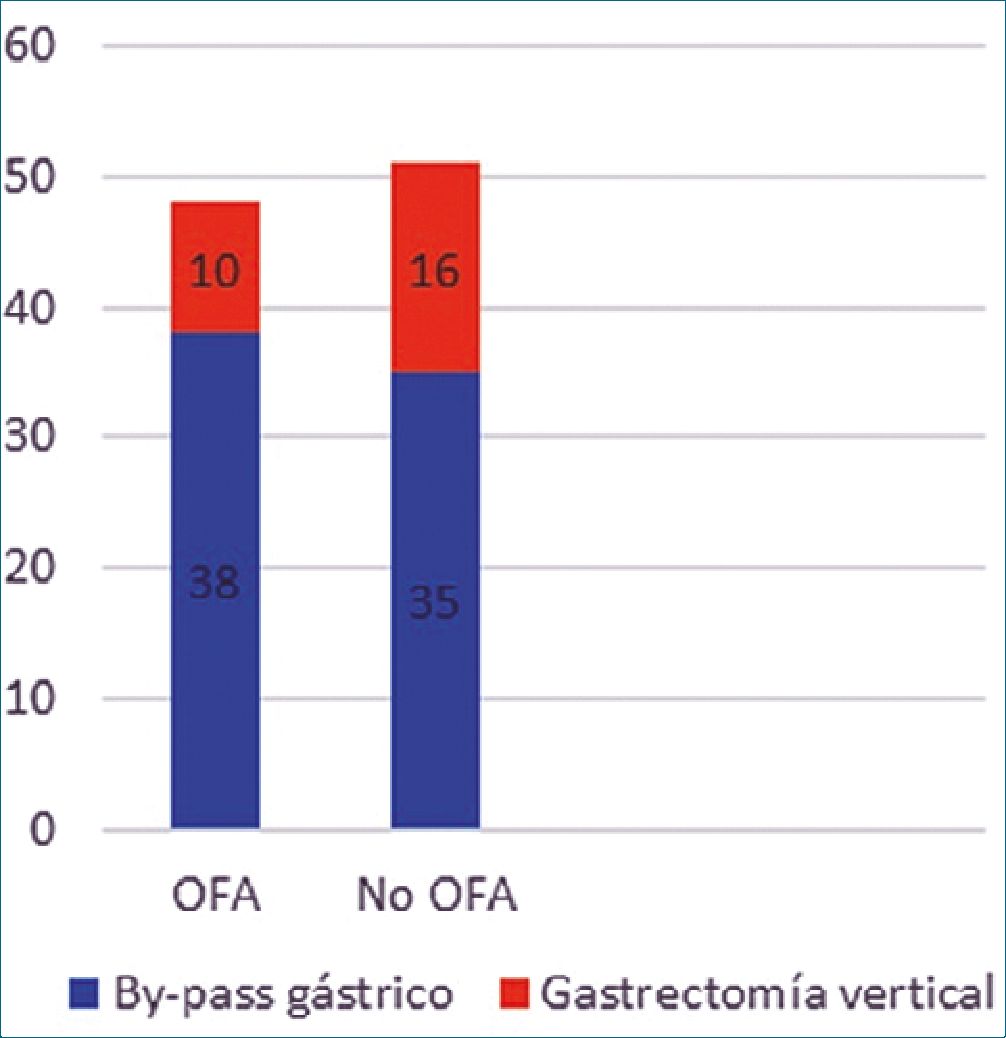
Figura 1.
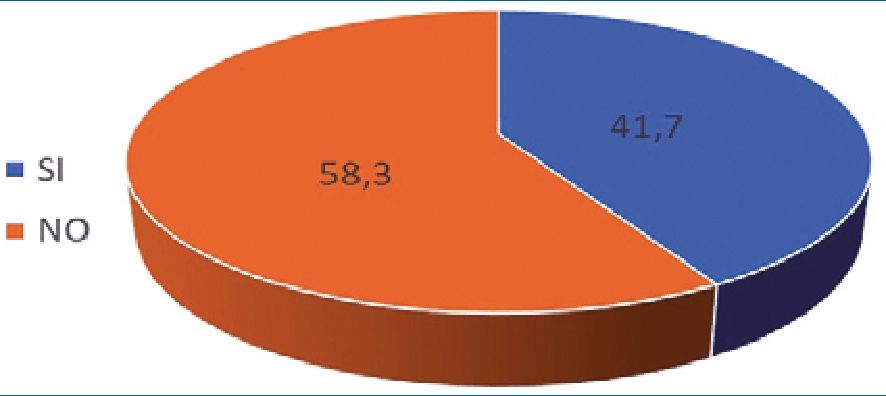
Figura 2. Pacientes que precisaron rescates con opioides en las primeras 24 horas de posoperatorio en técnica OFA %.
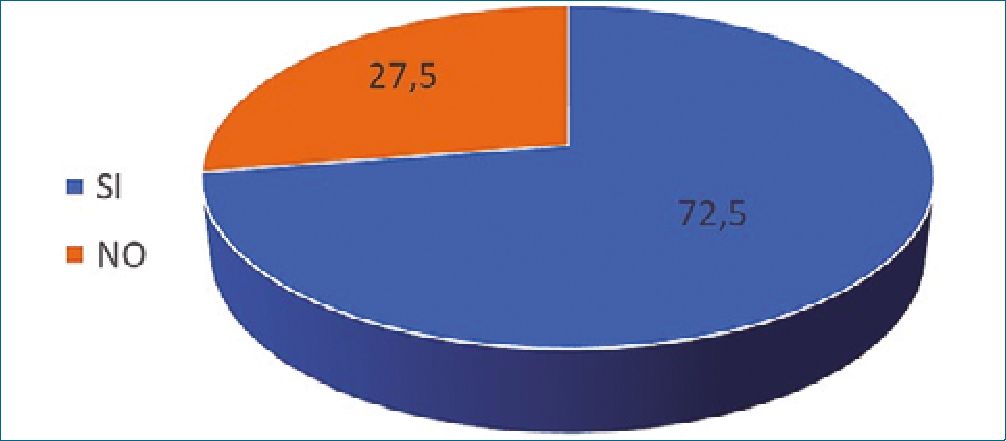
Figura 3. Pacientes que precisaron rescates con opioides en las primeras 24 horas de posoperatorio en anestesia con opioides %.
-
Resultados
De los 99 pacientes incluidos finalmente en nuestro estudio, 35 fueron hombres y 64 mujeres (35% vs 65%). Las edades de los sujetos estuvieron comprendidas desde los 27 hasta los 65 años, siendo mayoritarios los rangos de edad comprendidos entre los 41-50 y los 51-60 años en ambos grupos de estudio.
Cuarenta y ocho de los pacientes (48,5%) fueron intervenidos con una técnica anestésica OFA, de los cuales a 38 (79,2%) se les practicó un by-pass gástrico y a 10 (20,8%) una gas- trectomía vertical[24],[25]. La anestesia general balanceada con opioides fue la técnica anestésica en cincuenta y un pacientes (51,5%) y de ellos, 35 (68,6%) fueron intervenidos de by-pass gástrico y los otros 16 (31,4%) de gastrectomía vertical (Figura 1). Un paciente fue excluido del estudio por necesidad de reintervención en el postoperatorio inmediato por hemoperitoneo.
El índice de masa corporal (IMC) medio de los pacientes intervenidos con OFA fue de 43,95 y en los que se usó anestesia general balanceada con opioides 42,97.
Se realizó un estudio comparativo de los rescates con opioides mayores (morfina endovenosa) en el postoperatorio inmediato una vez administrado el primer escalón con metamizol o antiinflamatorios no esteroideos. En el grupo OFA precisaron rescates con morfina endovenosa el 41,7% (Figura 2) de los pacientes, mientras que en el grupo de anestesia general con opioides requirieron rescates el 72,5% (Figura 3). Se pudo observar una diferencia estadísticamente significativa (p < 0,01), siendo mayor la necesidad de opioides en el grupo de anestesia estándar respecto al grupo OFA (4,02 mg vs 1,73 mg).
Respecto a la necesidad de terapia antiemética en el postoperatorio en URPA, en el grupo OFA fue necesario el uso de ondansetrón en monoterapia en 6 pacientes (12,5%) mientras que en el grupo de anestesia general con opioides lo necesitaron 9 pacientes (17,6%), tres de los cuales, requirieron de doble terapia con ondansetrón 4 mg y droperidol 1,25 mg (Figura 4). En esta variable no encontramos diferencias estadísticamente significativas (p < 0,05) entre ambos grupos.
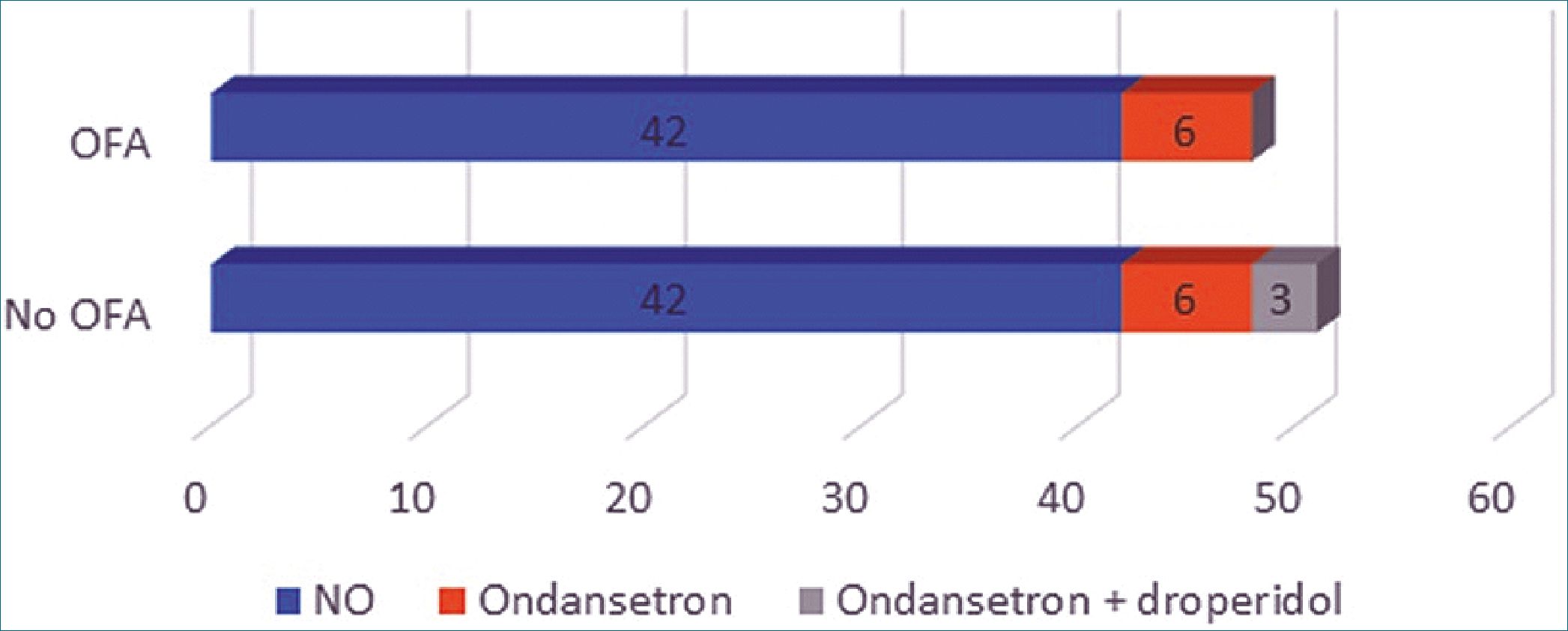
Figura 4. Terapia antiemética en el posoperatorio.
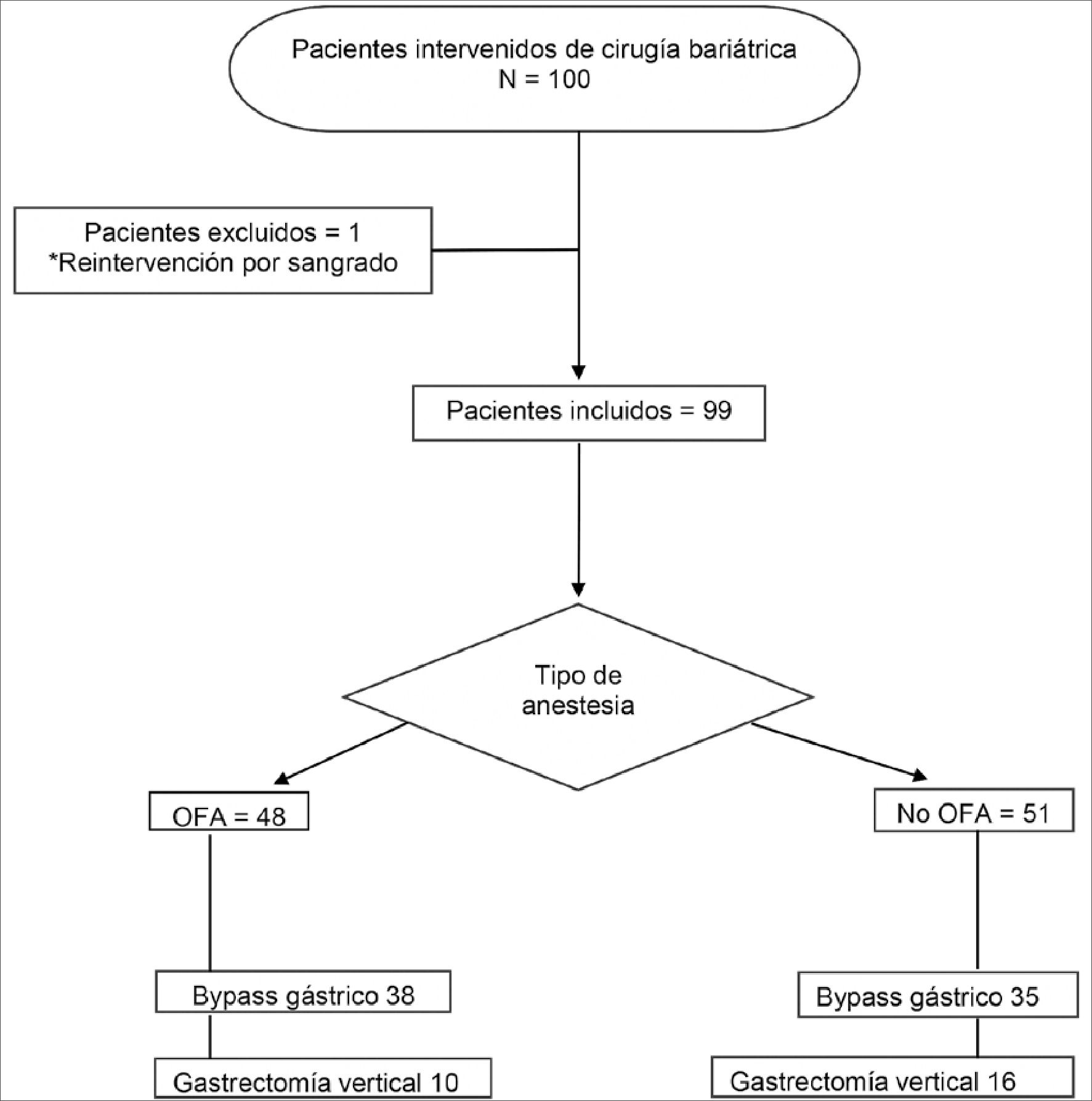
Gráfico 1.
-
Discusión
En nuestro estudio, pese a tener la limitación de haberse recogido los datos de forma retrospectiva y no haberlo hecho tomando como referencia un grupo control aleatorizado, se pudo observar que un mayor número de pacientes requirieron opioides en el posoperatorio inmediato si fueron anestesiados de forma clásica respecto de aquellos en los que se usó una técnica OFA (72,5% vs 41,7%). Además, se demostró una relación, estadísticamente significativa, respecto a los rescates con morfina endovenosa[26],[27], siendo mayores los requerimientos en el grupo que recibieron anestesia general balanceada con opioides (p < 0,01).
Respecto a la necesidad de terapia antiemética[28] para tratar las náuseas y vómitos en el posoperatorio, si bien es cierto que precisaron más antieméticos un mayor número de pacientes del grupo no OFA respecto al grupo OFA (17,6% vs 12,5%), no se demostró una diferencia estadísticamente significativa entre ambos (p < 0,05).
Nuestros datos analizados concuerdan con la literatura consultada respecto a los beneficios de usar técnicas libres de opioides respecto a los efectos secundarios derivados de su uso. En nuestro caso, no fueron analizados otros parámetros como los días de estancia hospitalaria o los costes derivados del uso diferencial de ambas técnicas anestésicas.
-
Conclusiones
La anestesia libre de opioides ha demostrado ser una técnica eficaz y alternativa, especialmente en pacientes que van a ser sometidos a intervenciones de obesidad mórbida, con el objetivo principal de evitar los efectos secundarios derivados de los opioides[29],[30]. Actualmente, se intenta evitar o disminuir el uso de opioides en los protocolos fast-track, dado que su utilización interfiere con el alta precoz, prolonga la estancia y aumenta los costes hospitalarios[31]. Podemos hacer anestesia que no produzca estrés al paciente y lo mantenga hemodinámi- camente estable sin necesidad de usar opioides, usando fármacos simpaticolíticos junto con otras técnicas anestésicas en una aproximación multimodal. Existe una gran cantidad de literatura sobre la anestesia libre de opioides en pacientes sometidos a cirugía bariátrica que demuestran una menor necesidad de opioides para el tratamiento del dolor agudo posoperatorio y una menor presencia de náuseas y vómitos. Aunque hoy en día es mayoritario el uso de las técnicas laparoscópicas, puede ser beneficioso el estudio de la aplicación de las técnicas de anestesia libre de opioides o baja en opioides para cirugías abiertas[32] o urgentes con el fin de analizar la morbimortalidad posoperatoria de las mismas.
Conflicto de intereses: Ninguno declarado.
Financiación: Este estudio no ha sido financiado con recursos externos.
-
Referencias
1. Beloeil H, Laviolle B, Menard C, Paugam-Burtz C, Garot M, Asehnoune K, et al.; SFAR research network. POFA trial study protocol: a multicentre, double-blind, randomised, controlled clinical trial comparing opioid-free versus opioid anaesthesia on postoperative opioid-related adverse events after major or intermediate non-cardiac surgery. BMJ Open. 2018 Jun;8(6):e020873. https://doi.org/10.1136/bmjopen-2017-020873 PMID:29961015
2. Beloeil H, Garot M, Lebuffe G, Gerbaud A, Bila J, Cuvillon P, et al.; POFA Study Group; SFAR Research Network. Balanced Opioid-free Anesthesia with Dexmedetomidine versus Balanced Anesthesia with Remifentanil for Major or Intermediate Noncardiac Surgery. Anesthesiology. 2021 Apr;134(4):541–51. https://doi.org/10.1097/ALN.0000000000003725 PMID:33630043
3. Léger M, Pessiot-Royer S, Perrault T, Parot-Schinkel E, Costerousse F, Rineau E, et al. The effect of opioid-free anesthesia protocol on the early quality of recovery after major surgery (SOFA trial): study protocol for a prospective, monocentric, randomized, single-blinded trial. Trials. 2021 Nov;22(1):855. https://doi.org/10.1186/s13063-021-05829-x PMID:34838109
4. Aguerreche C, Cadier G, Beurton A, Imbault J, Leuillet S, Remy A, et al. Feasibility and postoperative opioid sparing effect of an opioid-free anaesthesia in adult cardiac surgery: a retrospective study. BMC Anesthesiol. 2021 Jun;21(1):166. https://doi.org/10.1186/s12871-021-01362-1 PMID:34082712
5. Hofer RE, Sprung J, Sarr MG, Wedel DJ. Anesthesia for a patient with morbid obesity using dexmedetomidine without narcotics. Can J Anaesth. 2005 Feb;52(2):176–80. https://doi.org/10.1007/BF03027725 PMID:15684259
6. Le Bot A, Michelet D, Hilly J, Maesani M, Dilly MP, Brasher C, et al. Efficacy of intraoperative dexmedetomidine compared with placebo for surgery in adults: a meta-analysis of published studies. Minerva Anestesiol. 2015 Oct;81(10):1105–17. PMID:26005187
7. Funk RD, Hilliard P, Ramachandran SK. Perioperative opioid usage: avoiding adverse effects. Plast Reconstr Surg. 2014 Oct;134(4 Suppl 2):32S–9S. https://doi.org/10.1097/PRS.0000000000000680 PMID:25255004
8. Duarte LT, Fernandes MC, Costa VV, Saraiva RA. [The incidence of postoperative respiratory depression in patients undergoing intravenous or epidural analgesia with opioids]. Rev Bras Anestesiol. 2009;59(4):409–20. https://doi.org/10.1590/S0034-70942009000400003 PMID:19669015
9. Wang BJ, Li CJ, Hu J, Li HJ, Guo C, Wang ZH, et al. Impact of dexmedetomidine infusion during general anaesthesia on incidence of postoperative delirium in elderly patients after major non-cardiac surgery: study protocol of a randomised, double-blinded and placebo-controlled trial. BMJ Open. 2018 Apr;8(4):e019549. https://doi.org/10.1136/bmjopen-2017-019549 PMID:29680809
10. Ventham NT, Kennedy ED, Brady RR, Paterson HM, Speake D, Foo I, et al. Efficacy of intravenous lidocaine for postoperative analgesia following laparoscopic surgery: A meta-analysis. World J Surg. 2015 Sep;39(9):2220–34. https://doi.org/10.1007/s00268-015-3105-6 PMID:26044546
11. Ahn E, Kang H, Choi GJ, Park YH, Yang SY, Kim BG, et al. Intravenous lidocaine for effective pain relief after a laparoscopic colectomy: a prospective, randomized, double-blind, placebo-controlled study. Int Surg. 2015 Mar;100(3):394–401. https://doi.org/10.9738/INTSURG-D-14-00225.1 PMID:25785316
12. Farag E, Ghobrial M, Sessler DI, Dalton JE, Liu J, Lee JH, et al. Effect of perioperative intravenous lidocaine administration on pain, opioid consumption, and quality of life after complex spine surgery. Anesthesiology. 2013 Oct;119(4):932–40. https://doi.org/10.1097/ALN.0b013e318297d4a5 PMID:23681143
13. Jain S, Khan RM. Effect of peri-operative intravenous infusion of lignocaine on haemodynamic responses to intubation, extubation and post-operative analgesia. Indian Journal of Anaesthesia 2015; 59(6):342–7. 0019–5049; PUBMED: 26195829 https://doi.org/10.4103/0019-5049.158733.
14. Hung KC, Wu SC, Chang PC, Chen IW, Hsing CH, Lin CM, et al. Impact of Intraoperative Ketamine on Postoperative Analgesic Requirement Following Bariatric Surgery: a Meta-analysis of Randomized Controlled Trials. Obes Surg. 2021 Dec;31(12):5446–57. https://doi.org/10.1007/s11695-021-05753-8 PMID:34647233
15. Seyhan TO, Tugrul M, Sungur MO, Kayacan S, Telci L, Pembeci K, et al. Effects of three different dose regimens of magnesium on propofol requirements, haemodynamic variables and postoperative pain relief in gynaecological surgery. Br J Anaesth. 2006 Feb;96(2):247–52. https://doi.org/10.1093/bja/aei291 PMID:16311277
16. Straube S, Derry S, Moore RA, Wiffen PJ, McQuay HJ. Single dose oral gabapentin for established acute postoperative pain in adults. Cochrane Database Syst Rev. 2010 May;2010(5):CD008183. https://doi.org/10.1002/14651858.CD008183.pub2 PMID:20464764
17. Ruiz-Tovar J, Albrecht E, Macfarlane A, Coluzzi F. The TAP block in obese patients: pros and cons. Minerva Anestesiol. 2019 Sep;85(9):1024–31. https://doi.org/10.23736/S0375-9393.19.13545-6 PMID:30945517
18. Sultana A, Torres D, Schumann R. Special indications for Opioid Free Anaesthesia and Analgesia, patient and procedure related: including obesity, sleep apnoea, chronic obstructive pulmonary disease, complex regional pain syndromes, opioid addiction and cancer surgery. Best Pract Res Clin Anaesthesiol. 2017 Dec;31(4):547–60. https://doi.org/10.1016/j.bpa.2017.11.002 PMID:29739543
19. Mulier JP. Perioperative opioids aggravate obstructive breathing in sleep apnea syndrome: mechanisms and alternative anesthesia strategies. Curr Opin Anaesthesiol. 2016 Feb;29(1):129–33. https://doi.org/10.1097/ACO.0000000000000281 PMID:26595546
20. Ahmed SA, Abdelghany MS, Afandy ME. The effect of opioid-free anesthesia on the post-operative opioid consumption in laparoscopic bariatric surgeries: A randomized controlled double-blind study. J Opioid Manag. 2022;18(1):47–56. https://doi.org/10.5055/jom.2022.0694 PMID:35238013
21. Mulier J, Dillemans B, van Lancker P. Opioid free (OFA) versus opioid (OA) and low opioid anesthesia (LOA) for the laparoscopic gastric bypass surgery. Immediate post operative morbidity and mortality in a single center study on 5061 consecutive patients from March 2011 till June 2015. Eur J Anesthesiology. 2016;33(eS54):90.
22. Ziemann-Gimmel P, Goldfarb AA, Koppman J, Marema RT. Opioid-free total intravenous anaesthesia reduces postoperative nausea and vomiting in bariatric surgery beyond triple prophylaxis. Br J Anaesth. 2014 May;112(5):906–11. https://doi.org/10.1093/bja/aet551 PMID:24554545
23. Grape S, Kirkham KR, Frauenknecht J, Albrecht E. Intra-operative analgesia with remifentanil vs. dexmedetomidine: a systematic review and meta-analysis with trial sequential analysis [Review.]. Anaesthesia. 2019 Jun;74(6):793–800. https://doi.org/10.1111/anae.14657 PMID:30950522
24. Mieszczański P, Górniewski G, Ziemiański P, Cylke R, Lisik W, Trzebicki J. Comparison between multimodal and intraoperative opioid free anesthesia for laparoscopic sleeve gastrectomy: a prospective, randomized study. Sci Rep. 2023 Aug;13(1):12677. https://doi.org/10.1038/s41598-023-39856-2 PMID:37542100
25. Ulbing S, Infanger L, Fleischmann E, Prager G, Hamp T. The Performance of Opioid-Free Anesthesia for Bariatric Surgery in Clinical Practice. Obes Surg. 2023 Jun;33(6):1687–93. https://doi.org/10.1007/s11695-023-06584-5 PMID:37106268
26. Berlier J, Carabalona JF, Tête H, Bouffard Y, Le-Goff MC, Cerro V, et al. Effects of opioid-free anesthesia on postoperative morphine consumption after bariatric surgery. J Clin Anesth. 2022 Oct;81:110906. https://doi.org/10.1016/j.jclinane.2022.110906 PMID:35716634
27. Abdelkhalik Ahmed S, Shebl Abdelghany M, Elsayed Afandy M. The effect of opioid-free anesthesia on the post-operative opioid consumption in laparoscopic bariatric surgeries: A randomized controlled double-blind study. J Opioid Manag 2022. Jan-Feb;18(1): 47-56.https://doi.org/10.5055/jom.2022.0694..
28. Massoth C, Schwellenbach J, Saadat-Gilani K, Weiss R, Pöpping D, Küllmar M, et al. Impact of opioid-free anaesthesia on postoperative nausea, vomiting and pain after gynaecological laparoscopy – A randomised controlled trial. J Clin Anesth. 2021 Dec;75:110437. https://doi.org/10.1016/j.jclinane.2021.110437 PMID:34229292
29. Fiore JF Jr, El-Kefraoui C, Chay MA, Nguyen-Powanda P, Do U, Olleik G, et al. Opioid versus opioid-free analgesia after surgical discharge: a systematic review and meta-analysis of randomised trials. Lancet. 2022 Jun;399(10343):2280–93. https://doi.org/10.1016/S0140-6736(22)00582-7 PMID:35717988
30. Kuo-Chuan Hung. Chong-Chi Chiu, Chih-Wei Hsu, Chien-Ming Lin, ShuWei Liao, I-Chia Teng, I-Wen Chen, Cheuk-Kwan Sun. Impact of OpioidFree Anesthesia on Analgesia and Recovery Following Bariatric Surgery: a Meta-Analysis of Randomized Controlled Studies. Obes Surg. 2022 Sep;32(9):3113–24. https://doi.org/10.1007/s11695-022-06213-7 PMID:35854095
31. Chia PA, Cannesson M, Bui CC. Opioid free anesthesia: feasible? Curr Opin Anaesthesiol. 2020 Aug;33(4):512–7. https://doi.org/10.1097/ACO.0000000000000878 PMID:32530891
32. Toleska M, Kuzmanovska B, Kartalov A, Shosholcheva M, Nancheva J, Dimitrovski A, et al. Opioid Free Anesthesia for Laparotomic Hemicolectomy: A Case Report [Makedon Akad Nauk Umet Odd Med Nauki]. Prilozi (Makedon Akad Nauk Umet Odd Med Nauki). 2018 Dec;39(2-3):121–6. https://doi.org/10.2478/prilozi-2018-0050 PMID:30864360

 ORCID
ORCID