Fabricio Andrés Lasso Andrade1,*
Recibido: 17-08-2024
Aceptado: 10-09-2024
©2025 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 54 Núm. 3 pp. 323-326|https://doi.org/10.25237/revchilanestv54n3-16
PDF|ePub|RIS
Learning together: Synergy between anesthesiology residents and medical students
Abstract
Medical education is a continuous process that extends from undergraduate training to clinical practice. In this context, the role of the resident, a doctor in the process of specialization, becomes fundamentally important in the preparation of future healthcare professionals. Residents become key role models and mentors for students and medical interns, playing a crucial role in the acquisition of knowledge, skills, and attitudes through supervision, feedback, and teaching in the clinical setting. Additionally, residents participate in formal educational activities, developing leadership, communication, and teamwork skills. On the other hand, taking on the responsibility of teaching allows them to reinforce and deepen their own learning. This synergy between teaching and learning is essential for the formation of competent healthcare professionals who are committed to the continuous improvement of medical care.
Resumen
La educación médica es un proceso continuo que se extiende desde la formación de pregrado hasta la práctica clínica. En este contexto, el papel del residente, un médico en un proceso de especialización, adquiere una importancia fundamental en la preparación de los futuros profesionales de la salud. Los residentes se convierten en modelos y mentores clave para estudiantes y médicos internos, desempeñando un rol crucial en la adquisición de conocimientos, habilidades y actitudes a través de la supervisión, retroalimentación y enseñanza en el entorno clínico. Además, los residentes participan en actividades educativas formales, desarrollando habilidades de liderazgo, comunicación y trabajo en equipo. Por otro lado, asumir la responsabilidad de enseñar les permite reforzar y profundizar su propio aprendizaje. Esta sinergia entre la enseñanza y el aprendizaje es fundamental para la formación de profesionales de la salud competentes y comprometidos con la mejora continua de la atención médica.
-
Introducción
La educación médica es un proceso continuo y multifacético que se extiende desde la formación de pregrado hasta la práctica clínica. En este contexto, el papel del residente, un médico que se encuentra en proceso de especialización, adquiere una importancia fundamental en la preparación de los futuros profesionales de la salud.
Los residentes, al estar inmersos en la práctica clínica diaria, se convierten en modelos y mentores clave para los estudiantes de medicina y los médicos internos[1]. A través de la supervisión directa, la retroalimentación y la enseñanza en el entorno clínico, los residentes desempeñan un rol crucial en la adquisición de conocimientos, habilidades y actitudes por parte de los aprendices. Además, los residentes tienen la oportunidad de participar en la planificación y ejecución de actividades educativas formales, como seminarios, talleres y presentaciones de casos clínicos[2]. Esta participación les permite desarrollar habilidades de liderazgo, comunicación y trabajo en equipo, las cuales son fundamentales para su futuro desempeño como especialistas (Figura 1).
Por otro lado, los residentes también se benefician de su papel en la educación de los estudiantes y médicos internos. Al asumir la responsabilidad de enseñar y guiar a otros, los residentes refuerzan y profundizan su propio aprendizaje, lo que les permite consolidar sus conocimientos y habilidades[3]. Asimismo, la interacción con aprendices de diferentes niveles les brinda una perspectiva más amplia y enriquecedora de la práctica médica.
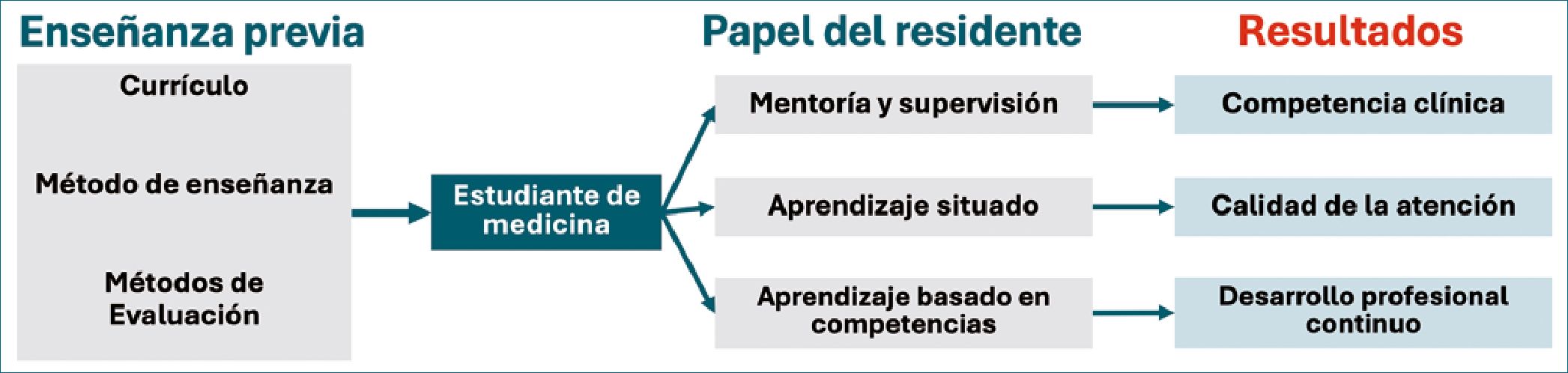
Figura 1. Papel del residente en la educación del médico. Fuente: autor.
-
Caso de reflexión
Un médico interno en su último año, enfrenta retos significativos durante su rotación en anestesiología. Se le asigna asistir en la anestesia de un paciente con antecedentes de hipertensión arterial. Durante una apendicectomía, observa que el paciente presenta signos de inestabilidad hemodinámica no respondiendo a un bolo de líquidos intravenosos de 200 ml de solución salina 0,9%. A pesar de su falta de experiencia, decide revisar rápidamente las opciones disponibles en la literatura médica para considerar un abordaje alternativo. Sin embargo, un residente de anestesiología lo critica por no tener el conocimiento necesario para manejar tal situación de emergencia, argumentando que está cerca de graduarse y debería dominar el manejo de hipotensión intraoperatoria. Como consecuencia, se le asignan responsabilidades adicionales asistenciales, además de la tarea de preparar y presentar una exposición sobre el manejo de vasopresores por vía periférica al día siguiente.
-
Enfoques de aprendizaje
Desde una perspectiva constructivista, es fundamental que el médico interno tenga la oportunidad de construir activamente su conocimiento a partir de sus experiencias previas y la interacción con su entorno[4]. En este caso, el hecho de que el médico interno decida revisar la literatura médica en busca de alternativas de tratamiento demuestra su iniciativa y su deseo de aprender. Sin embargo, la crítica del residente de anestesiología puede tener un impacto negativo en su proceso de aprendizaje, al generar inseguridad y frustración. Es importante que los mentores y supervisores adopten un enfoque de apoyo y guía, en lugar de una actitud punitiva, para fomentar el desarrollo de habilidades de razonamiento crítico y toma de decisiones en el médico interno.
Desde la perspectiva pragmática, es fundamental que el médico interno pueda integrar la teoría con la práctica clínica para abordar de manera efectiva las situaciones que se le presentan[6]. En este caso, la hipotensión en un paciente secundario a medicamentos (anestésicos) o sangrado no masivo, requiere una atención médica integral y adaptada a las necesidades específicas del paciente. Si bien el médico interno puede carecer de experiencia en el manejo de este tipo de urgencias, la oportunidad de presentar una exposición sobre el tema al día siguiente puede no ser la mejor estrategia ya que aumenta la carga extrínseca y podría disminuir la motivación para su estudio posterior, se podría haber planteado el análisis del caso a partir de la literatura actual para que desarrolle habilidades de aplicación práctica del conocimiento[7].
Desde el enfoque cognitivista, es importante reconocer que el médico interno se encuentra en una etapa de transición, en la que debe desarrollar aún más sus habilidades de procesamiento de información, resolución de problemas y toma de decisiones bajo presión[8]. La crítica del residente de anestesiología puede ser percibida como una amenaza a su autoeficacia, lo que puede afectar negativamente su desempeño[9]. Es fundamental que los mentores y supervisores adopten un enfoque de apoyo y retroalimentación constructiva, que permita al médico interno fortalecer sus capacidades cognitivas y enfrentar con éxito situaciones clínicas complejas.
Desde la perspectiva socioconstructivista, la interacción y colaboración entre el médico interno, el residente de anestesiología y el equipo de salud desempeña un papel crucial en su proceso de aprendizaje[10]. En este caso, la crítica del residente puede ser interpretada como una oportunidad para que el médico interno desarrolle habilidades de comunicación, trabajo en equipo y liderazgo[11]. Sin embargo, es importante que esta interacción se lleve a cabo de manera constructiva y respetuosa, fomentando un ambiente de aprendizaje positivo y de apoyo mutuo.
Finalmente, la teoría del aprendizaje situado resalta la importancia de que el médico interno adquiera sus conocimientos y habilidades en el contexto clínico real[12]. La oportunidad del análisis de hipotensión intraoperatoria puede ser una estrategia efectiva para que el médico interno profundice en el tema y desarrolle una comprensión más sólida de los protocolos y las mejores prácticas en el tratamiento de la hipotensión en este contexto, sobre todo cuando lo puede extrapolar al contexto de urgencias médicas, secundarias principalmente a sangrado por trauma[13].
-
La sinergia residente- estudiante
Para abordar de manera efectiva los retos que enfrenta el médico interno en este caso, es fundamental adoptar un enfoque integral que combine diversos enfoques epistemológicos y estrategias de aprendizaje basadas en la evidencia. En primer lugar, es importante fomentar un ambiente de aprendizaje positivo y de apoyo mutuo, donde el médico interno se sienta seguro de expresar sus dudas y recibir retroalimentación constructiva por parte de sus mentores y supervisores[14]. Esto puede lograrse a través de sesiones de tutoría individualizadas, donde se analicen los desafíos específicos que enfrenta el médico interno y se le brinde orientación y estrategias para mejorar su desempeño.
Además, es crucial que el médico interno tenga la oportunidad de participar activamente en la atención de pacientes con condiciones complejas, como la hipotensión intraoperato- ria. Esto le permitirá construir su conocimiento a partir de la experiencia práctica, desarrollar habilidades de toma de decisiones y aprender de los errores[4]. Para facilitar este proceso, se pueden implementar estrategias de aprendizaje basadas en la resolución de problemas, donde el médico interno tenga la oportunidad de analizar casos clínicos y proponer planes de tratamiento[15].
Por otro lado, es fundamental que el médico interno tenga acceso a recursos y herramientas que le permitan mantenerse actualizado sobre los últimos avances en el manejo de hipotensión intraoperatoria. Esto puede incluir la revisión de guías de práctica clínica, la participación en sesiones de actualización y la lectura de artículos científicos relevantes[16].
Finalmente, es importante que el médico interno reciba un apoyo integral por parte del equipo de salud, incluyendo a los residentes y otros profesionales. Esto implica fomentar una cultura de colaboración y trabajo en equipo, donde se valoren las contribuciones de cada miembro y se promueva el aprendizaje mutuo[17]. Además, es fundamental que los supervisores y mentores adopten un enfoque de liderazgo transformacional, que inspire y motive a los médicos internos a desarrollar su máximo potencial[18]. Es importante que los médicos internos reciban una evaluación formativa y sumativa adecuada, que les permita identificar áreas de fortaleza y oportunidad, y recibir retroalimentación constructiva para mejorar su desempeño[19]. Esto puede incluir la observación directa de la práctica clínica, la revisión de expedientes médicos y la participación en simulaciones realistas. Además, es fundamental que los criterios de evaluación estén alineados con los objetivos de aprendizaje y las competencias esperadas en los médicos internos.
En conclusión, el caso del médico interno enfrentando retos significativos durante su rotación en anestesiología, es un claro ejemplo de los desafíos que enfrentan los estudiantes de medicina en su transición hacia la práctica profesional. Para abordar de manera efectiva estos desafíos, es fundamental adoptar un enfoque integral y basado en la evidencia, que combine diversos enfoques epistemológicos y estrategias de aprendizaje efectivas. Esto implica fomentar un ambiente de aprendizaje positivo y de apoyo mutuo, brindar oportunidades de participación activa en la atención de pacientes, facilitar el acceso a recursos y herramientas actualizadas, promover el trabajo en equipo y el desarrollo profesional continuo, y asegurar una evaluación formativa y sumativa adecuada.
-
Referencias
1. Kilminster SM, Jolly BC. Effective supervision in clinical practice settings: a literature review. Med Educ. octubre de 2000;34(10):827-40. https://doi.org/10.1046/j.1365-2923.2000.00758.x.
2. Colbert-Getz JM, Kim S, Goode VH, Shochet RB, Wright SM. Assessing medical students’ and residents’ perceptions of the learning environment: exploring validity evidence for the interpretation of scores from existing tools. Acad Med. diciembre de 2014;89(12):1687-93.
3. Bing-You RG, Trowbridge RL. Why medical educators may be failing at feedback. JAMA. 23 de septiembre de 2009;302(12):1330-1. https://doi.org/10.1001/jama.2009.1393.
4. Kaufman DM. Applying educational theory in practice. BMJ. 25 de enero de 2003;326(7382):213-6.
5. Donald A. Schön. The Reflective Practitioner_ How Professionals Think In Action. 1 Edition. 1984.
6. Dewey, J. Experience and education. 1 Edition. 1938.
7. Bleakley A. Broadening conceptions of learning in medical education: the message from teamworking. Med Educ. febrero de 2006;40(2):150-7. https://doi.org/10.1111/j.1365-2929.2005.02371.x.
8. Bruner JS. Toward a theory of instruction. Volume 59. Harvard University Press; 1966.
9. Bandura A. Self-efficacy: toward a unifying theory of behavioral change. Psychol Rev. 1977 Mar;84(2):191–215. https://doi.org/10.1037/0033-295X.84.2.191 PMID:847061
10. Vygotsky LS. Mind in Society: Development of Higher Psychological Processes [Internet]. 1 Edition. Harvard University Press; 1978. Disponible en: https://doi.org/10.2307/j.ctvjf9vz4.
11. Lingard L, Reznick R, Espin S, Regehr G, DeVito I. Team communications in the operating room: talk patterns, sites of tension, and implications for novices. Acad Med. marzo de 2002;77(3):232-7.
12. Lave J. Situated learning: Legitimate peripheral participation. 1 Edition. New York, NY, US: Cambridge University Press; 1991. 138 p. (Situated learning: Legitimate peripheral participation).
13. Dornan T, Boshuizen H, King N, Scherpbier A. Experience-based learning: a model linking the processes and outcomes of medical students’ workplace learning. Med Educ. enero de 2007;41(1):84-91.
14. Epstein RM. Mindful Practice. JAMA. 1 de septiembre de 1999;282(9):833-9. https://doi.org/10.1001/jama.282.9.833.
15. Hmelo-Silver CE. Problem-Based Learning: What and How Do Students Learn? Educational Psychology Review. 1 de septiembre de 2004;16(3):235-66.
16. Maggio LA, Tannery NH, Chen HC, ten Cate O, O’Brien B. Evidence-based medicine training in undergraduate medical education: a review and critique of the literature published 2006-2011. Acad Med. julio de 2013;88(7):1022-8.
17. Reeves S, Perrier L, Goldman J, Freeth D, Zwarenstein M. Interprofessional education: effects on professional practice and healthcare outcomes (update). Cochrane Database Syst Rev. 28 de marzo de 2013;2013(3):CD002213.
18. Steinert Y, Naismith L, Mann K. Faculty development initiatives designed to promote leadership in medical education. A BEME systematic review: BEME Guide No. 19. Med Teach. 2012;34(6):483–503. https://doi.org/10.3109/0142159X.2012.680937 PMID:22578043
19. Norcini J, Burch V. Workplace-based assessment as an educational tool: AMEE Guide No. 31. Med Teach. noviembre de 2007;29(9):855-71.

 ORCID
ORCID