Matías Olózaga 1 , Paula Manso 2 , Julia Peña 2 , Enrique Mendano 3
Recibido: 12-06-2018
Aceptado: 25-12-2018
©2019 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 48 Núm. 4 pp. 358-362|https://doi.org/10.25237/revchilanestv48n04.11
PDF|ePub|RIS
Case report: echocardiography in Fallot tetralogy
Abstract
Tetralogy of Fallot is the most frequent cyanotic congenital heart disease. This is a case report of a pediatric patient who underwent her surgery with the monitorization of tranesopageal echocardiography.
Resumen
La tetralogía de Fallot es la cardiopatía congénita cianosante más frecuente. Se presenta un caso clínico de un paciente pediátrico que se monitorizó con ecocardiografía transesofágica intraoperatoria y se muestran las imágenes y los cambios en el manejo debido a la monitorización ecocardiográfica.
-
Caso clínico
Se trata de un paciente masculino de 5 meses de edad y 6 kg de peso, con diagnóstico de tetralogía de Fallot. Nació de término y no presenta otras anomalías congénitas. Está bajo tratamiento con propanolol por crisis de hipoxia y cianosis.
Alcanzado un peso adecuado se decide intervenir y reparar su patología cardíaca.
A su llegada a quirófano se instala monitorización no invasiva, luego se realiza inducción inhalatoria con sevoflurano al 8% + O2 al 100%. Se colocan 2 vías periféricas número 22. Se administra rocuronio 3 mg y fentanilo 40 gammas. Se intuba con un TET Nº 4 sin balón. El mantenimiento de la anestesia se realiza con sevofluorano al 1,5%, remifentanilo 0,5 gamma/kg/min y relajante (rocuronio) según necesidad.
Se coloca vía arteria femoral derecha para monitoreo de la presión arterial invasiva y vía central yugular anterior izquierda (4 F-2 L) con control ecográfico.
Se coloca la sonda de ETE pediátrica multiplanar philips y las imágenes se obtienen a partir de los 15 cm de la arcada dentaria.
Se confirma el diagnóstico de tetralogía de Fallot: se observa una CIV de 6 mm, cabalgamiento de la aorta (Figura 1), la obstrucción del TSVD (Figura 2) con un gradiente de 67 mmHg (Figura 3) y una FE del VI de 65%.
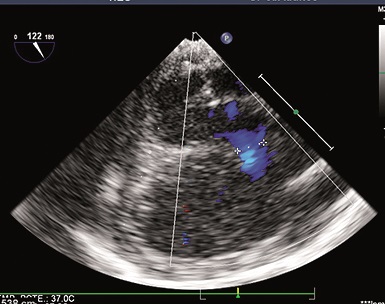
Figura 1. CIV y cabalgamiento aórtico.
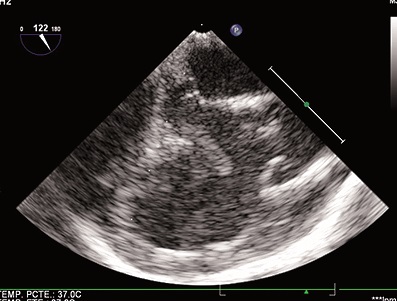
Figura 2. Obstrucción del tracto de salida del ventrículo derecho (TSVD).
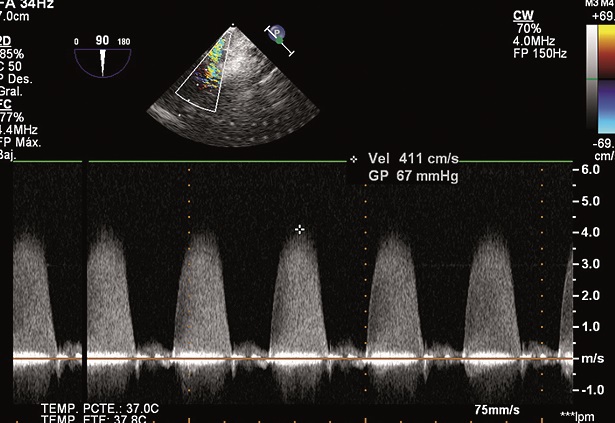
Figura 3. Se observa un gradiente TSVD: 67 mmHg.
Además, se constata la mala función del ventrículo derecho con un TAPSE (tricuspid annular plane systolic excursion) por debajo de los valores normales (> 14 mm) (Figura 4).
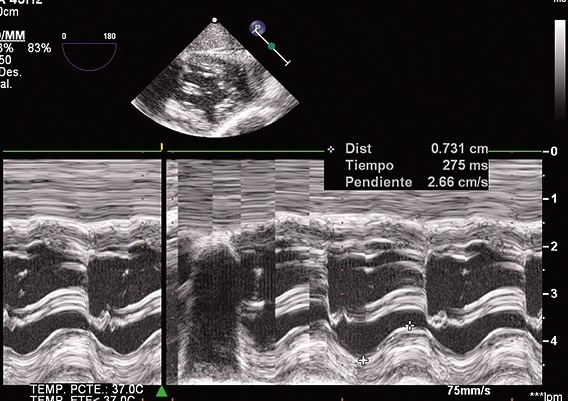
Figura 4. TAPSE: 7 mm.
El paciente es ingresado a circulación extracorpórea, guiando la terapia con fluidos bajo ecocardiografía y no se hace necesario agregar fármacos vasoactivos. La cirugía que se realiza es un cierre de la CIV por medio de una auriculotomía derecha contatándose un gradiente de 29 mmHg, indicando esto la presencia de una CIV residual pequeña.
A la salida de la CEC se utiliza adrenalina 0,02 gamma/kg min-1 y milrinona 0,5 gamma/kg/-1, de manera planificada debido a las imágenes de la mala función del VD visualizadas en la ecocardiografía.
También se resecó el infundíbulo del TSVD a través de la arteria pulmonar, considerándose el procedimiento como exitoso ya que el gradiente en el TSVD disminuyó a 11 mmHg (Figura 5).
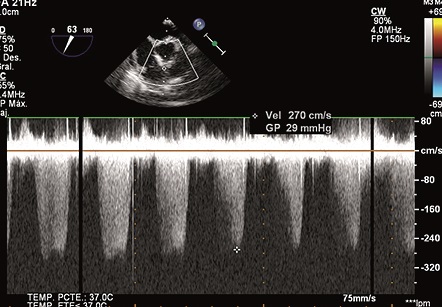
Figura 5. Gradiente del TSVD: de 11 mmHg.
Debido a que la función del VD reflejado por el TAPSE no tuvo una clara mejoría en la ecocardiografía post CEC se decidió agregar milrinona (Figura 6).
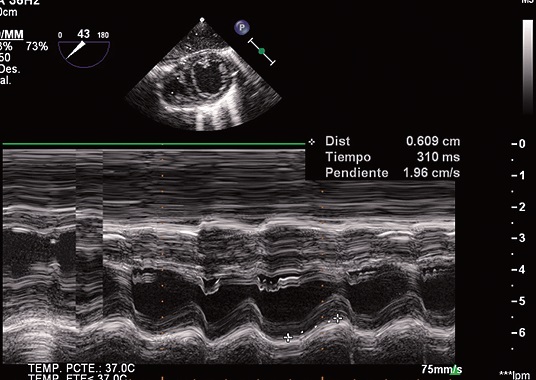
Figura 6. TAPSE: 6 mm.
Finalmente, se constata el éxito de la cirugía con una adecuada fracción de eyección (FE) (Figura 7).
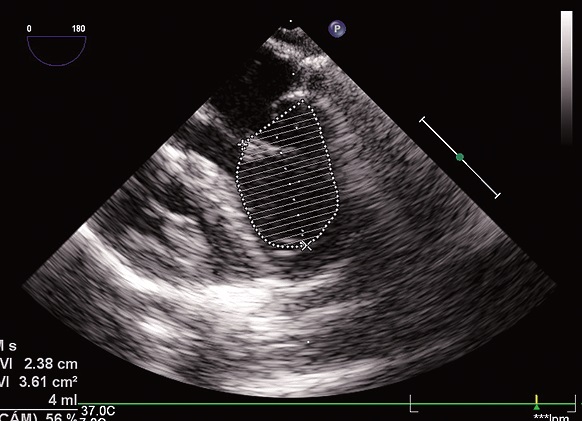
Figura 7. FE del VI: es de 56%.
-
Discusión
La más frecuente de las cardiopatías cianóticas congénitas es la tetralogía de Fallot que corresponde al 10% de las malformaciones congénitas del corazón[1],[2].
Las características de esta patología se deben a un desplazamiento parcial hacia adelante septal aorto pulmonar lo que causa:
• Estenosis pulmonar: que puede ser subvalvular – valvular – supravalvular.
• CIV: subaórtica.
• Cabalgamiento aórtico: se debe a que el septum IV está desviado hacia adelante y derecha. Esto causa mala alineación con la pared anterior de la aorta que queda conectada con los 2 ventrículos.
• Hipertrofia del VD: dada por la estenosis pulmonar.
Según el grado de desplazamiento del septum aórtico-pulmonar, la TF puede ser[3],[4]:
• Total: que es ductus dependiente.
• Mínima: la salida del VD es levemente estrecha con CIV pequeña y mínimo cabalgamiento aórtico: TF rosado.
Lo que marca el grado de severidad del TF es el tamaño del anillo y válvula pulmonar y del grado de obstrucción del TSVD[ 5 ].
• Anillo pequeño: se necesita parche transanular en la cirugía lo que llevaría a reoperaciones futuras.
• Anillo normal: la cirugía respeta la válvula pulmonar.
Lo más favorable para la corrección quirúrgica y mejor pronóstico es la TF con árbol pulmonar normal.
Forma especiales de TF
• Ramas pulmonares pequeñas: en los RN normal las ramas pulmonares tiene un diámetro de 3,5-4 mm. Un tamaño < de 3 mm es problemático para la cirugía[6],[7].
• Desconexión de las ramas : una de las ramas nace de la aorta ascendente.
• Ausencia de una rama pulmonar : está suplida por ramas colaterales.
• Agenesia valvular pulmonar : falta parte del tejido valvular por lo que es funcionalmente inexistente. La insuficiencia pulmonar es severa y con cada latido se expulsa más sangre lo que dilata la arteria pulmonar. Se asocia a traqueo o broncomalacia[ 8 ].
• Anomalías coronarias : nacimiento arteria descendente anterior de la coronaria derecha, cruzando el infundíbulo del VD lo que dificulta la corrección quirúrgica de la estenosis pulmonar[ 9 ].
Fisiopatología de la TF
La fisiopatología va a depender del grado de obstruccion del TSVD y del tamaño de la CIV y de las RVS y RVP. Hay una obstrucción al flujo de sangre a los pulmones y debido a la CIV se produce una derivación de sangre desaturada de derecha a izquierda: shunt de D-I causando desaturación y cianosis.
El grado de desaturación arterial depende de la cantidad de sangre desaturada derivada por el shunt dado por la interrelacion entre la obstruccion del TSVD y la RVS:
Cuanto más grave es la obstrucción al TSVD o cuanto más disminuya la RVS, mayor será la derivación de sangre del VD a la aorta causando cianosis. Si disminuye la RVP disminuye la presión en el VD lo que disminuye el shunt de D-I, por otra parte si disminuye la RVS aumenta el shunt de D-I causando cianosis.
Los síntomas dependen de la estenosis pulmonar[10],[11], si es severa hay cianosis por aumento del shunt de D-I por la CIV; si es no severa aumenta el shunt de I-D por la CIV y de ahí a la circulación pulmonar causando hiperflujo pulmonar e ICC. La posición de cuclillas mejora los síntomas porque aumenta la TA al aumentar la presión abdominal que se traduce en un aumento de la presión arterial, lo que favorece el shunt de I-D por la CIV. Las crisis de hipoxia y cianosis se producen al disminuir la RVS, por ejemplo, durante la inducción anestésica o lo que aumenta el shunt de D-I (llanto-descarga adrenérgica-espasmo TSVD) y se favorece esta círculo vicioso[12].
En los exámenes de laboratorio destaca policitemia (Hto 60-70%, anomalía en la hemostasia (trombocitopenia, disfunción plaquetaria, hipofibrinogenemia, aumento de la fibrinólisis, déficit de factores de la coagulación), todo lo que contribuye a aumentar el sangrado perioperatorio.
Manejo anestésico
Se debe realizar un balance entre la RVP y la RVS.Si la obstrucción es mínima hay shunt de I-D por medio de la CIV con hiperflujo pulmonar, se debe evitar la disminución de RVP y que aumente la RVS.
Si la obstrucción es severa con cianosis y policitemia se debe mantener o aumentar la RVS para minimizar el shunt de D-I y abundante fluido terapia.
Para los niños cianóticos se recomienda el uso de ketamina IM o EV y midazolam por vía oral. En cambio, en los niños menos cianóticos, puede realizarse inducción inhalatoria.
El óxido nitroso está contraindicado, porque aumenta las rvp en pacientes con cardiopatías congénitas.
Para el tratamiento de la crisis cianótica se debe evitar el factor desencadenante (dolor, ansiedad), hiperventilar con FiO2 al 100% para disminuir la RVP y abundante fluidoterapia (7-10 ml/kg). Es muy importante conocer el estado ácido base del paciente y si es necesario corregir la acidosis con bicarbonato (0,5 meq/kg). Los -bloqueantes cumplen un rol muy importante ya que se ha demostrado que disminuyen el espasmo infundibular (esmolol 100 gamma/kg).
Ecocardiografía en la Tetralogia de Fallot [12],[13],[14]:
La ecocardiografía cumple un rol fundamental, ya que en el quirófano permitirá evaluar, la CIV antes de la cirugía, su localización, el grado de cabalgamiento aórtico.
También es importante conocer el grado de estenosis pulmonar, el estado del tronco y arterias pulmonares y otras anomalías asociadas como la presencia de foramen oval permeable que se observa hasta en un tercio de los pacientes.
El defecto del septum interventricular también debe ser cuidadosamente evaluado, un 80% es perimembranoso y, en general, es un defecto subaortico grande y se extiende desde el velo no coronariano y oronariano derecho de la válvula aortica al septum membranoso inferior y con doppler color determinar su tamaño y dirección del shunt.
La desviación anterior y cefálica del septo conal produce un estrechamiento del TSVD, que comienza en la crista supraventricularis y se extiende hasta el anillo de la válvula pulmonar. Según el grado de obstrucción del TSVD va a depender la sintomatología, si es severa hay shunt de D – I a través de la CIV y es un paciente cianótico; y si la obstrucción es leve, hay un shunt de I – D con flujo pulmonar y es el llamado Fallot rosado. Por esto también es importante evaluar la válvula pulmonar y su anillo, que en un alto porcentaje puede estar hipoplásico.
Además la ecocardiografía permite la evaluación de la anatomía de las arterias coronarias ya que existe un 10% de los pacientes que presentan anomalías coronarias, siendo lo más común que es la arteria coronaria derecha cruce el TSVD y esto dificulta la cirugía requiriéndose la colocación de un del VD a la arteria pulmonar.
En conclusión, la ETE intraoperatoria es fundamental en el manejo de una corrección de tetralogía de Fallot, ya que permite tomar decisiones adecuadas al cirujano y evaluar en el quirófano el resultado de sus procedimientos.
Para los anestesiólogos se ha transformado en una herramienta fundamental para la selección de los fármacos vasoactivos y para el complejo manejo de las resistencias vasculares sistémica y pulmonar.
Referencias
1. Manual De Anestesia Para El Manejo De Pacientes Con Cardiopatias Congenitas. Autores: Hervias – Teigell – Peleteiro. Editorial Aymon Cap17. Tetralogia De Fallot. Cardiologia Pediatrica. 2da Edicion. Autores: Attie – Calderon – Zabal – Buendia. Editorial Panamericana.Cap. 21. Tetralogia De Fallot.
2. Echocardiography In Congenital Heart Disease. Autores: Lewin Y Stouted. Elsevier Saunderscap.7. Conotruncal Lesions.
3. Ecocardiografia En Enfermedades Cardiacas Congenitas Pediatricas Y De Adultos. Autores: Eidem – Cetta – O`Leary. Editorial: Amilca.Cap. 15. Tetralogia De Fallot.
4. Fallot TO. Perioperative Anesthetic Management Of Children And Adults. Denver: Mark D. Twite. Bchir, Richard J.Seminars In Cardiothoracic And Vascular Anesthesia.Department Of Anesthesiology, Childrens Hospital Colorado; 2012. pp. 97–105.
5. The Role Of Transesophageal Echocardiography During Surgery For Patients With Tetralogy Of Fallot. Soo-Jin Kim – Sin-Ae Park – Jinyoung Song – Woo Sub Shin. Pediatr Cardiol. 2013;34:240–4.
6. Echocardiographic AA. Mario Carminatti, Francesca Pluchinotta, Lucine Piazza, Angelo Micheletti, Diana Negira, Massimo Chessa, Gianfranco Butera.Department Of Pediatric Cardiology And Adult With Congenital Heart Disease, San Donato Hospital. Milan, Italy: Frontiers In Pediatrics. Pediatric Cardiology; 2015. pp. 1–9.
7. Echocardiographic Evaluation Of Tetralogy Of Fallot. Pooja Swamy, Aditya Bharadwaj, Padmii Varadarajan. Department Of Cardiology, Loma Linda University Medical Center. Loma Linda (Ca.): Echo In Adulto Congenital Heart Disease; 2014.
8. Pediatrica E. Liliana Lopes.Capitulo 23 Tetralogia De Fallot. Capitulo 44 Correccion De La Tetralogia De Fallot. Editorial Amolca; 2017.
9. Effect Of Chronic Right Ventricular Volume Overload On Ventricular Interaction In Patients After Tetralogy Of Fallot Repair.
10. Andreea Dragulescu, Md, Phd, Mark K. Friedberg, Md, Lars Grosse-Wortmann, Md, Andrew Redington, Md, And Luc Mertens, Md, Phd, Toronto, Ontario, Canada. From The Division Of Cardiology, Labatt Family Heart Centre, Department Of Pediatrics, The Hospital For Sick Children, University Of Toronto, Toronto, Ontario, Canada (A.D., M.K.F., L.G.W., A.R., L.M.); And Department Of Diagnostic Imaging, The Hospital For Sick Children, Toronto, Ontario, Canada.
11. The Impact Of Pulmonary Regurgitation On Right Ventricular Regional Myocardial Function: An Echocardiographic Study In Adults After Total Repair Of Tetralogy Of Fallot.
12. Ewa Kowalik, Md, Miros1aw Kowalski, Md, Phd, Jacek R_O_Za_Nski, Md, Phd, Mariusz Ku_Smierczyk, Md, And Piotr Hoffman, Md, Phd, Warsaw, Poland.. From The Department Of Congenital Heart Diseases (E.K., M.K., P.H.) And The Department Of Cardiosurgery And Transplantology (J.R., M.K.), Institute Of Cardiology, Warsaw, Poland.
13. Regional Dysfunction Of The Right Ventricular Outflow Tract Reduces The Accuracy Of Doppler Tissue Imaging Assessment Of Global Right Ventricular Systolic Function In Patients With Repaired Tetralogy Of Fallot.
14. Tricuspid Annular Plane Systolic Excursion In The Assessment Of Right Ventricular Function In Children And Adolescents After Repair Of Tetralogy Of Fallot. Laura Mercer-Rosa, Md, Msce, Aimee Parnell, Md, Msce, Paul R. Forfia, Md, Wei Yang, Phd, Elizabeth Goldmuntz, Md, And Steven M. Kawut, Md, Ms, Philadelphia, Pennsylvania; Jackson, Mississippi. From The Division Of Cardiology, Department Of Pediatrics, The Children’s Hospital Of Philadelphia And The Perelman School Of Medicine, Philadelphia, Pennsylvania.

 ORCID
ORCID