José Parra-Maldonado1,*, Miguel Alejandro Fernández-Chavez2, Melissa Correa-Flores3
Recibido: 12-03-2022
Aceptado: 20-04-2022
©2023 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 52 Núm. 1 pp. 12-16|https://doi.org/10.25237/revchilanestv5202111521
PDF|ePub|RIS
Comunication strategies in tracheostomized patients
Abstract
The patient under mechanical ventilation and with a thracheostomy loses the ability to communicate orally, there are certain safe and effective strategies to reverse this situation and their stay can be more functional and comfortable, thus avoiding dysphagia associated with mechanical ventilation and negative repercussions associated with the lack of communication.
Resumen
El paciente que recibe ventilación mecánica y se le realiza una traqueostomía, pierde la capacidad para comunicarse por vía oral, existen ciertas estrategias seguras y efectivas para poder revertir esta situación y su estancia sea más funcional y cómoda evitando así disfagia asociada a la ventilación mecánica y repercusiones negativas asociado a la falta de comunicación.
-
Traqueotomía. Técnica
La traqueotomía es una apertura quirúrgica de la pared anterior de la tráquea aproximadamente entre el segundo y tercer anillo traqueal. A su vez, el término traqueostomía se refiere a una apertura similar seguido de una cánula de traqueostomía, este procedimiento es de los más antiguos y utilizados en la Unidad de Cuidados Intensivos (UCI). Al día de hoy se utiliza la traqueostomía quirúrgica (TQ) y traqueostomía percutánea (TP) encontrando que la TQ presenta similitud entre la mortalidad y riesgo de complicaciones respecto a la TP[1]. Es importante conocer las indicaciones así como el momento óptimo para realizar una traqueostomía “precoz” ya que esto puede impactar de forma significativa en la disminución del uso de la ventilación mecánica (VM) y estancia hospitalaria, así mismo, podría reducir la mortalidad a corto plazo, así como el uso de sedantes[1],[2]. En teoría, la presencia de una traqueostomía permitirá mayor accesibilidad a la rehabilitación del paciente y en consecuencia, se facilitará la higiene oral, la alimentación por vía oral y la comunicación[3] (Tabla 1).
-
Seguimiento y complicaciones. La comunicación
Desde la UCI hasta el alta a casa, el paciente con traqueostomía podría enfrentar una serie de problemas que impactan negativamente en la persona, estos pueden ser el manejo inadecuado de una traqueostomía, tapón mucoso en el tubo de la cánula, tos, irritación de garganta, disfagia, decanulación accidental, miedo a la limpieza y aspiración de secreciones, así como dificultad para hablar, lo que podría influir en la calidad de vida y generar un cambio perceptual en la imagen corporal[4].
| Tabla 1. Indicaciones y contraindicaciones de traqueostomía | |
| Indicaciones contraindicaciones | “relativas” |
| Protección de la vía aérea | Trastornos de la coagulación |
| Acceso a la vía aérea | Obesidad |
| Ventilación mecánica prolongada Reducción del espacio muerto Trauma cerrado de cuello | Infección de partes blandas en el cuello
Incapacidad para la extensión cervical Malignidad local Antecedente de radioterapia en la región cervical (< 4 semanas) |
En relación a esto, la Real Academia Española (RAE) define a la comunicación como un “acto, gesto o actitud que permite trasladar mensajes entre los miembros de un grupo social o entre diversos grupos sociales”[5]. En la UCI hasta 60% de la población, cursa con periodo de frustración[6] asociado a no poder comunicarse, esto no es diferente en el paciente con traqueostomía, aunque existen Sistemas Alternativos y Aumentativos de Comunicación (SAAC)[7], existirán consecuencias de una comunicación inefectiva. Sin embargo, el conocimiento de la anatomía, funcionamiento y tipos de cánula de traqueostomía facilita la fonación gracias al estímulo directo de estructuras laringo-faringeas desde el paciente con VM hasta el proceso de decanulación (Figura 1).
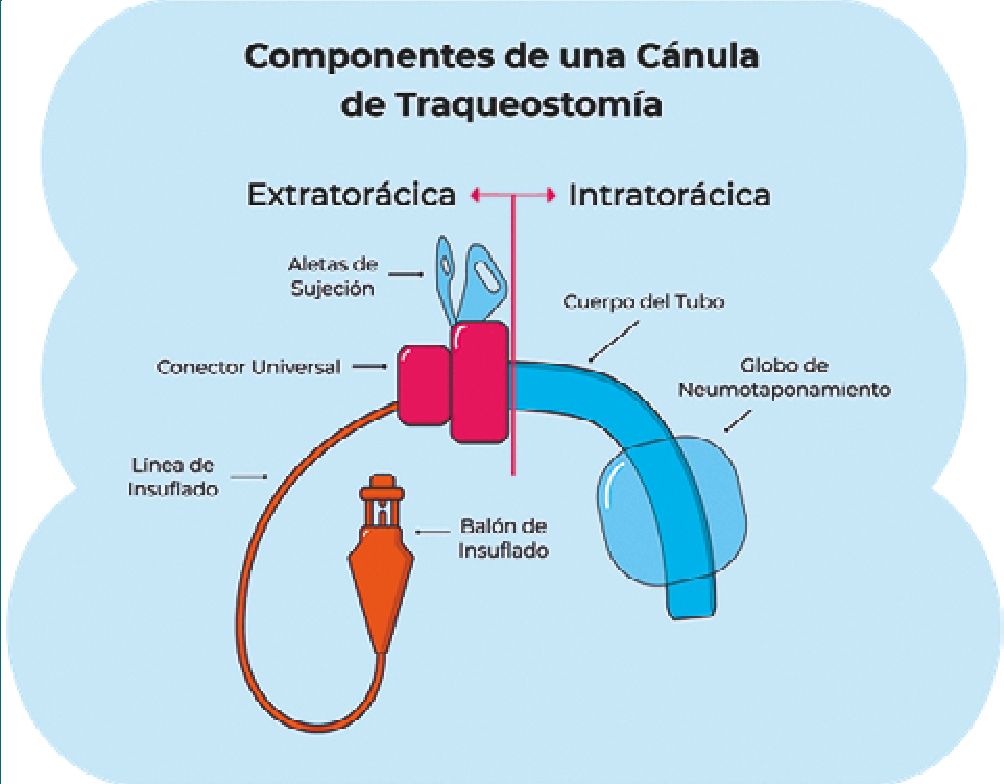
Figura 1. Componentes de una cánula de traqueostomía.
-
Fisiopatología de la fonación en el paciente con traqueotomía
A nivel fisiológico, la disminución de la presión subglótica debido a la ausencia de inspiración por la cavidad nasal, sumada la falta de humidificación, calentamiento y filtración de aire conllevan consecuencias respiratorias que dificultan la adecuada producción de voz. Teniendo en cuenta que toda la dinámica de la fonación se encuentra limitada, se debe tener presente que esta disminución de presión no solo está limitada a la perdida de flujo y presión de aire a través de la cánula de traqueostomía sino que también está influenciada por el modo en el que se toma el aire a través de la cánula y la disminución del volumen inspirado y espirado, lo cual afectará desde un inicio la presión que se genera a nivel subglótico y supraglótico y que genera problemas fonatorios. Por ello, la rehabilitación en estas personas está dirigido a realizar una evaluación exhaustiva de las características de la voz, sus causas y consecuencias para una posterior intervención que busque facilitar o mejorar el control inspiratorio y espiratorio y el fortalecimiento de la movilidad de los músculos laríngeos, para una adecuada producción de voz que mejore aspectos de tono, intensidad y resonancia[8].
-
Tipos de cánula de traqueostomía
En este sentido, las cánulas de traqueostomía pueden estar confeccionadas con materiales plásticos o metálicos. Las cánulas de metal se fabrican con acero inoxidable o plata y su uso no es común debido a la rigidez del material, a la falta del balón de neumotaponamiento para impedir la aspiración del lago orofaríngeo y a la falta de un conector universal de 15 mm para la eventual conexión a un ventilador mecánico, bolsa de reanimación o tubo en “T” para entrega de O2, entre otros. Dichas cánulas, están compuestas de una aleación de diferentes metales, esta aleación es necesaria para darle rigidez a la cánula. Se recomienda para tratamientos a largo plazo y se sugiere cambiarlas cada 5 años[9]. Los tubos de plásticos son los más utilizados y pueden ser de polivinilo (PVC) o silicona. También existen cánulas espiraladas con un espiral de acero inoxidable en el medio de un cuerpo siliconado que las vuelve más flexibles. Por otro lado, las cánulas de PVC permiten que el tubo sea flexible sin perder su forma, pero aumentan la posibilidad de adherencia de mucus y secreciones. Con las cánulas de silicona se genera menor adherencia de mucus y gérmenes a la pared interna del tubo, que es menos porosa. Es una cánula de uso único, y algunos fabricantes y expertos recomiendan el cambio cada 90 días, pero se puede realizar antes en caso de mal funcionamiento de la válvula unidireccional, oclusión, desnaturalización del material o suciedad visible[10].
En general, las cánulas pueden ser anguladas o curvas con el propósito de mejorar la adaptación a la tráquea. La longitud habitual es de 56 a 90 mm dependiendo de las necesidades del paciente, aunque existen cánulas con longitudes que alcanzan 110 a 130 mm (extralargas). Más aún, existen subtipos para escenarios clínicos específicos: a) cánulas extralargas en su rama proximal, apropiadas en pacientes con cuello grande (p. ej. obesos) y b) cánulas extralargas en su rama distal, recomendables para pacientes con traqueomalacia. Algunas cánulas están reforzadas con alambre flexible en espiral y tienen un borde ajustable para la longitud deseada. Todas las cánulas extra largas pueden tener o no incorporado un globo. También existen cánulas fenestradas y cánulas de aspiración sublgótica cuyo objetivo es permitir la respiración por vía aérea superior y fonación[11].
-
Estrategias de comunicación en los pacientes con traqueostomía
La dificultad en la comunicación en estos pacientes hace que surja la necesidad de implementar estrategias terapéuticas seguras para lograr una comunicación efectiva. La fonación en el paciente que recibe VM por medio de cánula de traqueostomía es posible y es segura, sin embargo, deben considerarse diferentes puntos y cuidados para brindar una comunicación efectiva y asertiva. Para poder realizar la intervención, el paciente debe estar alerta, cooperador y de preferencia sin sedantes, de acuerdo a la escala de Richmond Agitación y Sedación (RASS) debe estar en una RASS de -1 +1 y en modalidad espontanea en la ventilación mecánica.
-
Fonación en paciente con ventilación mecánica y cánula de aspiración sub-glótica
Por medio de una cánula de traqueostomía con aspiración sub-glótica y con el globo de neumotaponamiento inflado, se conecta en el puerto sub-glótico aíre médico con un flujo de 4-6 l/min (Figura 2).
El gas pasará hacía la laringe y cuerdas vocales lo que permitirá la fonación, es importante realizar aspiración faríngea y sub-glotica previo a realizarlo, si bien cierto, esta técnica desacopla el momento de respirar y hablar, tiene la gran ventaja de no perder la ventilación al no desinflar el globo y evita el riesgo de aspiración. Una de las limitaciones en esta técnica es la necesidad de incrementar el gas para mejorar la calidad de voz, esto trae consigo riesgo de lesionar la vía aérea. Otra de las limitaciones es que, a pesar de entrenar y practicar, no a todos los pacientes les funcionará. Es importante mencionar que en un estadío normal, el flujo que se genera a la hora de la fonación es de 3-18 l/min[12].
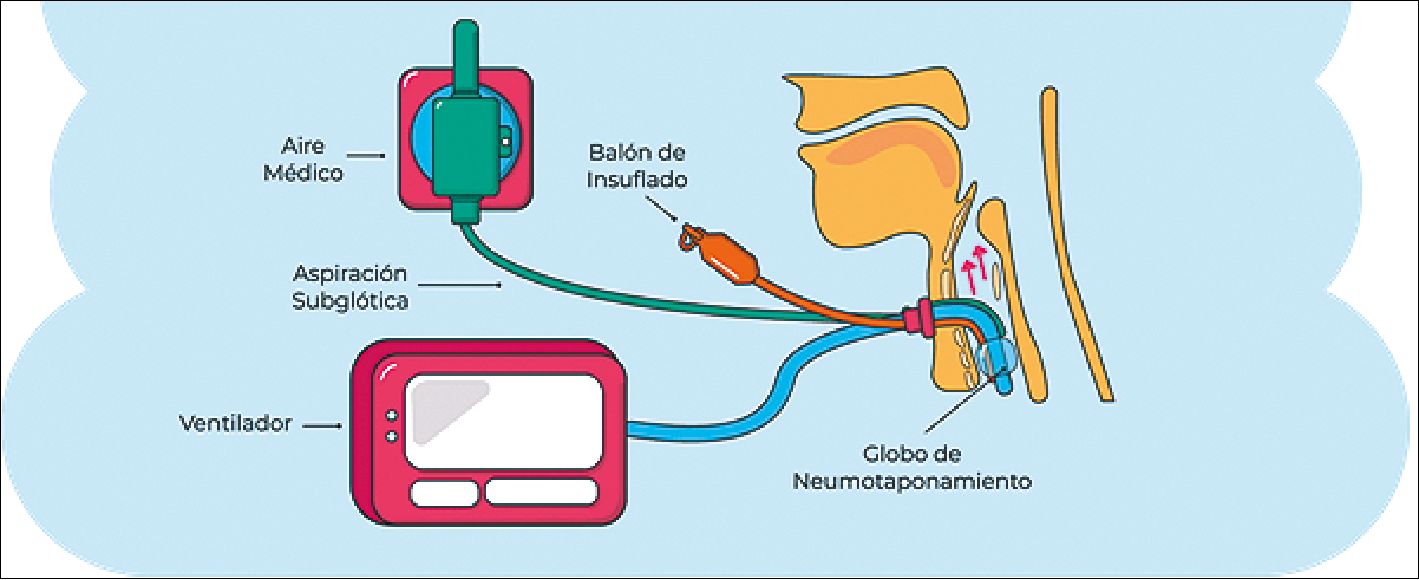
Figura 2. Fonación en el paciente con ventilación mecánica con cánula de traqueostomía de aspiración subglótica.
-
Fonación en paciente con ventilación mecánica Fonación en paciente con ventilación mecánica y válvula fonatoria
Cuando se utiliza una válvula fonatoria, es necesario que el globo de neumotaponamiento este desinflado o utilizar una cánula de traqueostomía sin globo. El mecanismo de acción consiste en que, en la inspiración, permite el paso del aire desde el ventilador mecánico por la cánula de traqueostomía hasta el paciente, una vez que realice la exhalación, la válvula fonatoria se “cerrará” parcialmente para trasladar cierto porcentaje de aire hacía vía aérea superior (VAS), esto permitirá la vibración de las cuerdas vocales y, por ende, la fonación[13]. Es importante mencionar que, al desinflar el globo, el ventilador mecánico censará fuga en las alarmas, esto puede ser compensado aumentando el volumen tidal[12] Se debe tomar en cuenta que el paciente tolere el desinflado del globo de neumotaponamiento para evitar cualquier incidencia y que el paciente esté en un modo espontaneo en la VM (Figura 3).
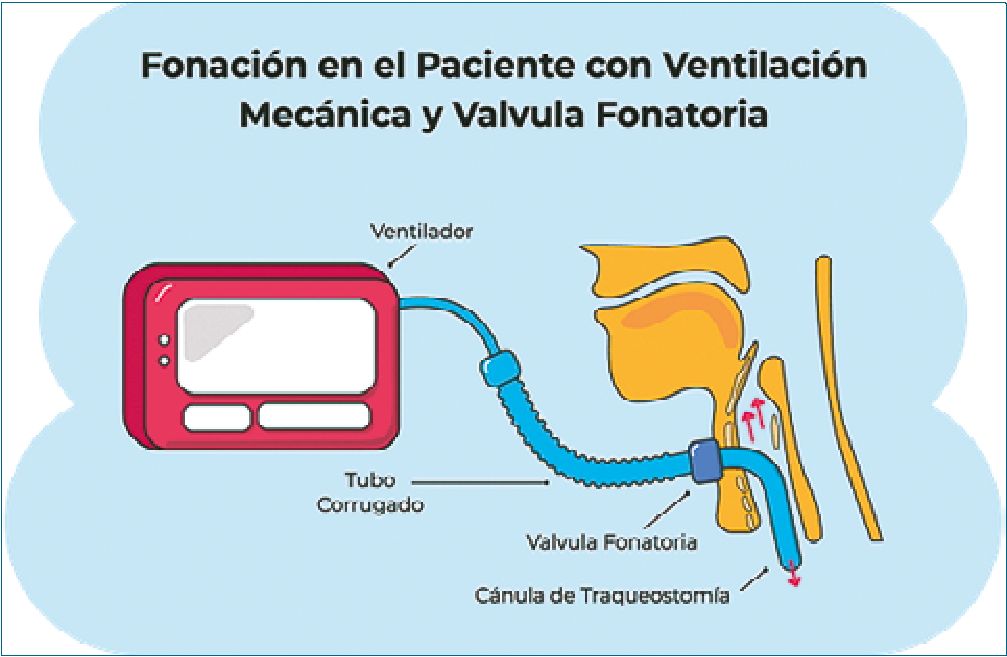
Figura 3. Fonación en el paciente con ventilación mecánica y valvula fonatoria.
-
Fonación en paciente con ventilación mecánica y desinflado del globo de neumotaponamiento
Un punto importante es la higiene de la cavidad oral que idealmente se debería realizar por turno aunque el paciente no este teniendo ingesta por vía oral, esto con el fin de evitar el acúmulo de bacterias en boca, lengua y que las secreciones laringeas estén colonizadas o estancadas por períodos largos de tiempo.
Previo aspirado de secreciones, e higiene oral y en modalidad espontanea en la ventilación mecánica, se desinflará el globo de neumotaponamiento, se debe evaluar en todo momento la pérdida del volumen tidal para poder ser compensado. Esta maniobra, permitirá el flujo de aire en la inspiración y espiración hacía VAS, es importante explicar al paciente y evitar asincronía entre el paciente y el VM[12],[14]. Este conjunto de técnicas aparte de ser seguras, permitirán darle movilidad y sensibilidad a estructuras faríngeas que están en desuso por la cánula de traqueostomía y la VM, esto con el objetivo de poder comunicarse, así como trabajar con la deglución y preparar al paciente para alimentarse por vía oral una vez decanulado o con ventilación mecánica prolongada.
-
Fonación en paciente sin ventilación mecánica Fonación por medio oclusión de la cánula de traqueos-tomía
El objetivo de ocluir la cánula de traqueostomía una vez desvinculado de la VM es poder retirar (decanular) la cánula, así mismo, trabajar y estimular la vía aérea superior para fortalecer musculatura implicada en el acto deglutorio y mejorar la coordinación respiración-deglución y respiración-fonación el cual repercutirá directamente en el control de secreciones.
Con previa higiene oral y faríngea se realiza desinflado del globo de neumotaponamiento (si es que está insuflado) a su vez se corrobora que lo tolere para posteriormente ocluir con una gasa estéril en el conector universal o en su defecto con el tapón de traqueostomía. Es importante observar ningún signo clínico de deterioro respiratorio, hemodinámico o que el paciente no tolere la oclusión. Si es que no tolera la oclusión, se deberá realizar un análisis de los motivos, ya sea por una presión traqueal alta la cual dificulte llevar aire hacía vía aérea superior y que pueda ser revertida con el cambio de diámetro de la cánula de traqueostomía o que el paciente no tenga la capacidad de mantener una respiración completa por VAS y que mejore ocluyendo parcialmente por medio de una válvula fonatoria.
En algunos pacientes al seguir estas indicaciones no logramos la producción de voz o es de caracteristicas mínimas, por lo tanto será necesario evaluar en que área anatomica se encuentra la disfunción, pudiendose encontrar un granuloma subglotico principalmente al usar canulas fenestradas; o a nivel glotico podemos encontrar paralisis cordales postintubación. Para orientarnos en el sitio anatomico podemos medir la presion subglotica, si se encuentra normal, habremos de practicar una laringoscopia para valorar glotis y cuerdas vocales.
-
Fonación por medio de válvula fonatoria y desinflado del globo de neumotaponamiento
Esta estrategia debe ser realizada con el globo de neumotaponamiento desinflado, previa higiene oral y faríngea para evitar broncoaspiración de residuos faringeos si es que no tiene control de secreciones el paciente. La función de la válvula fo-
natoria es permitir el paso de aire en la inspiración y expiración por VAS, funciona en los casos donde el paciente no tolera una oclusión completa de la traqueostomía y puede ser uno de los pasos previos para lograr decanular.
-
Inicio de la fonación
La fonación debe ser iniciada con forma progresiva según el nivel de astenia con el que cuente el paciente, una herramienta adecuada es comenzar con los ejercicios de Tracto Vocal Semiocluido con resistencia al agua para mejorar la columna de aire y la coordinación fonorrespiratoria comenzaremos con vocalizaciones aisladas y continuas, posteriormente por intervalos, una vez logrado pordemos comenzar con emisiones de monosilabos, bisilabos y finalizar con frases. Todos los ejercicios deben ser practicados a tolerancia y siempre se prefiere pocos ejercicios repetidos varias veces al día.
-
Conclusión
La comunicación efectiva y asertiva en el paciente con traqueostomía desde la UCI hasta el domicilio, es de vital importancia para lograr confort, confianza y motivación sin olvidar la funcionalidad de las estructuras implicadas en el acto de- glutorio y respiratorio, con la finalidad de lograr desvincular al paciente de la VM, decanular, implementar un sistema de comunicación verbal y alimentación por vía oral. En aquellos pacientes que no podrán ser desvinculados y por ende decanulados pero cumplen con criterios clínicos de estabilidad y están en modalidad espontanea en la ventilación mecánica, se tiene la oportunidad de poder trabajar la VAS sin repercutir en la VM y que el paciente pueda comunicarse por medio de estrategias seguras.
Referencias
1. Raimondi N, Vial MR, Calleja J, Quintero A, Cortés Alban A, Celis E, et al. Guías basadas en la evidencia para el uso de traqueostomía en el paciente crítico. Med Intensiva [Internet]. 2017 [citado el 20 de enero de 2022];41(2):94–115. Disponible en: https://www.medintensiva.org/es-guias-basadasevidencia-el-uso-articulo-S0210569116302674 https://doi.org/10.1016/j.medin.2016.12.001.
2. Andriolo BNG, Andriolo RB, Saconato H, Atallah ÁN, Valente O. Early versus late tracheostomy for critically ill patients. Cochrane Database Syst Rev [Internet]. 2015;1:CD007271. Disponible en: https://doi.org/10.1002/14651858.CD007271.pub3.
3. Freeman BD. Tracheostomy update: When and how. Crit Care Clin [Internet]. 2017;33(2):311–22. Disponible en: https://doi.org/10.1016/j.ccc.2016.12.007.
4. Nakarada-Kordic I, Patterson N, Wrapson J, Reay SD. A systematic review of patient and caregiver experiences with a tracheostomy. Patient [Internet]. 2018;11(2):175–91. Disponible en: https://doi.org/10.1007/s40271-017-0277-1.
5. Rae.es. [citado el 20 de enero de 2022]. Disponible en: https://dpej.rae.es/lema/comunicaci%C3%B3n
6. Patak L, Gawlinski A, Fung NI, Doering L, Berg J. Patients’ reports of health care practitioner interventions that are related to communication during mechanical ventilation. Heart Lung. 2004;33(5):308–20. https://doi.org/10.1016/j.hrtlng.2004.02.002 PMID:15454910
7. Augmentative and alternative communication. http://www.asha.org/public/speech/disorders/AAC/. Accessed 1 Jan 2016.
8. ASHA Ad Hoc Committee on Use of Specialized Medical Speech Devices. Cathy L, Lazarus, chair, Michelle M, Ferketic, Bowman J., Krzysztof I., Leder S., and Leonard R., Eger D. Use of Voice Prostheses in Tracheotomized Persons With or Without Ventilatory Dependence. ASHA. 1992;(Nov):34–92.
9. White AC, Kher S, O’Connor HH. When to change a tracheostomy tube. Respir Care. 2010 Aug;55(8):1069–75. PMID:20667154
10. Bosso M, Lovazzano P, Plotnikow GA, Setten M. CÁNULAS DE TRAQUEOSTOMÍA PARA ADULTOS, SELECCIÓN Y CUIDADOS: REVISIÓN BIBLIOGRÁFICA. Rev Arg de Ter Int. [Internet]. 20 de marzo de 2014 [citado 19 de febrero de 2022];31(1). Disponible en: //revista.sati.org.ar/index.php/MI/article/view/364
11. Che-Morales José Luis. Díaz-Landero Pedro, Cortés-Tellés Arturo. Manejo integral del paciente con traqueostomía. Neumol. cir. torax [revista en la Internet]. 2014 Dic [citado 2022 Feb 19]; 73 (4) : 254-262. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0028-37462014000400006&lng=es
12. Hess DR. Facilitating speech in the patient with a tracheostomy. Respir Care. 2005 Apr;50(4):519–25. PMID:15807915
13. Ten Hoorn S, Elbers PW, Girbes AR, Tuinman PR. Communicating with conscious and mechanically ventilated critically ill patients: a systematic review. Crit Care [Internet]. 2016;20(1):333. Disponible en: https://doi.org/10.1186/s13054-016-1483-2.
14. Hoit JD, Banzett RB, Lohmeier HL, Hixon TJ, Brown R. Clinical ventilator adjustments that improve speech. Chest. 2003 Oct;124(4):1512–21. https://doi.org/10.1378/chest.124.4.1512 PMID:14555587

 ORCID
ORCID