Juan Pablo Ghiringhelli1,*, Rodrigo López2, Cynthia Catalán3, Eduardo Kattan3, Miguel Urzua3, Francisco Cruzat 2
Recibido: 24-11-2021
Aceptado: 12-12-2021
©2022 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 51 Núm. 6 pp. 709-715|https://doi.org/10.25237/revchilanestv5103101256
PDF|ePub|RIS
Obstetric Anesthesia in Chad. Back to basics
Abstract
Most maternal deaths occur in low- and middle-income countries, with Chad being one of the countries with the most alarming figures. There aren’t many reports of anesthetic management for cesarean delivery in these countries. To report the obstetrical anesthetic experience in a hospital in Chad, Africa in the context of an international cooperation project to reduce the global shortage of anesthesiologists. Case series of pregnant woman who were admitted to the ward of the Good Samaritan University Hospital Complex. Thirty-two cesarean sections were performed, all using spinal anesthesia. The median age was 22 years, seven of them being adolescents. In two cases sedation with ketamine was used due to insufficient level and in one case general anesthesia with halothane was converted due to total spinal diagnosis. In twelve patients the interruption was due to immediate maternal/fetal vital risk (emergency cesarean section), the main causes being fetal bradycardia and placental abruption. Three patients presented uterine inertia refractory to medical treatment and resolved with the B-Lynch technique. Two patients decided to have immediate skin-to-skin contact. Three neonates had to be resuscitated with positive pressure ventilation, one of them died. No operative deaths were reported in the patients who underwent c-section, but there was one maternal death due to severe preeclampsia and postpartum hemorrhage after vaginal delivery. No epidural analgesia was requested for labor. This individual report provides insight into a particular reality with very limited staff and resources.
Resumen
La mayoría de las muertes maternas se producen en países de bajos y medianos ingresos, siendo Chad uno de los países con cifras más alarmantes. No existen muchos reportes del manejo anestésico para la operación cesárea en estos países. Relatar la experiencia anestésica obstétrica en un hospital de Chad, África, en el contexto de un proyecto de cooperación internacional para reducir el déficit global de anestesistas. Serie de casos de mujeres embarazadas que ingresaron al Complejo Hospitalario Universitario del Buen Samaritano, en el mes de diciembre de 2017. Treinta y dos cesáreas se realizaron, en todas se usó anestesia raquídea. La mediana de edad fue 22 años, siendo siete de ellas adolescentes. En dos casos se ocupó sedación con ketamina por nivel insuficiente y en un caso se convirtió a anestesia general con halotano por diagnóstico de espinal total. En doce pacientes la interrupción fue por riesgo vital materno / fetal inmediato (cesárea de emergencia), siendo las principales causas bradicardia fetal y desprendimiento de placenta. Tres pacientes presentaron inercia uterina refractaria a tratamiento médico resolviéndose con técnica de B-Lynch. Dos pacientes decidieron tener contacto piel con piel inmediato. Hubo que reanimar con ventilación a presión positiva a tres neonatos, falleciendo uno de ellos. No se reportaron muertes operatorias en las pacientes operadas de cesárea, pero hubo una muerte materna por preeclampsia severa y hemorragia posparto luego de un parto vaginal. No se solicitó analgesia peridural para trabajo de parto. Este reporte individual otorga una visión de una realidad particular con personal y recursos muy limitados.
-
Introducción
En los últimos 25 años se han logrado notables avances en la salud global, pero este progreso no ha sido uniforme. Más aún, la atención quirúrgica y anestésica en los países de bajos y medianos ingresos se ha estancado o ha retrocedido[1]. El 99% de las muertes maternas globales se producen en estos países y el África subsahariana (ASS) resultó ser la región con la mayor carga, con 66% del total de muertes[2]. En el centro del ASS está Chad, donde el 40% de sus habitantes sobrevive con menos de dos dólares al día, constituyéndose como uno de los más países más pobre del mundo[3]. La desnutrición, el VIH y las enfermedades infecciosas/parasitarias son de alta prevalencia en la población[4]. Dentro de las principales causas de muerte se incluyen las infecciones tracto respiratorio y digestivo, malaria y VIH/SIDA. El acceso a la salud es limitado y la expectativa de vida rondea los 54 años[3]. Las tradiciones culturales frecuentemente influyen en la atención médica. Así, por ejemplo, según reporte de “Médicos sin Fronteras”, las madres prefieren llevar a su hijo enfermo a un líder religioso en lugar de una clínica de salud[5]. El 50% del gasto en salud es financiado por el propio bolsillo[6]. Si bien la atención gratuita incluye cirugía de emergencia y atención obstétrica, acceder es todo un desafío, principalmente por razones socioeconómicas y geográficas, donde en promedio para acceder a cuidados de salud tienen que viajar cerca de 40 kilómetros[3],[5].
Los indicadores de salud son peores que en otros países del ASS, teniendo cifras de mortalidad de materna de 1.140 muertes por 100.000 nacidos vivos (NV)[2]. La mortalidad en lactantes y niños es de 69 y 114 muertes por 1.000 NV, respec- tivamente[2].
La Comisión Lancet de Cirugía Global (LCoGS) ha señalado que uno de los principales contribuyentes a la falta de acceso a anestesias y cirugías seguras en los países de bajos y medianos ingresos es la falta de personal calificado[1]. En Chad, hay 2 médicos anestesiólogos y solo 22 enfermeros que están capacitados para dar cuidados anestésicos básicos. Desde el 2009 anestesiólogos y residentes de anestesiología de distintos centros de Chile han tenido la oportunidad de participar en un proyecto de cooperación internacional en el complejo Hospitalario-Universitario El Buen Samaritano, en Yamena, la capital de Chad. Lo anterior se materializó en un diplomado “Anestesiología básica para enfermeros de Chad”, el cual fue aprobado y certificado por la Pontificia Universidad Católica de Chile y fue impartido presencialmente en los meses de meses de marzo, junio, septiembre y diciembre de 2017[7].
El objetivo de este reporte es relatar la experiencia relacionada a la anestesia obstétrica en el mes de diciembre de 2017, en el contexto de este proyecto de cooperación.
-
Material y Métodos
Reporte prospectivo de una serie de casos obstétricos en el mes de diciembre de 2017 que ingresaban a pabellón del Complejo Hospitalario-Universitario El Buen Samaritano.
Equipo clínico
En el equipo obstétrico-anestésico había 2 anestesiólogos, 2 residentes de anestesia de tercer año, 2 ginecólogos chilenos, 1 pediatria y un médico general chadiano dedicado al área de obstetricia. Asimismo, participaron tres matronas, dos enfermeros anestesistas del diplomado señalado e internas de enfermería. No se disponía de arsenalera quirúrgica, delegando esta función a los mismos cirujanos. El registro fue realizado en fichas clínicas del hospital y pabellón quirúrgico. Los datos registrados en esta base de datos fueron anonimizados.
Materiales e insumos
Se contaba con dos pabellones, cada uno con una mesa quirúrgica antigua, dos máquinas de anestesia marca Taema, modelo Monnal D2, conectada a un concentrador de oxígeno (sin red central) con halotano como gas halogenado. Se contaba con un monitor de multi-parámetros, con presión arterial, electrocardiograma y saturación de oxigeno. Solo había capnografía en un pabellón. Existía una sala de partos en un módulo cercano a los pabellones, trasladándose a estos en caso de requerir cesárea. No se contaba rutinariamente con monitorización fetal intraparto continua, reservándose para algunas pacientes en el expulsivo, en forma intermitente. El hospital contaba con una sala de recuperación básica para 5 pacientes. No se contaba con unidad de cuidados intensivos ni ventilador mecánico posoperatorio. Los cuidados de recién nacido inmediato se hacían en el mismo pabellón por el pediatra y/o anes- tesiólogo, donde se disponía de un dispositivo que otorgaba presión positiva.
Dentro de los materiales quirúrgicos rara vez se contaba con electrobisturí y existía material de sutura rudimentario y escaso. Se disponía de tres suturas, dos reabsorbibles (Vycril®, Catgut®) y otra no reabsorbible para piel. Respecto a los materiales anestésicos, se disponía de kits de anestesia espinal 22 G y se llevaron desde Chile dos kits de analgesia peridural trocar 16 G, se contaba con laringoscopio convencional y tubos endo- traqueales. No se disponía de máscara laríngea.
Fármacos
Dentro de los fármacos, se disponía de atropina, efedrina, adrenalina, lidocaína, tiopental, ketamina, naloxona, tramal, methergyn, oxitocina, labetalol, nifedipino, diazepam, vecuro- nio, succinilcolina, algunos antibióticos y antiinflamatorios no esteroidales (AINES), sumado a donaciones esporádicas de otros medicamentos. Se contaba con bupivacaína isobara 0,5%, a la que se añadía solución glucosada con el objetivo de aumentar su baricidad (Figura 1) Solo se disponía de 10 mg de morfina y dos ampollas de nalbufina las que se decidieron reservar para los casos de anestesia general.
Exámenes
Se disponía de una batería muy básica de exámenes, solo para algunos casos seleccionados y que tenían un desfase de tiempo considerable. Se contaban con test rápidos de VIH, hepatitis y malaria. No había banco de sangre, solo se disponía de sangre total por donación inmediata de los familiares, en casos seleccionados, en que se coordinaba con anticipación.
Análisis estadístico
Las variables cuantitativas se expresaron en medianas y rangos intercuartiles, mientras que las variables categóricas se expresaron en frecuencias absoluta y porcentajes.
-
Resultados
La mediana de edad fue de 22 años (RI 20-25), 7 de ellas fueron adolescentes. Se realizaron 32 cesáreas. Además, se realizaron 2 revisiones instrumentales en pabellón, 2 legrados por aborto incompleto y 2 cirugías de embarazo ectópico. No se solicitó analgesia para trabajo de parto, donde principalmente se ocupaban métodos no farmacológicos, destacando los masajes, postura libre en el trabajo de parto y rituales familiares. Se realizaron 3 versiones externas exitosas por presentación po- dálica en pacientes que no estaban en trabajo de parto, previo consentimiento. Se realizaron 3 fórceps en la sala de partos, todos con anestesia local por parte del ginecólogo.
Con respecto a la operación cesárea, previo a la incisión, se instaló sonda Foley en las 32 cesáreas. La técnica quirúrgica fue laparotomía de Joel-Cohen con histerorrafia segmentaria arciforme.
La anestesia fue raquídea en las 32 cesáreas. En una de ellas se convirtió a anestesia general por diagnóstico de anestesia espinal total, habiendo descartado otras causas. Se ocupó en 25 casos bupivacaína isobara 0,5% 9 mg, añadiéndole 0,3 cc de solución glucosada al 30%, en dos pacientes se ocupó 11,5 mg por antecedente dudoso de 32 semanas de gestación, en cinco casos se ocupó 7,5 mg por embarazo gemelar y/o obesidad. En dos casos (2/32) por nivel insuficiente se hizo necesario el uso de sedación con ketamina en dosis de 1 mg/kg. Con respecto a la analgesia posoperatoria, al no tener morfina disponible, se utilizó tramal (9 pacientes) y ketorolaco endovenoso (3 pacientes), cuando estaban disponibles. La profilaxis antibiótica
fue realizada con cefazolina o ceftriaxona, según disponibilidad. La mantención de la hemodinamia se realizó con bolos de solución salina y bolos de efedrina. En el caso que se convirtió a anestesia general, se ocuparon halotano, morfina, tiopental, ketamina y succinilcolina como agentes anestésicos.
En los otros procedimientos obstétricos se ocupo anestesia espinal, a excepción de una salpingectomía abierta por embarazo ectópico donde se utilizó un bloqueo peridural por uno de los alumnos (Figura 2) sumado a una anestesia general.
Las patologías no obstétricas más frecuentes asociadas fueron: hipertensión arterial crónica (2/32), obesidad (2/32), VIH (2/32) y diabetes mellitus pregestacional (1/32). 7 pacientes tenían el antecedente de cicatriz de cesárea anterior, 1 paciente tenía el antecedente de doble cicatriz de cesárea anterior, 3 pacientes presentaban el antecedente de oligohidroamnios, 3 pacientes presentaron preeclampsia severa, 1 paciente tuvo una eclampsia, 4 pacientes presentaron desprendimiento prematuro de placenta normoinserta, 1 paciente presentaba condilomas acuminados, 2 pacientes tenían el antecedente mutilación genital y 2 pacientes tuvieron un parto prematuro. Hubo 3 cesáreas de embarazo múltiple. Hubo dos cesáreas por distocias de posición, una posición de cara y otra posición de frente (Figura 1). Las causas de las cesáreas se explicitan en la Tabla 1.
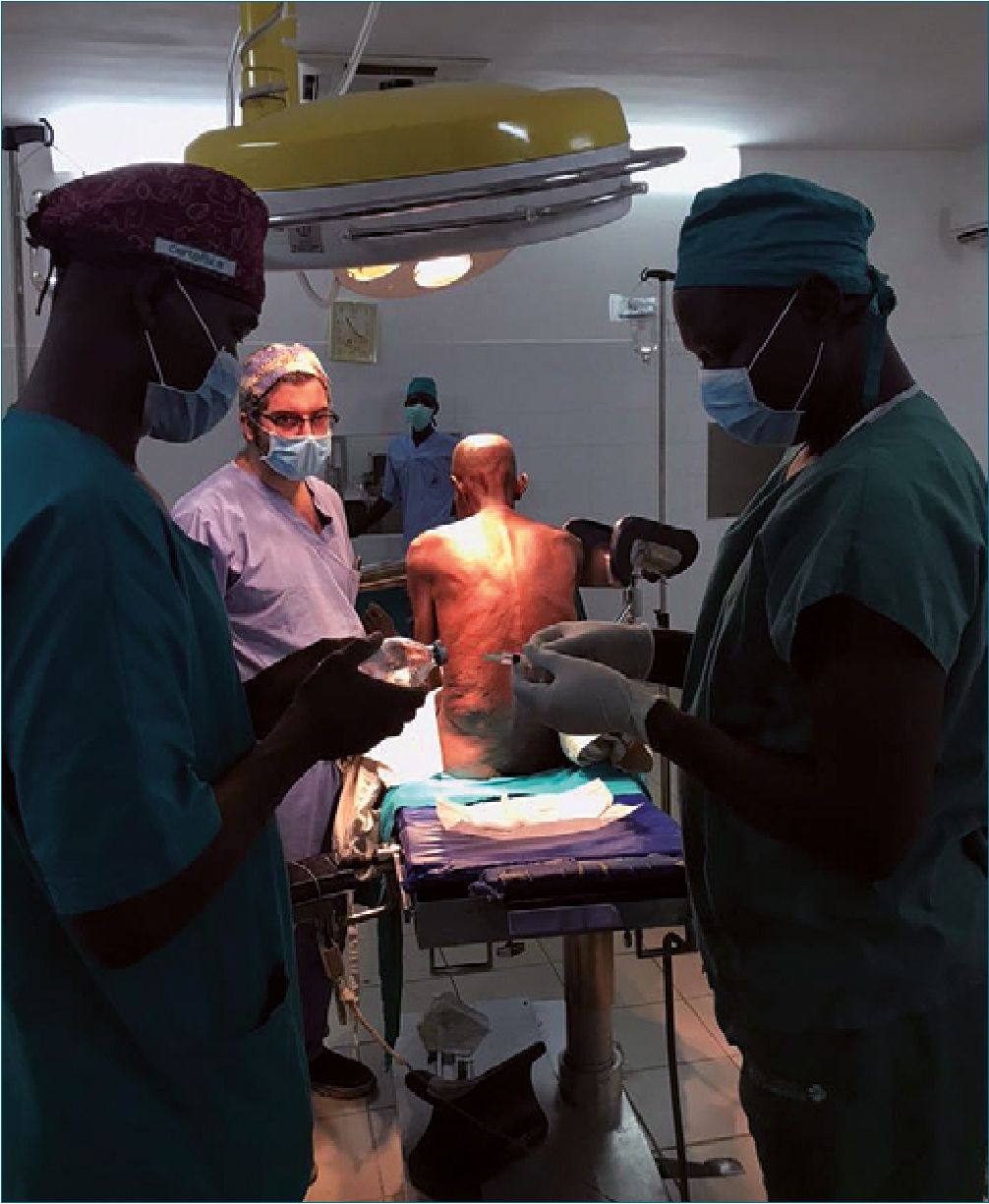
Figura 1. Método de preparación de bupivacaína hiperbara. Bupivacai- na isobara agregándole 0,2-0,3 ml de glucosa al 30%. Fuente autores.
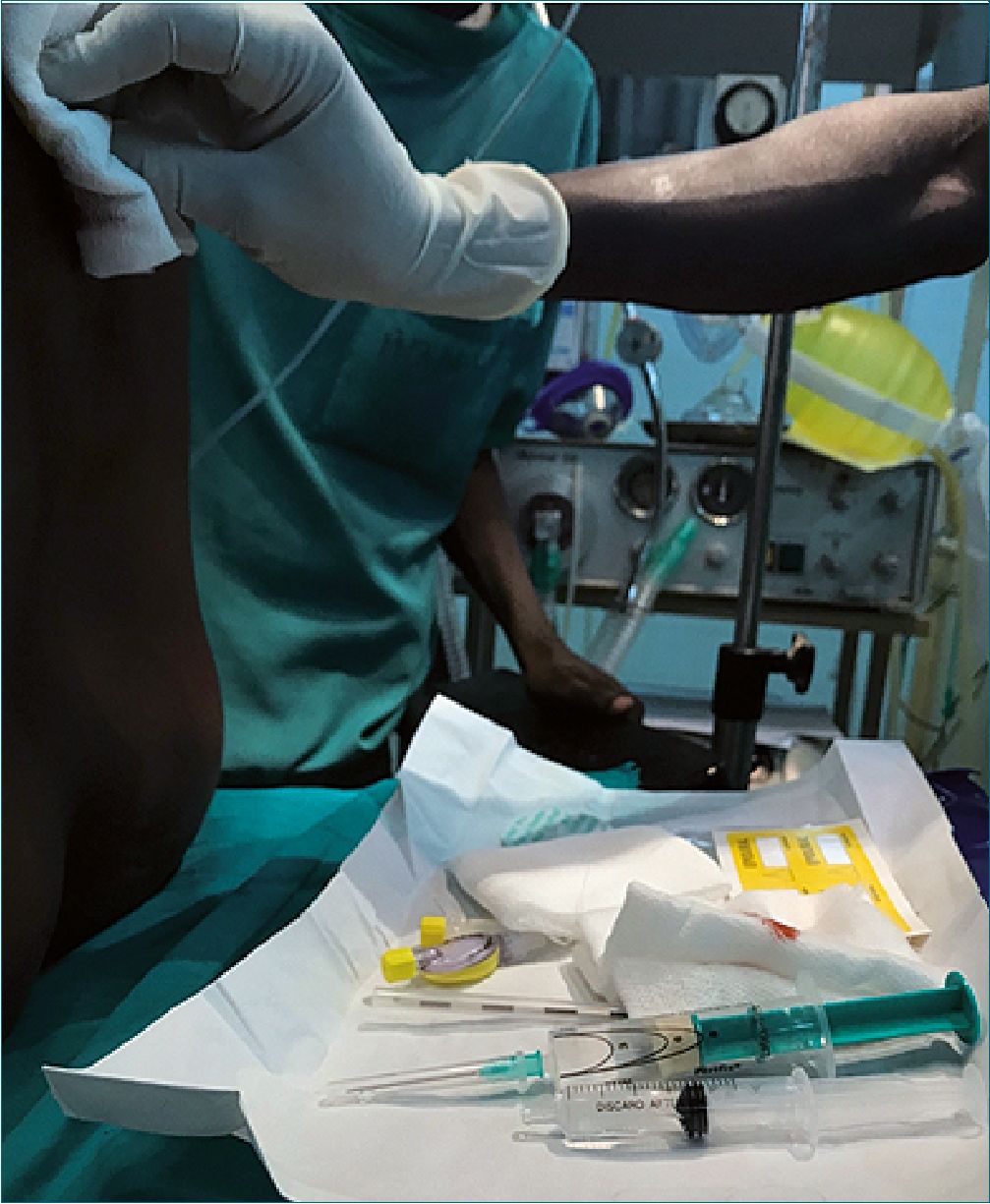
Figura 2. Anestesia peridural en Chad para cirugía de embarazo ectó- pico abierta.
En 12 pacientes la interrupción fue por riesgo vital mater- no/fetal inmediato (cesárea de emergencia), las otras catego- rizaciones se señalan en la Tabla 2. Diez pacientes recibieron methergyn como uterotónico adicional a la oxitocina. Tres pacientes (3/32) presentaron inercia uterina refractaria a tratamiento médico resolviéndose con técnica de B-Lynch, sin incidentes (Figura 3).
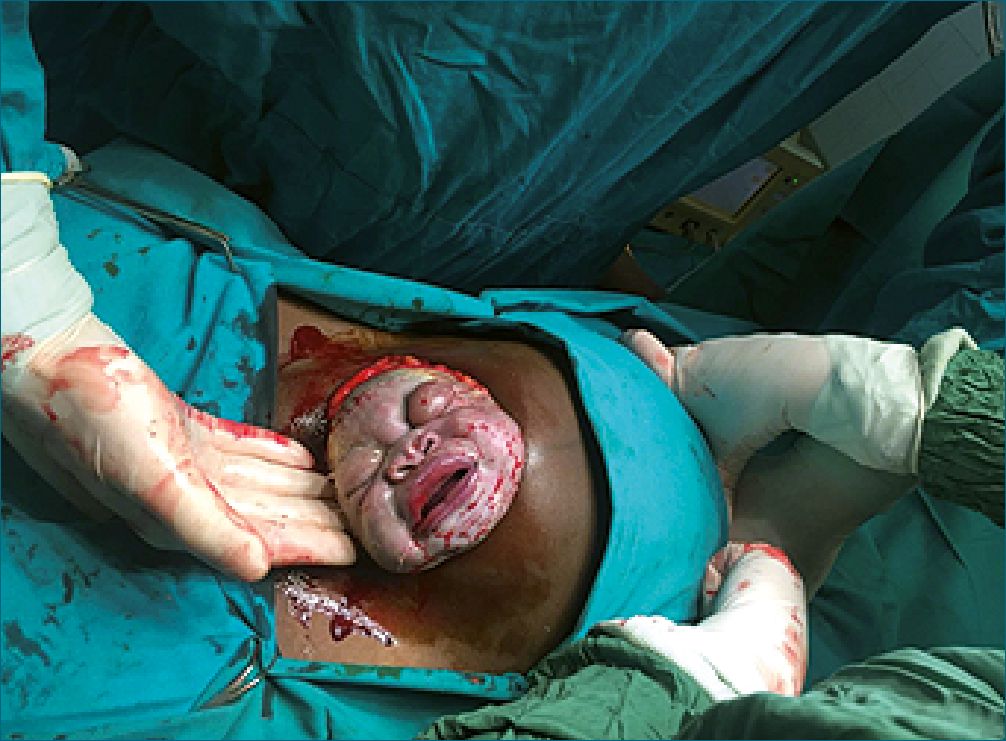
Figura 3. Parto por cesárea en Chad debido a falla progresión del trabajo de parto por presentación de cara. Notar los párpados edematosos tras 72 h de trabajo de parto domiciliario en pueblo alejado del hospital. Fuente: autores.
Generalmente, la estadía hospitalaria no fue superior a 24 h. La mayoría de los partos a las pocas horas posparto recibían el alta médica. No se reportaron muertes operatorias en las 32 pacientes que fueron operadas por cesárea. Sin embargo, hubo una muerte materna en el período. Se trató de una paciente de 21 años con antecedente de preeclampsia en que se había decidido realizar una inducción de parto. Tenía exámenes de severidad normales, con pruebas hepáticas y plaquetas normales, y estaba en tratamiento con sulfato de magnesio. Luego del parto, presentó compromiso del sensorio debido a una hemorragia posparto, causado por un estallido vaginal asociado a una inercia uterina, y se informó al equipo médico de urgencia posterior a las medidas generales empleadas en la sala de parto por las matronas del lugar. Al ingresar a pabellón la paciente se encontraba hemodinámicamente inestable, procediéndose a hacer una revisión instrumental con anestesia general. Se confirma la inercia que responde a la administración de uterotónicos, se procede al manejo de los desgarros vaginales, pero se mantuvo con hipotensión refractaria, a pesar de infusión volumen y drogas vasoactivas (efedrina y adrenalina). Además, se solicitó sangre total (contándose solo con una unidad por familiares, la que se transfundió). Tras 90 minutos de no despertar, se decidió, en conjunto con la familia, limitar los esfuerzos terapeúticos, dado la futilidad de las maniobras de reanimación.
-
Resultados neonatales
Referente a los recién nacidos hubo que reanimar con ventilación a presión positiva a tres de ellos, aunque uno de ellos falleció a la semana después. Además, hubo 3 mortinatos. Solo dos pacientes decidieron tener contacto piel con piel inmediato. El resto fue diferido o nulo por preferencia de la madre.
| Tabla 1. Motivo de las cesáreas | |
| Causa | n |
| Falla progresión trabajo de parto (Desproporción cefalopélvica, distocias de posición (posición frente o cara)) | 5 |
| Bradicardia fetal / Estado fetal no tranquilizador. | 5 |
| Desprendimiento placenta normoinserta (DPPNI) | 4 |
| Cicatriz de cesárea anterior + período intergenésico < 1 año en trabajo de parto | 3 |
| Preeclampsia severa o Eclampsia, crisis hipertensiva que no responde a manejo médico sin expectativa de parto | 3 |
| Doble cicatriz de cesárea anterior en trabajo de parto | 1 |
| Embarazo gemelar en presentación podálica-podálica en trabajo de parto | 1 |
| Retención segundo gemelar en podálico con restricción selectiva | 1 |
| Procidencia de cordón | 1 |
| Trauma (accidente en moto) + estado fetal no tranquilizador. Obs desprendimiento placenta. | 1 |
| Cicatriz de cesárea anterior + Condilomas acuminados + deseo materno | 1 |
| Presentación podálica en trabajo de parto | 1 |
| VIH + falla progresión trabajo de parto + corioamnionitis | 1 |
| No especificados | 4 |
| Tabla 2. Clasificación de las cesáreas según categoría de urgencia | |
| Categoría | n |
| 1: Riesgo vital materno o fetal inmediato | 12 |
| 2: Compromiso fetal o materno que no implica riesgo vital inmediato | 5 |
| 3: Necesidad de interrupción temprana sin compromiso materno o fetal | 10 |
| 4: interrupción cuando el equipo tratante y la madre lo estimen conveniente | 1 |
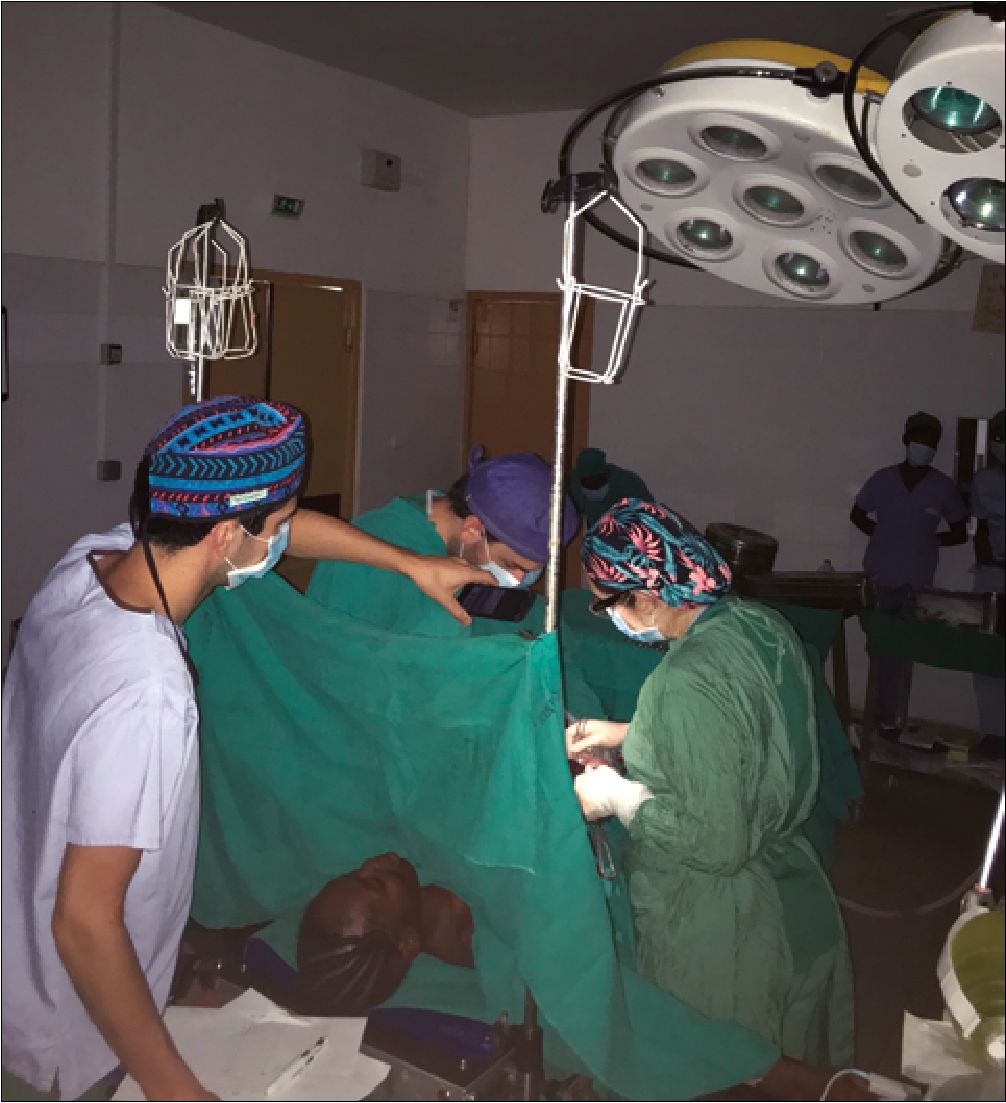
Figura 4. Cesárea durante apagón de luz. Fuente: autores.
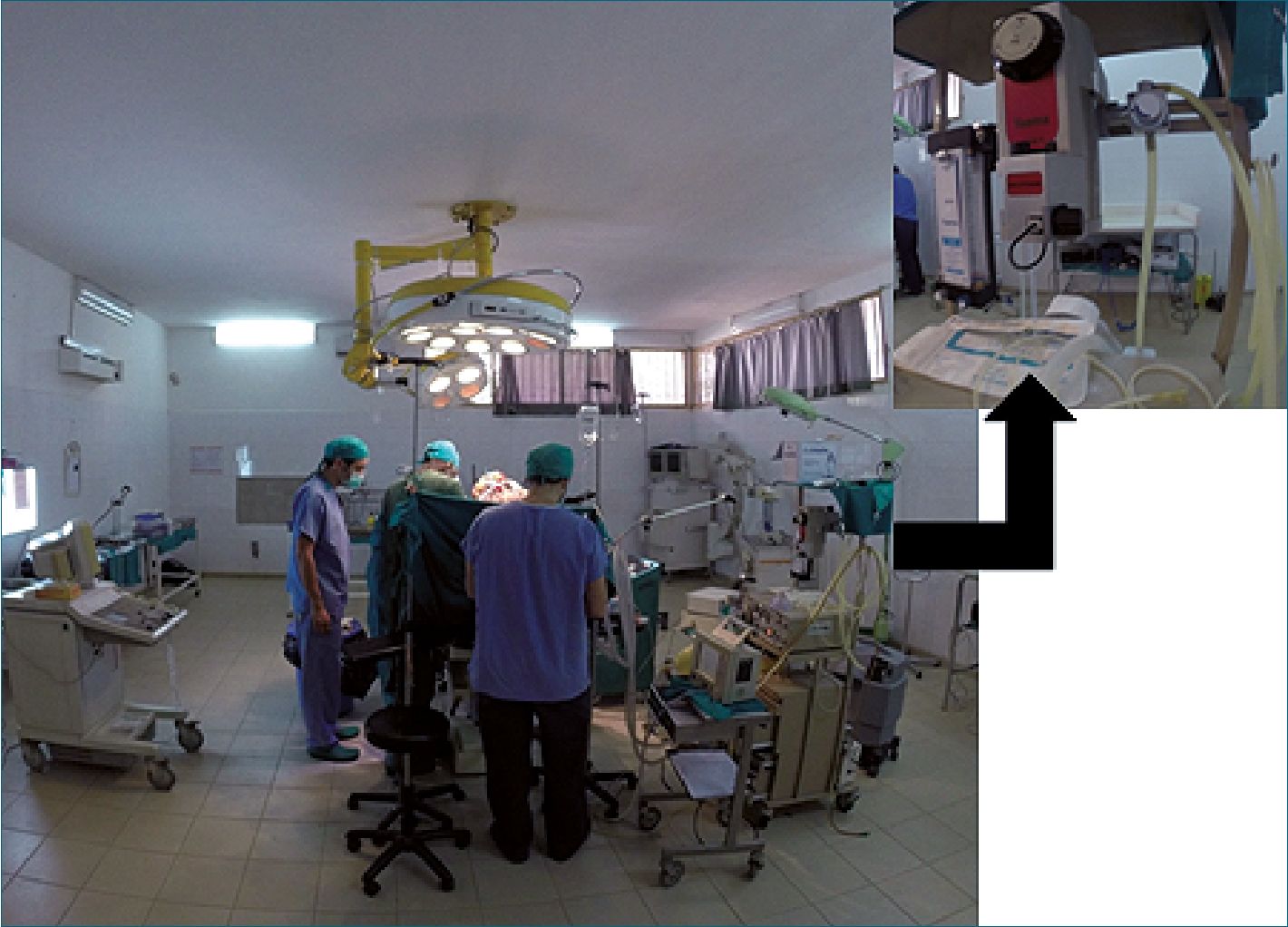
Figura 5. Anestesia general en un quirófano en Chad. Halotano como halogenado. Fuente: autores.
-
Discusión
En Chad, aproximadamente, una de cada 15 mujeres morirá por complicaciones durante el parto y posparto[2]. El bajo porcentaje de partos asistidos por personal de salud, el casi nulo control prenatal, las altas tasas de embarazo adolescente y la falta de entrenamiento del personal en temas anestésicos y obstétricos, son otros de los factores implicados en estas cifras[1],[8]. Además, se ha reportado que la falta de anestesiólogos es un determinante en la morbimortalidad materna y operatoria[9].
Según un estudio de Kim y cols., solo 7% de las embarazadas en Chad reportó usar los 3 niveles de atención de cuidado materno: control prenatal, cuidados de parto y control posnatal[10]. Los factores involucrados en esto fueron: educación de la madre y familia, distancia al hospital, costo de transporte, tipo de matrimonio, la competencia del personal sanitario y la disponibilidad de suministros y equipos. Este reporte ejemplifica tales cifras, donde muchas embarazadas cumplían gran parte del trabajo de parto en sus domicilios, acudiendo al hospital generalmente frente a una falla progresión trabajo de parto, complicación o hemorragia. No solo la barrera geográfica fue una dificultad, sino que el ámbito cultural patriarcal también, esperando en algunas pacientes el consentimiento del padre y/o esposo incluso ante una emergencia de la embarazada (desprendimiento prematuro de placenta).
A pesar de tener el recurso analgésico disponible, no se solicitó la analgesia de parto. Al principio fue motivo de extrañeza, pero ¿por qué debemos exigirles las mismas costumbres, nuestras mismas creencias? Probablemente, para ellas el dolor sea algo cotidiano. La mayoría se movía libremente durante su trabajo de parto, adoptando posiciones antiálgicas, generalmente en el suelo, y la impresión general es que, además, toleraban bien el dolor. Además, las prácticas de analgesia en el trabajo de parto, difieren alrededor del mundo, siendo incluso menor al 10% en países más desarrollados que Chad, como China y Japón[11],[12]. En esta serie hubo poco contacto piel con piel inmediato en la operación cesárea, principalmente por preferencias de la madre y secundariamente a la mayor incidencia de cesáreas de emergencia y reanimación neonatal. Indagando otras razones con el equipo médico del hospital, aludieron a que se puede deber a un mecanismo de defensa de la madre para no “encariñarse” con su hijo, debido a las altas cifras de mortalidad perinatal e infantil y desnutrición de la población chadiana. Más aún, hubo algunas madres que no querían ver a su hijo; las causas serían similares, relacionándolo con un evento traumático, probablemente en la concepción, haciendo hincapié en las altas tasas de matrimonios a edades tempranas, precoces y forzados; como también las cifras preocupantes de mutilación femenina, por razones culturales[13].
Debido a que esto fue en el contexto de un diplomado, algunas anestesias espinales fueron realizadas por enfermeros estudiantes del diplomado, siendo supervisadas por uno de los residentes y/o anestesiólogos. El caso de conversión a anestesia general por diagnóstico de espinal total se puede deber a diversos motivos: mayor ascenso por embarazo gemelar y concentraciones de glucosa no fidedignas. Esto último también podría explicar porque algunas pacientes no alcanzaron nivel adecuado, requiriendo sedación con ketamina.
La gran mayoría de las causas de las cesáreas fueron categoría 1, es decir, emergencias como bradicardia fetal y desprendimiento de placenta. Esto contrasta con los reportes internacionales, incluso en países de bajos y medianos ingresos, donde la incidencia de cesáreas de emergencia es menor[14],[15],[16].
En estas emergencias se optó por una anestesia espinal, principalmente por ser más segura en esta realidad, ya que no siempre se contaba con capnografía, y por controlar mejor el dolor al no tener disponibilidad de morfina. Además, según reportes recientes podría ser incluso más rápida en emergencias obstétricas, en comparación a la anestesia general[17] (Figura 5).
En esta serie una de las principales causas de cesárea fue la falla de la progresión del trabajo de parto, donde muchas pacientes de zonas bien rurales realizaban un trabajo de parto extendido en su domicilio, acudiendo al hospital luego de 3-4 días. Esto mismo podría explicar la alta tasa de inercia uterina refractaria a tratamiento médico que presenta este reporte.
Distintos reportes señalan que habría más complicaciones anestésicas maternas si se utiliza anestesia general en la cesárea, añadiendo también como factores de riesgo la emergencia en sí misma y la preeclampsia/eclampsia[18],[19]. Son estudios a mayor escala, en países con personal más calificado y mejores recursos que el de este reporte, por lo que probablemente la anestesia general en cesárea tenga aun más complicaciones en estos escenarios, donde hay escasez de fármacos, falta de dispositivos de vía aérea (máscara laríngea y videolaringoscopio), capnografía no siempre presente y falta de monitorización óptima posoperatoria.
Este reporte posee muchas limitaciones. Primero, los datos como la edad y el peso eran recabados de lo que señalaban las pacientes, pero sin una confirmación con algún documento escrito. Así, probablemente el número de adolescentes sea más elevado, ya que el registro en el sistema de la edad está sobres- timado por la mujer chadiana. Segundo, los recursos e insumos eran muy limitados, racionalizándose, por ejemplo, la morfina, ya que disponíamos de 10 mg para todo el mes, por lo que se dejó sólo para algunos casos de anestesia general. De manera concomitante, hubo días en que no se disponía de agua ni electricidad, dificultado todo el proceso quirúrgico, como se grafica con la Figura 4. Tercero, el nivel sensitivo fue muy variable, principalmente porque se estimaba que la concentración de glucosa al 30% no era confiable. Cuarto, existe un subregistro importante de fórceps, registrándose solo los realizados por los ginecólogos chilenos. Quinto, no hubo un seguimiento posoperatorio especialmente referente a dolor postoperatorio, pero el hecho que muchas cesáreas hayan sido ambulatorias indica al menos un postoperatorio regular o bueno.
La continua capacitación del anestesiólogo en la obstetricia es un proceso activo y constante. Así, la analgesia obstétrica nace cuando James Young Simpson administra éter para el nacimiento de un feto muerto podálico en una paciente con una pelvis estrecha, permitiendo completar una versión interna. Desde entonces ha evolucionado en el trabajo de parto hasta modernas técnicas combinadas (espinal-peridural), con dosis bajas de anestésico local y también en la cesárea con opioides intratecales y apoyo de vasoactivos para permitir contacto piel con piel inmediato. Sin embargo, esta evolución no ha sido uniforme en todo el mundo; no es la realidad de muchos países incluyendo Chad, por lo que estos reportes individuales otorgan una visión cercana y particular con recursos muy limitados y constituyen el punto de partida para el eventual desarrollo de estudios a mayor escala.
Por último, el enfrentamiento de esta filosofía de “tratar de hacer mucho con poco” es enriquecedora y desafiante en todo ámbito, especialmente en el período de formación de anestesiología y ginecología-obstetricia. Combina lo humano de un especialista de conocer otras vivencias saliendo de su zona de confort, el trabajo en equipo venciendo las barreras del idioma con otros profesionales de distintas partes del mundo, el entrenamiento anestésico de enfermeros chadianos y finalmente el aprendizaje que debe desarrollar un residente frente situaciones de crisis, desenlaces adversos y muerte. Este tipo de aprendizajes no solo entrega una mayor flexibilidad para sortear situaciones laborales adversas, sino que además entrega herramientas para aumentar la competencia cultural, necesaria para trabajar con poblaciones de un contexto distinto al propio, y es una escuela para enfrentar manejar mejor algunas adversidades de la vida personal.
-
Referencias
1. Meara JG, Leather AJ, Hagander L, Alkire BC, Alonso N, Ameh EA, et al. Global Surgery 2030: evidence and solutions for achieving health, welfare, and economic development. Lancet. 2015 Aug;386(9993):569–624. https://doi.org/10.1016/S0140-6736(15)60160-X PMID:25924834
2. World Health Organization, UNICEF, UNFPA, World Bank Group, United Nations Population Division. Trends in Maternal Mortality: 1990 to 2015. Geneva: World Health Organization; 2015.
3. The World Bank. Chad. Data. https://data.worldbank.org/country/chad
4. Grove AT, Jones DH. Chad. In Enciclopedia Británica. Enciclopedia Británica, inc. Disponible en: https://www.britannica.com/place/Chad/Finance-and-trade#ref54938
5. Chad. Médecins Sans Frontières Australia | Doctors Without Borders. (2018, December 14). https://msf.org.au/country-region/chad
6. Azétsop, J., Ochieng, M. The right to health, health systems development and public health policy challenges in Chad. Philos Ethics Humanit 2015 Med 10, 1. https://doi.org/10.1186/s13010-015-0023-z.
7. López R, Kattan E, Ghiringhelli JP, Gutiérrez R,, Reyes F, Enright A. Trabajando y enseñando en Chad Revista Chilena de Anestesia 48:3; 208-213. https://doi.org/10.25237/revchilanestv48n03.03.
8. Lilaonitkul M, Mishra S, Pritchard N, Andhoga J, Olang’ P, Kibet EB, et al. Mixed methods analysis of factors influencing change in clinical behaviours of non-physician anaesthetists in Kenya following obstetric anaesthesia training. Anaesthesia. 2020 Oct;75(10):1331–9. https://doi.org/10.1111/anae.15091 PMID:32436211
9. Silber JH, Kennedy SK, Even-Shoshan O, Chen W, Koziol LF, Showan AM, et al. Anesthesiologist direction and patient outcomes. Anesthesiology. 2000 Jul;93(1):152–63. https://doi.org/10.1097/00000542-200007000-00026 PMID:10861159
10. Kim S, Kim SY. Exploring factors associated with maternal health care utilization in Chad. J Glob Health Sci. 2019 Jun;1(1):e31. https://doi.org/10.35500/jghs.2019.1.e31.
11. Kurakazu M, Umehara N, Nagata C, Yamashita Y, Sato M, Sago H. Delivery mode and maternal and neonatal outcomes of combined spinal-epidural analgesia compared with no analgesia in spontaneous labor: A single-center observational study in Japan. J Obstet Gynaecol Res. 2020 Mar;46(3):425–33. https://doi.org/10.1111/jog.14194 PMID:31960539
12. Wu J, Ling K, Song WT, Yao SL. Perspective on the low labor analgesia rate and practical solutions for improvement in China. Chin Med J (Engl). 2020 Mar;133(5):606–8. https://doi.org/10.1097/CM9.0000000000000660 PMID:31996544
13. Ahinkorah BO. Factors associated with female genital mutilation among women of reproductive age and girls aged 0-14 in Chad: a mixed-effects multilevel analysis of the 2014-2015 Chad demographic and health survey data. BMC Public Health. 2021 Feb;21(1):286. https://doi.org/10.1186/s12889-021-10293-y PMID:33541311
14. Kattel P. Feto-maternal Outcomes of Emergency Caesarean Section following Residential Posting at Dhading District Hospital. JNMA J Nepal Med Assoc. 2018 Mar-Apr;56(210):587–92. https://doi.org/10.31729/jnma.3527 PMID:30376002
15. Rafiei M, Saei Ghare M, Akbari M, Kiani F, Sayehmiri F, Sayehmiri K, et al. Prevalence, causes, and complications of cesarean delivery in Iran: A systematic review and meta-analysis. Int J Reprod Biomed (Yazd). 2018 Apr;16(4):221–34. https://doi.org/10.29252/ijrm.16.4.221 PMID:29942930
16. Canelón SP, Boland MR. Not All C-sections Are the Same: Investigating Emergency vs. Elective C-section deliveries as an Adverse Pregnancy Outcome. Pac Symp Biocomput. 2021;26:67–78. PMID:33691005
17. Bhattacharya S, Ghosh S, Chattopadhya U, Saha D, Bisai S, Saha M. Rapid sequence spinal anesthesia versus general anesthesia: A prospective randomized study of anesthesia to delivery time in category-1 caesarean section. J Obstet Anaesth Crit Care [serial online] 2016 [cited 2021 Oct 4];6:75-80. Disponible en: https://www.joacc.com/text.asp?2016/6/2/75/191597
18. Hawkins JL, Koonin LM, Palmer SK, Gibbs CP. Anesthesia-related deaths during obstetric delivery in the United States, 1979-1990. Anesthesiology. 1997 Feb;86(2):277–84. https://doi.org/10.1097/00000542-199702000-00002 PMID:9054245
19. Chau-in, W., Hintong, T., Rodanant, O., Lekprasert, V., Punjasawadwong, Y., Charuluxananan, S., & Tanudsintum, S. (2010). Anesthesia-related complications of caesarean delivery in Thailand: 16,697 cases from the Thai Anaesthesia Incidents Study. Journal of the Medical Association of Thailand = Chotmaihet thangphaet, 93(11), 1274–1283.

 ORCID
ORCID