Juan Higuera Lucas 1 ,*, Aaron Blandino Ortíz 1
Recibido: 10-01-2022
Aceptado: 12-02-2022
©2022 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 51 Núm. 4 pp. 390-394|https://doi.org/10.25237/revchilanestv5110051611
PDF|ePub|RIS
Quantitative optical pupillometry in intensive care unit
Abstract
Neurological examination is still one of the most important semiological aspects in the daily assessment of the critically ill patient, especially in those with acute neurological injury. Within the neurological examination, the pupillary examination, including size, symmetry, and reactivity to light stimulus, is one of the most fundamental aspects and with the greatest weight when it comes to predict the neurological outcome[]. Conventional pupillary assessment is based on a qualitative, subjective, explorer- dependent method, with great inter-explorer variability and therefore, subject to errors during its performance and interpretation[]. In the modern era, the incorporation of new technologies in the field of critically ill patients has made us focus more on a personalized and more precise medicine, leaving behind the traditional examination practices to be replaced by diagnostic tools that facilitate work and overcome the human factor of the equation, thanks to the quantitative optical pupillometry (POC) by infrared.
Resumen
La exploración neurológica sigue siendo uno de los aspectos semiológicos más importantes en la evaluación rutinaria del enfermo crítico, sobre todo en pacientes con patología aguda neurológica. Dentro de la exploración neurológica, el examen pupilar, incluyendo el tamaño, simetría y la reactividad pupilar a la luz, es uno de los aspectos más fundamentales y con mayor peso a la hora de predecir trastornos neurológicos agudos, e incluso para predecir el pronóstico neurológico[]. La exploración pupilar convencional se basa en un método cualitativo, subjetivo, explorador dependiente, con gran variabilidad interexplorador y, por lo tanto, sujeto a errores durante su realización e interpretación[]. En la era moderna, la incorporación de nuevas tecnologías en el ámbito del paciente crítico, han hecho que nos enfoquemos más en una medicina personalizada y más precisa, dejando relegadas las prácticas de exploración tradicionales para ser sustituidas por herramientas diagnósticas que facilitan el trabajo y eliminan el factor humano de la ecuación, entre estas se encuentra la pupilometría óptica cuantitativa (POC) por infrarrojos.
-
Aspectos fisiológicos de la respuesta pupilar
Las pupilas están controladas por los sistemas parasimpáticos (constricción) y simpático (dilatación). El estímulo lumínico activa los fotorreceptores de la retina y las neuronas retinianas que envían señales a través del nervio óptico (II nervio craneal) y de ambos tractos ópticos a través del quiasma óptico.
Estas fibras hacen sinapsis en el área pretectal, situada en el cerebro medio. Los axones que salen del área pretectal viajan bilateralmente y hacen sinapsis en ambos núcleos de Edinger- Westphal. Las fibras parasimpáticas salen entonces de ambos núcleos de Edinger-Westphal a través de los nervios oculomo- tores (III nervio craneal) y hacen sinapsis en los ganglios ciliares. Las fibras parasimpáticas salen entonces de los ganglios ciliares para inervar los músculos constrictores de la pupila. Por lo tanto, una luz proyectada en un ojo provoca una respuesta directa en el ojo ipsilateral y una respuesta consensual en el contralateral[2]. El nervio oculomotor, cuyo núcleo se encuentra en el mesencéfalo, con fibras trascurriendo a lo largo del tronco encefálico, son afectadas por fenómenos compresivos. Dada que su función es somática (movimiento ocular) y visceral (contracción pupilar), su alteración es un signo de alarma en el paciente neurocrítico (Imagen 1).
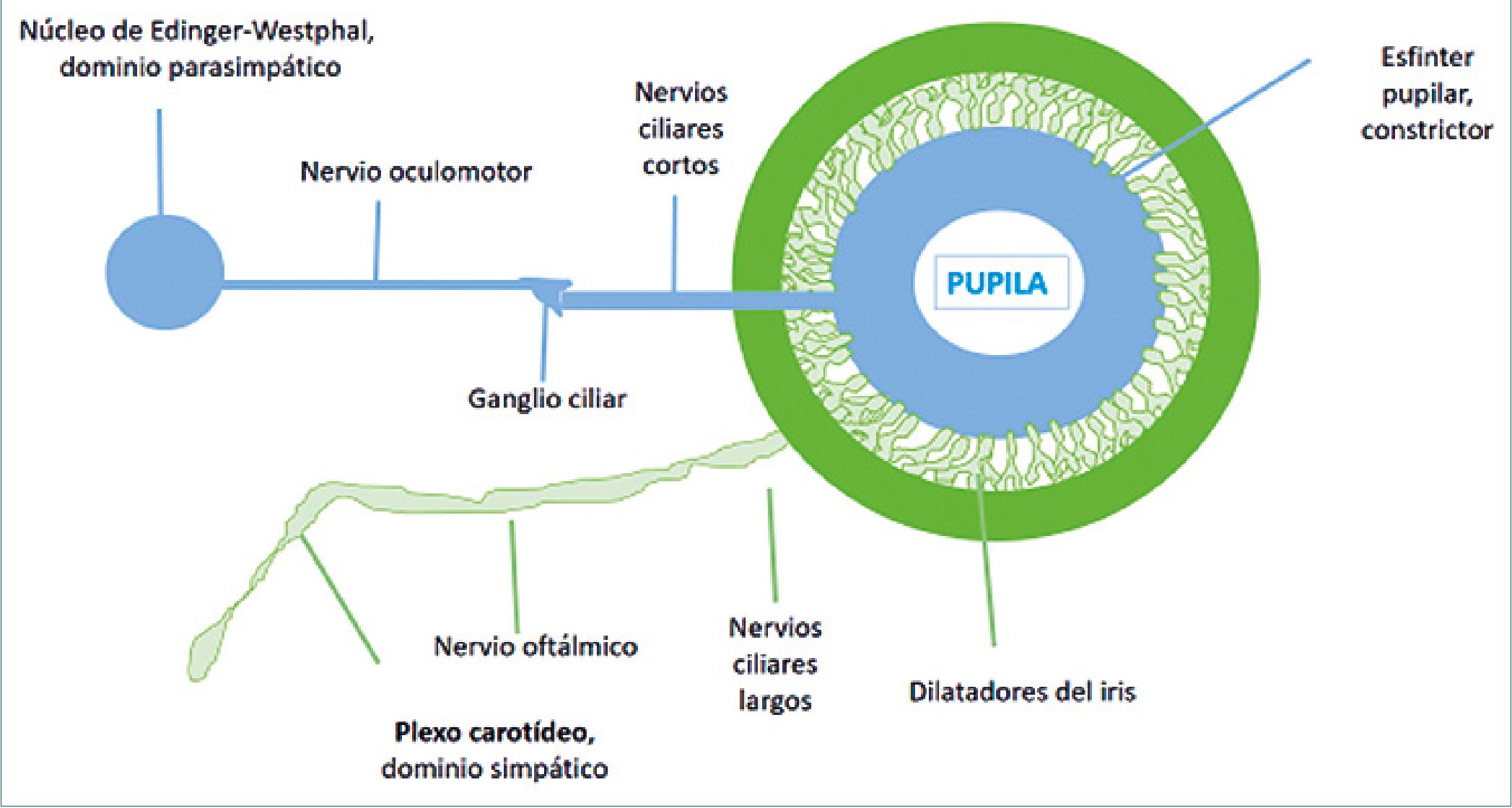
Imagen 1: Resumen de la inervación simpática y parasimpática pupilar. El nervio oculomotor, al presentar la función somática y visceral con núcleo en el tronco (Edinger-Westphal), facilita que la alteración del tronco, pueda ser identificada con el examen pupilar.
-
Aspectos técnicos de la pupilometría
La pupilometría es una tecnología emergente de particular interés porque la exploración pupilar se establece como un elemento fundamental de cualquier evaluación neurológica[3]. El pupilómetro es un dispositivo manual, portátil, fácil de usar, automático, con capacidad para realizar mediciones reproduci- bles, precisas y cuantitativas. Aunque existen variaciones en la fabricación de los pupilómetros disponibles en el mercado, el principio de funcionamiento es el mismo y la mayoría de los dispositivos evalúan parámetros similares. Entre los dispositivos recientemente incorporados en el mercado se encuentra el NPi®– 200 (Neuroptics, Laguna Hills, CA, USA), que es un dispositivo no invasivo, que utiliza una cámara de infrarrojos que integra un estímulo lumínico calibrado de intensidad (1.000 luces) y una duración (3,2 segundos) fija, permitiendo una medición rápida y precisa (hasta 0,05 mm) del tamaño pupilar y una serie de variables dinámicas pupilares (incluyendo el porcentaje de constricción pupilar, latencia, velocidad de constricción, y velocidad de dilatación). Basado en la integración de estas variables en un algoritmo patentado, el pupilómetro NPi®-200 calcula el índice neurológico pupilar (NPi/Neurologic pupil index), una escala indexada con valores entre 0-5 (con una precisión decimal de 0,1) que divide en respuesta normal con NPi: 3,0-4,9 y anormal con NPi: < 3,0.[4]. (Figuras 1 y 2).
-
Ventajas pupilometría frente a técnica convencional
En la actualidad, el examen pupilar, en la práctica clínica habitual, se realiza de forma visual. Es subjetiva y poco repro- ducible. Presenta gran variabilidad entre distintos observadores con una limitada precisión. En un estudio publicado por Olson et al., encontró que la fiabilidad inter observador en 2.329 análisis pupilares convencionales fue sólo moderada en cuanto a tamaño (K = 0,54), forma (K = 0,62) y reactividad (K = 0,4). Sólo tamaños pupilares extremos (mayores de 4 mm) se asociaron a mayor correlación[5]. Teniendo en cuenta la importancia de la detección precoz del daño cerebral secundario para reducir la potencial morbimortalidad, parece importante encontrar una herramienta que nos permita detectar con mayor fiabilidad y precisión. Las alteraciones pupilares de forma objetiva, cuantitativa y reproducible.

Figura 1. Valores normales de características pupilares.

Figura 2. Valores respuesta pupilar. Algoritmo Npi.
El pupilómetro automático, basándose en emisión de rayos infrarrojos, es capaz de cuantificar y medir el reflejo pupilar de forma más exacta que la técnica convencional, con mínima variabilidad intraobservador. Ha sido utilizado durante años en oftalmología[6],[7]. Su utilización en cuidados intensivos va en aumento dada su mayor disponibilidad, facilidad de manejo y fiabilidad en las mediciones. Los pupilómetros actuales, son aparatos no invasivos que permiten realizar una medición dinámica de variables pupilares e integrarlas en un algoritmo que da como resultado en índice pupilar neurológico (neurological pupil index NPi). Para conseguirlo, se utilizan varios parámetros incluyendo el tamaño, la latencia, velocidad de constricción y velocidad de dilatación[8]. El NPi (neurologic pupil index) no es influenciado por la sedación, a las dosis utilizadas en la práctica clínica habitual, ni por hipotermia leve[9].
-
Aplicaciones clínicas
-
Presión intracraneal (PIC), pronóstico neurológico
Se ha encontrado utilidad para predecir el pronóstico neu- rológico en pacientes neurocríticos[10]. Puede ser útil como monitorización de presión intracreaneal o valorar respuesta a terapia. El estudio de Ong et al.[11], en el que se analizaron 72 pacientes con medición de Npi, muestra cambios significativos en la pupilometría dos horas después de administrar terapia osmótica (Tabla 1).
En relación a la monitorización de la presión intracraneal, un artículo publicado por Fritz-Patrick Jahns en la revista critical care, encontraron una asociación entre la elevación de la presión intracraneal y disminución del NPi[12].
La elevación de la presión intracraneal puede alterar la función mesencefálica y causar anormalidades en el tamaño pupilar, simetría y reactividad a la luz pupilar. Chen et al., encontraron que los pacientes con alteraciones pupilares, presentaban valores medios de presión intracraneal mayores (30,5 vs 19,6 mmHg). Además, aquellos en los que se detectaron anormalidades en la medición, con valores de PIC normales en ese momento, se detectaba elevación de la presión intracraneal posteriormente[13].
n (número de pacientes); PCR (parada cardiorrespiratoria); qPLR (Reflejo pupilar cuatitativo); Npi (Índice neurológico pupilar); PIC (Presión intra craneal); ECPR (Reanimación cardiopulmonar extracorpórea); PCR (parada cardiorrespiratoria.
| Tabla 1. | ||||||
| Autor | n | Población | Tipo de estudio | Variables | Especificidad | Sensibilidad |
| Pronóstico neurológico post parada cardiorrespiratoria | ||||||
| Heimburger et al.[18] | 82 | Pos-PCR | Prospectivo | qPLR < 1 1% a las 48 h Pronóstico a los 3 meses | 83 | 70 |
| Solari et al.[19] | 103 | Pos-PCR | Prospectivo | qPLR > 13% a las 48 h Mortalidad al año | 100 | 61 |
| Oddo et al.[16] | 456 | Pos-PCR | Prospectivo | Npi < 2 24-72 h
Pronóstico a los 3 meses |
100 | 32 |
| Monitorización de la presión intracraneal | ||||||
| Taylor et al.[20] | 13 | Trauma craneo encefálico | Prospectivo | Disminución media de velocidad de consticción de 0,81 mm/s con PIC > 20 mmHg | ||
| Taylor et al.[20] | 9 | Trauma craneo encefálico | Prospectivo | Asimetría pupilar de más de 0,5 mm con PIC > 30 mmHg | ||
| Chen et al.[13] | 134 | Neurocriticos con medición de PIC | Prospectivo | Npi < 3 PIC media 19,6 mmHg
Npi 3-5 PIC media 30,5 mmHg |
||
| Pronóstico en pacientes con ECMO V-A | ||||||
| Miroz et al.[17] | 100 | ECMO V-A por shock cardiogénico y PCR refractaria | Prospectivo | NPi < 3 pronóstico neurológico desfavorable a los 90 días | 100 | 60 |
| Menozzi et al.[21] | 66 | ECMO V-A por PCR refractaria o shock cardiogénico refractario post PCR | Prospectivo | NPi < 2 al ingreso y pronóstico neurológico a los 3 meses | 91 (ECPR)
100 (shock) |
30 (ECPR)
35 (shock) |
Se ha encontrado relación entre las alteraciones pupilares y la predicción del pronóstico neurológico. Tanto si estos cambios se mantienen como si surgen de nuevo. En un trabajo de Volpi et al., se observó que los cambios pupilares se asociaban a peor evolución simplemente por producirse como nuevo evento. A diferencia de la hipotensión, que solo empeoraba el pronóstico si era mantenida en el tiempo[14]. Por estas razones, es importante detectar con fiabilidad y rapidez las alteraciones pupilares dado que estas se comportan como una ventana a lo que sucede en el interior del cerebro.
-
Parada cardio respiratoria (PCR), pronóstico neurológico
Se ha encontrado utilidad de la pupilometría en pacientes post parada cardiorrespiratoria (PCR) para predecir el pronóstico neurológico. Riker et al., analizaron la evaluación neurológica con pupilometría en pacientes post PCR[15]. Los pacientes con valores NPi < 3 en las primeras 6 horas, presentaron con mayor frecuencia mal pronóstico neurológico (86%) en comparación con aquellos que presentaron NPi > 3 (52%). Los pacientes con valores NPi de 0 mantenido, presentaban mal pronóstico en el 100% de los casos.
Oddo et al, analizaron 456 pacientes post-PCR parada car- dio respiratoria. Ciento ochenta y siete pacientes presentaron buen pronóstico valorado con CPC de 1 o 2[16]. Cuando analizaron la sensibilidad y especificidad de la técnica para valorar el pronóstico desfavorable (CPC 3-4), encontraron que valores de NPi menores o iguales a < 2 presentaban una especificidad del 100% y sensibilidad del 17% en el día 3. La ausencia bilateral de potenciales N20 presentaba unos valores de especificidad del 100% y sensibilidad del 48%. La combinación de ambas técnicas (pupilometría y potenciales N20) presentó unos valores superiores: especificidad del 100% con sensibilidad del 58%.
En el análisis realizado por Miroz et al, en pacientes sometidos a ECMO V-A por shock cardiogénico (51) y parada cardiaca refractaria (49), objetivaron que los supervivientes presentaban valores más altos de NPi. Valores de NPi menores de 3 en cualquier momento entre las 24 a 72 h, fue 100% específico para mortalidad a los 90 días con 0 falsos positivos[17].
-
Conclusión
La pupilometría óptica cuantitativa, es una herramienta objetiva y fiable que permite realizar una monitorización neuroló- gica de forma más precisa que la técnica convencional. Es lógico que un aparato más preciso, con menor variabilidad entre observadores y mayor capacidad de detección de alteraciones, presente mayor capacidad diagnóstica. Esta capacidad diagnóstica, se asocia a que las alteraciones detectadas se asocien a peor pronóstico en pacientes neurocríticos o aquellos en cuya patología se requiera exploración neurológica continua como en el síndrome pos PCR.
No existen conflictos de intereses
Los autores no han recibido financiación para la realización del artículo.
Referencias
1. Sharshar t, citerio g, andrews PJ, chieregato a, latroni- co N, Menon DK, et al. Neurological examination of critically ill patients: a pragmatic approach. report of an esicM expert panel. intensive care Med 2014;40:484–95.
2. Couret D, Boumaza D, grisotto c, triglia t, Pellegrini l, ocquidant P, et al. reliability of standard pupillometry practice in neurocritical care: an observational, double-blinded study. crit care 2016;20:99.
3. Bower MM, Sweidan AJ, Xu JC, Stern-Neze S, Yu W, Groysman LI. Quantitative Pupillometry in the Intensive Care Unit. J Intensive Care Med. 2021 Apr;36(4):383–91. https://doi.org/10.1177/0885066619881124 PMID:31601157
4. Morelli P, Oddo M, Ben-Hamouda N. Role of automated pupillometry in critically ill patients. Minerva Anestesiol. 2019 Sep;85(9):995–1002. https://doi.org/10.23736/S0375-9393.19.13437-2 PMID:30938123
5. Olson DM, Stutzman S, Saju C, Wilson M, Zhao W, Aiyagari V. Interrater Reliability of Pupillary Assessments. Neurocrit Care. 2016 Apr;24(2):251–7. https://doi.org/10.1007/s12028-015-0182-1 PMID:26381281
6. Hall CA, Chilcott RP. Eyeing up the Future of the Pupillary Light Reflex in Neurodiagnostics. Diagnostics (Basel). 2018 Mar;8(1):19. https://doi.org/10.3390/diagnostics8010019 PMID:29534018
7. Ellis CJ. The pupillary light reflex in normal subjects. Br J Ophthalmol. 1981 Nov;65(11):754–9. https://doi.org/10.1136/bjo.65.11.754 PMID:7326222
8. Martínez-Ricarte F, Castro A, Poca MA, Sahuquillo J, Expósito L, Arribas M, et al.; Martinez-Ricarte. Pupilometría por infrarrojos. Descripción y fundamentos de la técnica y su aplicación en la monitorización no invasiva del paciente neurocrítico. Neurologia. 2013;28(1):41–51. https://doi.org/10.1016/j.nrl.2010.07.028.
9. Shoyombo I, Aiyagari V, Stutzman SE, Atem F, Hill M, Figueroa SA, et al. Understanding the relationship between the neurologic pupil index and constriction velocity values. Sci Rep. 2018 May;8(1):6992. https://doi.org/10.1038/s41598-018-25477-7 PMID:29725074
10. Aoun SG, Stutzman SE, Vo PN, El Ahmadieh TY, Osman M, Neeley O, et al. Detection of delayed cerebral ischemia using objective pupillometry in patients with aneurysmal subarachnoid hemorrhage. J Neurosurg. 2019 Jan;132(1):27–32. https://doi.org/10.3171/2018.9.JNS181928 PMID:30641848
11. Ong C, Hutch M, Barra M, Kim A, Zafar S, Smirnakis S. Effects of osmotic therapy on pupil reactivity: quantification using pupillometry in critically ill neurologic patients. Neurocrit Care. 2019 Apr;30(2):307–15. https://doi.org/10.1007/s12028-018-0620-y PMID:30298336
12. Jahns FP, Miroz JP, Messerer M, Daniel RT, Taccone FS, Eckert P, et al. Quantitative pupillometry for the monitoring of intracranial hypertension in patients with severe traumatic brain injury. Crit Care. 2019 May;23(1):155. https://doi.org/10.1186/s13054-019-2436-3 PMID:31046817
13. Chen JW, Gombart ZJ, Rogers S, Gardiner SK, Cecil S, Bullock RM. Pupillary reactivity as an early indicator of increased intracranial pressure: the introduction of the Neurological Pupil index. Surg Neurol Int. 2011;2(1):82. https://doi.org/10.4103/2152-7806.82248 PMID:21748035
14. Volpi PC, Robba C, Rota M, Vargiolu A, Citerio G. Trajectories of early secondary insults correlate to outcomes of traumatic brain injury: results from a large, single centre, observational study. BMC Emerg Med. 2018 Dec;18(1):52. https://doi.org/10.1186/s12873-018-0197-y PMID:30518336
15. Riker RR, Sawyer ME, Fischman VG, May T, Lord C, Eldridge A, et al. Neurological Pupil Index and Pupillary Light Reflex by Pupillometry Predict Outcome Early After Cardiac Arrest. Neurocrit Care. 2020 Feb;32(1):152–61. https://doi.org/10.1007/s12028-019-00717-4 PMID:31069659
16. Oddo M, Sandroni C, Citerio G, Miroz JP, Horn J, Rundgren M, et al. Quantitative versus standard pupillary light reflex for early prognostication in comatose cardiac arrest patients: an international prospective multicenter double-blinded study. Intensive Care Med. 2018 Dec;44(12):2102–11. https://doi.org/10.1007/s00134-018-5448-6 PMID:30478620
17. Miroz JP, Ben-Hamouda N, Bernini A, Romagnosi F, Bongiovanni F, Roumy A, et al. Neurological Pupil index for Early Prognostication After Venoarterial Extracorporeal Membrane Oxygenation. Chest. 2020 May;157(5):1167–74. https://doi.org/10.1016/j.chest.2019.11.037 PMID:31870911
18. Heimburger D, Durand M, gaide-chevronnay l, Dessertaine g, Moury PH, Bouzat P, et al. Quantitative pupil- lometry and transcranial Doppler measurements in patients treated with hypothermia after cardiac arrest. resuscitation 2016;103:88–93.
19. Solari D, rossetti ao, carteron l, Miroz JP, Novy J, eckert P, et al. early prediction of coma recovery after cardiac arrest with blinded pupillometry. ann Neurol 2017;81:804–10.
20. Taylor WR, Chen JW, Meltzer H, Gennarelli TA, Kelbch C, Knowlton S, et al. Quantitative pupillometry, a new technology: normative data and preliminary observations in patients with acute head injury. Technical note. J Neurosurg. 2003 Jan;98(1):205–13. https://doi.org/10.3171/jns.2003.98.1.0205 PMID:12546375
21. Menozzi M, Oddo M, Peluso L, Dessartaine G, Sandroni C, Citerio G, et al. Early Neurological Pupil Index Assessment to Predict Outcome in Cardiac Arrest Patients Undergoing Extracorporeal Membrane Oxygenation. ASAIO J. 2021 Sep;Publish Ahead of Print: https://doi.org/10.1097/MAT.0000000000001569; Epub ahead of print. PMID:34494986

 ORCID
ORCID