José I. Ramírez1, Shirley Revollo4,*, Jorge Farías1, Renato García1, Yorschua Jalil PhD.2,3
Recibido: 21-09-2022
Aceptado: 20-12-2022
©2023 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 52 Núm. 4 pp. 399-404|https://doi.org/10.25237/revchilanestv52n04-12
PDF|ePub|RIS
Demographic and clinical changes of patients hospitalized for severe illnesses of COVID-19 between the first and second wave: experience of a reconverted ICU
Abstract
COVID-19 is an respiratory virus with a broad spectrum of infection that ranges from being asymptomatic to causing respiratory failure and death. In our country, two massive outbreaks of infections were registered, having to reorganize units in order to respond to the high hospital demand, which seems relevant to us to be able to observe and compare the demographic and clinical characteristics of the patients admitted to our unit in these waves. It is a retrospective observational study. That analyzed demographic and clinical data from two different periods of the pandemic outbreak. Results: A total of 36 patients (17 and 19 respectively) were included in the study, during the second outbreak they were significantly younger than the first (50 ± 12 60 ± 10 years; p = 0.015), it was also seen a decrease in MV days (9 ± 6 19 ± 9 days, respectively; p = 0.003) and in hospital stay (19 ± 9 38 ± 20 days, respectively; p = 0.007). The patients admitted to a converted ICU during the pandemic, in the period corresponding to the second outbreak, were younger subjects, who required fewer days of IMV and shorter hospital stay. This may reflect better management by the health team. However, no differences were observed in mortality between the two groups.
Resumen
El COVID-19 es un virus respiratorio con un espectro amplio de infección que va desde presentarse de manera asintomática hasta provocar falla respiratoria y muerte. En nuestro país se han registrado dos grandes olas de contagios teniendo que reconvertir unidades con el fin de responder a la alta demanda hospitalaria, por lo que nos parece relevante poder observar y comparar las características demográficas y clínicas de los pacientes ingresados a una unidad reconvertida en este período. Es un estudio observacional retrospectivo, en el cual se analizaron datos demográficos y clínicos de dos olas diferentes. Se incluyeron en el estudio un total de 36 pacientes (17 y 19 respectivamente), durante la segunda ola fueron significativamente más jóvenes que los de la primera (50 ± 12 60± 10 años; p = 0,015), también se vio una disminución en los días de VM (9 ± 6 19 ± 9 días respectivamente; p = 0,003) y en la estancia hospitalaria (19 ± 9 38 ± 20 días respectivamente; p = 0,007). Los pacientes ingresados a una UCI reconvertida durante la pandemia, en el período correspondiente a la segunda ola eran sujetos más jóvenes, los cuales requirieron menos días de VMI y menor estancia hospitalaria. Lo que puede reflejar un mejor manejo por parte del equipo de salud, sin embargo, no se observaron diferencias respecto a la mortalidad entre ambos grupos.
En diciembre de 2019, un virus respiratorio de etiología desconocida fue reportado en Wuhan, provincia de Hubei, China[1],[2]. Dicho virus fue identificado como Coronavirus 2019 (COVID-19) virus RNA, perteneciente a la familia orthornavirae. Cuando este patogeno causa un síndrome respiratorio agudo severo, se conoce como SARS-CoV-2[1],[3]. El espectro clínico de la infección por COVID-19 parece ser amplio y abarca desde una infección asintomática, enfermedad en el tracto respiratorio superior leve y una neumonía viral severa con falla respiratoria e incluso la muerte, principalmente en adultos mayores y personas con enfermedades preexistentes[4],[5]. Algunas manifestaciones clínicas en los pacientes que evolucionan de manera crítica por COVID-19 incluyen neumonía, síndrome de distrés respiratorio agudo (SDRA), trombosis venosa, tromboembolismo pulmonar, fibrosis pulmonar, shock séptico, respuesta inflamatoria sistémica, daño renal, daño cardiovascular, daño vasos sanguíneos y falla orgánica múltiple[1],[6].
Dado los alarmantes niveles de propagación y gravedad, la Organización Mundial de la Salud (OMS), el 11 de marzo de 2020 declaró el SARS-CoV-2 como una pandemia, actualmente a nivel mundial los casos confirmados de COVID-19 llegan a más de 600.000.000 de personas y 6.000.000 de muertes[7]. El primer caso confirmado en Chile de COVID-19 se registró el 3 de marzo de 2020 y en nuestro país ya se informan más de 4.000.000 personas contagiadas y 60.000 fallecidos. En cuanto al número de hospitalizados en unidades de cuidados intensivos (UCI) ha alcanzado un máximo diario de más de 4.000 camas y respecto al uso de ventilación mecánica invasiva (VMI) a más de 2.500 pacientes[8]. En nuestro país y en todo el mundo se han presentado períodos de alza exponencial en relación a casos confirmados, los que se han denominado olas. En Chile, al comienzo se presentaron dos olas de casos confirmados, la primera se dio entre los meses de abril y julio de 2020, la segunda entre marzo y abril de 2021. Durante el curso de la pandemia y en particular durante estos períodos, la demanda de camas críticas ha ido en aumento y para dar respuesta a los requerimientos sanitarios de la población contagiada ha sido necesario reconvertir unidades y entrenar a mayor personal con el propósito de satisfacer dicha demanda.
Por este motivo, parece ser razonable que la experiencia obtenida por el personal de salud durante la primera ola, así como la evidencia de los distintos tratamientos utilizados durante esta, la aparición de las vacunas y la mayor interiorización de las medidas de autocuidado, entre otras variables, podrían generar un impacto en el resultado clínico y características demográficas de los pacientes COVID-19 en estado crítico durante la segunda ola. Sin embargo, los estudios que describen y comparan las características demográficas y desenlaces clínicos de los pacientes con COVID-19 que requirieron VMI entre la segunda y la primera ola son limitados, y más aún en unidades reconvertidas que sin duda contribuyeron de manera importante al aumento de camas críticas en nuestro país; por lo mismo, nos parece de suma importancia estudiar las diferencias demográficas entre las dos olas de contagios y las diferencias que se observaron en el desenlace clínico de los pacientes COVID-19 que requirieron VMI y que fueron hospitalizados en una UCI reconvertida durante la segunda ola en comparación con la primera.
-
Diseño de estudio y recolección de datos
Se trata de un estudio observacional retrospectivo, se analizaron pacientes con el diagnóstico de infección por COVID-19 ingresados a la UCO del Hospital Dr. Sótero del Río, la cual fue reconvertida para responder a la alta demanda de camas críticas en nuestro país. La extracción de datos se realizó mediante el sistema de registro clínico electrónico de nuestro hospital denominado “PULSO” y los Datos de atención de urgencia (DAU). Para la realización de este estudio se necesitó la aprobación del Comité de Ética en investigación del Servicio Metropolitano Suroriente (Santiago, Chile).
Se analizaron datos de pacientes de dos olas diferentes, para esta comparación se determinó un lapso de tiempo de 30 días. Para decidir este período, se tomó en cuenta el día con el mayor número de contagios a nivel nacional en cada ola y se registraron los datos 15 días antes y 15 días después de este valor máximo de contagios. Por lo que, finalmente se definió un lapso de tiempo correspondiente a la primera ola, desde el 30 de mayo hasta el 29 de junio de 2020 y de la segunda ola, desde el 25 de marzo hasta el 24 de abril de 2021.
El criterio de inclusión fue todos los pacientes ingresados a nuestra unidad con caso confirmado de COVID-19 mediante reacción de polimerasa en cadena (PCR), con insuficiencia respiratoria y requerimiento de VMI. Como criterios de exclusión fueron pacientes con datos incompletos en la base de datos del hospital y el traslado a otras unidades aún con requerimiento de VMI. Del total de pacientes que fueron incluidos en el registro, 5 debieron excluirse del análisis final dado información incompleta respecto a severidad al ingreso (4 de estos) y traslado con uso VMI (1 de los pacientes). Conformándose los grupos de primera y segunda ola de 17 y 19 pacientes respectivamente.
-
Análisis estadístico
Para la descripción de la muestra se utilizaron estadígrafos de tendencia central en base a comportamiento de los datos, si eran paramétricos o no, determinado con la aplicación del test de Shapiro Wilk, aquellos paramétricos (como fue la mayoría) fueron descritos a través de media y desviación estándar y para variables nominales (comorbilidades, sexo, edad, etc.) se utilizaron proporciones y porcentajes. Chi cuadrado fue usado para identificar diferencias entre estas últimas, y el t-Test (o t de student) fue usado para identificar diferencias entre variables cuantitativas de comportamiento normal, ajustando el test específico de acuerdo con la varianza. Para aquellas variables de comportamiento no paramétrico se aplicó el test U de Mann- Whitney para muestras independientes. Finalmente, para establecer asociaciones entre variables de interés de tipo nominales o categóricas se usó el índice de correlación de Spearman, mientras que para aquellas continuas de comportamiento normal se usó el índice de correlación de Pearson.
-
Resultados
El número total de pacientes admitidos en este estudio entre la primera y segunda ola fueron 36 (17 y 19 pacientes respectivamente). Los pacientes ingresados durante la segunda ola fueron significativamente más jóvenes que los de la primera (50 ± 12 vs 60 ± 10 años; p = 0,015). La distribución de edad de los pacientes ingresados a la UCO por COVID-19 en la primera y segunda ola se muestran en el Figura 1. Además, los pacientes que ingresaron durante la primera ola fueron de mayor gravedad según escala APACHE ll al compararlos con la segunda ola (11 ± 5 vs 6 ± 4 puntos; p = 0,007). No existió diferencia significativa en cuanto a las comorbilidades al comparar ambas olas, sin embargo, se observó un aumento significativo en el uso de MRA (maniobras de reclutamiento alveolar) en la segunda ola en relación a la primera (84% vs 29%; p = 0,009).
En relación a los resultados clínicos de los pacientes entre la segunda y primera ola, se observó una disminución en los días de VM (9 ± 6 vs 19 ± 9 días respectivamente; p = 0,003) y en la estancia hospitalaria (19 ± 9 vs 38 ± 20 días respectivamente; p = 0,007). Los otros datos de los pacientes ingresados en ambas olas tanto demográficos, comorbilidades y clínicos se muestran en la Tabla 1.
Al analizar en cuanto a subgrupos de gravedad según APACHE ll, al comparar los pacientes de gravedad moderada entre la primera y segunda ola, también se observó una disminución significativa en cuanto a los días de VM (20 ± 14 vs 9 ± 6 días respectivamente; p = 0,03) y estancia hospitalaria (45 ± 26 versus 18 ± 9 días respectivamente; p = 0,004). Sin embargo, al comparar al subgrupo de pacientes con gravedad severa no se encontraron diferencias significativas tanto en días de VM ni en estancia hospitalaria.
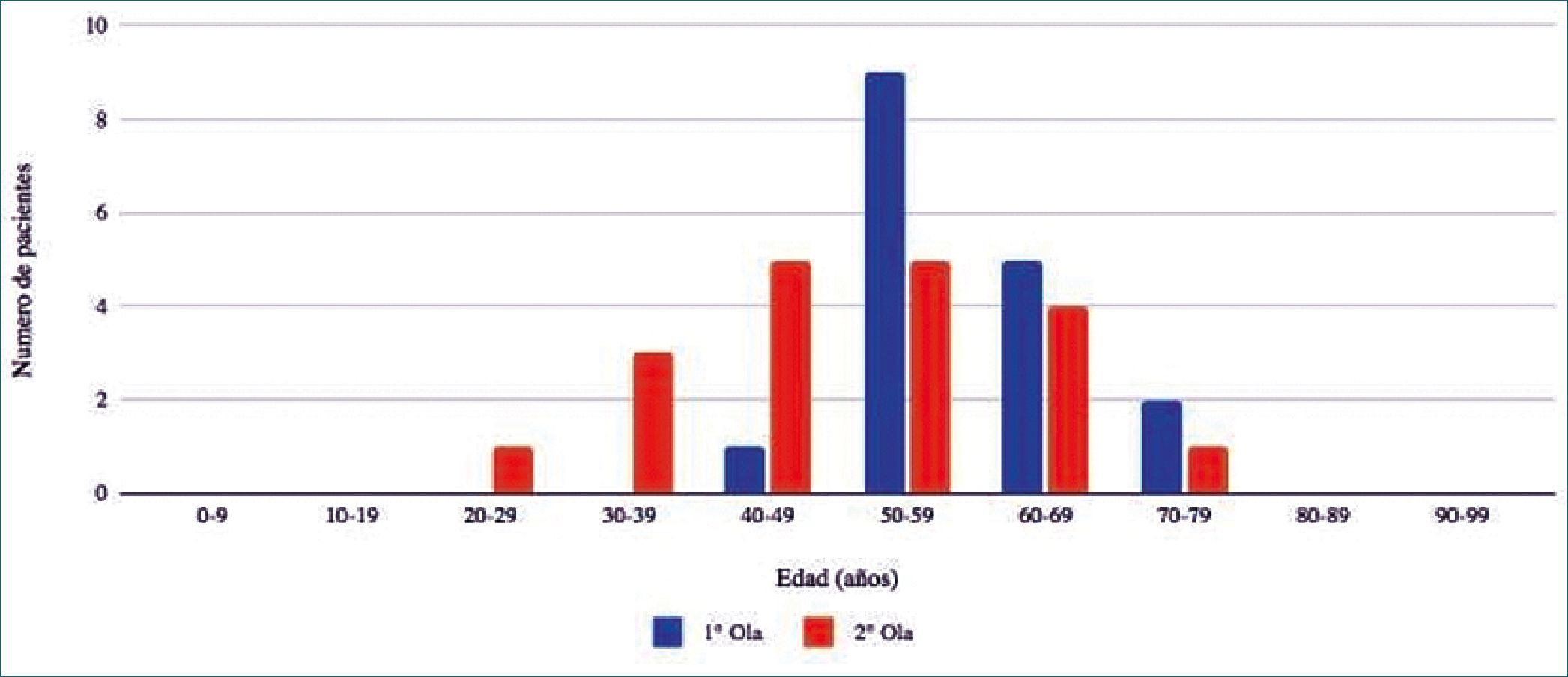
Figura 1. Distribución de intervalo de edad de los pacientes ingresados a la UCI coronaria por COVID-19 entre la primera y segunda ola.
-
Discusión
Debido al contexto sanitario y al plan de respuesta para la asignación de camas UCI, la cobertura de camas críticas se vio aumentada de 24 camas a más de 100 en todo el Hospital Dr. Sótero del Río. En específico en la unidad coronaria (UCO) de 6 camas críticas se aumentó a 16, dejando de recibir pacientes cardio críticos y cardio quirúrgicos durante este período, desde mayo del año 2020 hasta marzo de 2021. Debido a lo anteriormente mencionado, paso a ser una unidad específicamente crítica de COVID-19, por lo que la cobertura de personal capacitado para el manejo de estos pacientes tuvo que aumentar en todos los estamentos tanto médico, enfermería, kinesiología, técnicos de enfermería, auxiliares, entre otros; durante las 24 horas al día los 7 días de la semana.
Durante la primera oleada por COVID-19 se pudo comprender, de mejor manera, la evolución y forma de presentación de este virus, dentro de esta tenemos un amplio abanico de manifestación clínica, partiendo desde pacientes asintomáticos hasta pacientes que evolucionan en SDRA graves con fallas respiratorias catastróficas con necesidad de ventilación mecánica, bloqueo neuromuscular, manejo en posición decúbito prono, maniobra de reclutamiento alveolar, circulación extracorpórea y en algunos casos ventilación mecánica prolongada[1],[9].
Durante la pandemia diferentes estudios han ido esclareciendo y modificando algunas de las conductas terapéuticas en pacientes con infección por COVID-19; en este sentido parece probada la ineficacia de antivirales, así como también de la hidroxicloroquina[9]-[11]. Además, parece haber un impacto positivo en cuanto a mortalidad en estos pacientes al utilizar corticoides[12], a todo lo anterior se agrega la aparición de las distintas vacunas para COVID-19, las cuales pueden tener efectos positivos en la prevención de infecciones sintomáticas, asintomáticas, hospitalizaciones, enfermedad grave y muerte, pudiendo explicar los cambios en cuanto a las características demográficas y desenlace clínico de nuestros pacientes durante la segunda ola[13],[14].
Tabla 1. Características demográficas y clínicas de los pacientes admitidos en la UCI coronaria por COVID-19 durante la primera y segunda ola
| Características | Primera Ola
n = 17 |
Segunda Ola
n =19 |
p-value |
| Demografía general | |||
| Edad, años (Media, DE) | 60 ± 10 | 50 ± 12 | < 0,05 |
| Género, masculino (n, %) | 13 (76) | 10 (53) | 0,137 |
| Vacunados (n, %) | – | 3 (16) | – |
| APACHE II de ingreso (Media, DE) | 11 ± 5 | 6 ± 4 | < 0,05 |
| Comuna de ingreso (n, %) | |||
| Puente alto | 13 (76) | 18 (95) | – |
| La Florida | 1 (6) | 0 | – |
| Pirque | 2 (12) | 0 | – |
| San José de Maipo | 1 (6) | 0 | – |
| Viña del Mar | 0 | 1 (5) | – |
| Comorbilidades (n, %) | |||
| Hipertensión | 8 (47%) | 5 (26%) | 0,195 |
| Obesidad | 6 (35%) | 5 (26%) | 0,559 |
| Diabetes | 6 (35%) | 5 (26%) | 0,559 |
| Dislipidemia | 3 (18%) | 3 (16%) | 0,881 |
| Cardiopatía coronaria | 4 (24%) | 2 (11%) | 0,296 |
| EPOC | 3 (18%) | 2 (11%) | 0,537 |
| Asma | 2 (12%) | 2 (11%) | 0,906 |
| Tabaquismo | 6 (35%) | 2 (11%) | 0,074 |
| Otros | 6 (35%) | 6 (32%) | 0,813 |
| Manejo UCI (n, %) | |||
| Posición prono | 11 (65%) | 11 (58%) | 0,675 |
| MRA | 5 (29%) | 16 (84%) | < 0,05 |
| VNI post extubación | 9 (53%) | 8 (42%) | 0,515 |
| CNAF post extubación | 2 (12%) | 5 (26%) | 0,270 |
| BNM | 11 (65%) | 16 (84%) | 0,177 |
| Traqueotomía | 4 (24%) | 2 (11%) | 0,296 |
| DVA | 10 (59%) | 11 (58%) | 0,955 |
| Variables de Estadía (Media, DE) | |||
| Estancia hospitalaria | 38 ± 20 | 19 ± 9 | < 0,05 |
| Estancia UCO | 17 ± 12 | 12 ± 6 | 0,171 |
| Días pre-intubación | 3 ± 3 | 1 ± 1 | 0,146 |
| Días VMI | 19 ± 9 | 9 ± 6 | < 0,05 |
| Egreso (vivo) | 14 (82) | 15 (79) | 0,79 |
| Fallecido | 3 (18) | 4 (21) | 0,123 |
| Hospitalización domiciliaria | 6 (35) | 8 (42) | 0,265 |
| EPOC: Enfermedad pulmonar obstructiva crónica; UCI: Unidad de cuidado intensivo; MRA: maniobra de reclutamiento alveolar; VNI: Ventilación no invasiva; CNAF: cánula nasal de alto flujo; BNM: Bloqueo neuromuscular; DVA: Droga vasoactiva; UCO: Unidad coronaria; VMI: Ventilación mecánica invasiva. | |||
Respecto a los datos demográficos, se observó que durante la segunda ola se ingresaron pacientes más jóvenes lo que también coincide en trabajos previos en otros países[15],[16], esto se puede explicar por el inicio del plan de vacunación en nuestro país durante la segunda ola, el cual comenzó en la población de adultos mayores y en personas con factores de riesgo que se asocian en el desarrollo de complicaciones más graves de la enfermedad, pudiendo haber tenido como resultado la disminución de ingresos a UCI de pacientes de mayor edad durante la segunda ola. Como muestra la evidencia uno de los principales impactos de la vacunación es la disminución en el ingreso a UCI de la población infectada. En relación a lo anterior, además de ser pacientes más añosos durante la primera ola, estos tenían una mayor gravedad en relación a los de la segunda ola, sin embargo, esto no se traduce en una mayor mortalidad. Esta mayor gravedad en los pacientes ingresados durante la primera ola se puede explicar en la mayor edad de estos; a pesar de que se observa una tendencia a una menor presencia de comorbilidades en los pacientes de la segunda ola, la diferencia de estas no es estadísticamente significativas entre ambos grupos, pudiendo explicarse por el pequeño número de pacientes del estudio. Cabe destacar que del total de pacientes ingresados en la segunda ola, solo 15,7% tenían es esquema de vacunación completo, es importante mencionar que al inicio del período registrado como segunda ola la población que estaba vacunada con la segunda dosis y con 14 días post esta, eran los adultos mayores de más de 73 años según el calendario de vacunación COVID-19 del Ministerio de Salud (MINSAL). Respecto al sexo de los pacientes no se encuentran diferencias entre ambas olas lo que es similar a estudios previos publicados en otros países[15]-[17].
Respecto a los días de VM y estancia hospitalaria se observó una disminución significativa en la segunda ola en comparación con la primera, esto se puede explicar en que los pacientes ingresados durante la segunda ola eran pacientes más jóvenes y de menor gravedad lo que pudo haber impactado positivamente en su evolución, sin embargo, a pesar de esto no hubo diferencia sustancial en mortalidad entre ambos grupos. Al realizar un análisis más específico se logró separar subgrupos de pacientes según gravedad y se observó que en el grupo de pacientes de gravedad moderada existían diferencias significativas en los días de VM y estancia hospitalaria al comparar la segunda con la primera ola. Esto puede reflejar un mejor manejo multidisciplinario por parte del equipo de salud, ya que frente a una gravedad similar los pacientes de la segunda ola tuvieron menos días en VM y estancia hospitalaria, ya sea por un aprendizaje de parte del equipo tanto en el manejo farmacológico como ventilatorio de estos pacientes. Sin embargo, en el subgrupo de gravedad severa no se observaron diferencias significativas en estas variables. Al comparar con estudios internacionales la evidencia respecto al impacto en los días de VM entre ambas olas no es concluyente ya que existen estudios como el de A. González-Castro, el cual muestra una disminución en estas variables en la segunda ola[9], como también otros estudios como el de Damien Contou el cual no muestra diferencia entre ambas olas[18].
-
Conclusión
El resultado del presente estudio muestra que los pacientes ingresados a una UCI reconvertida durante la pandemia, en el período correspondiente a la segunda ola eran sujetos más jóvenes, los cuales requirieron menos días de VM y menor estancia hospitalaria. Lo que puede reflejar un mejor manejo por parte del equipo tanto farmacológico como ventilatorio. Cabe destacar que los pacientes ingresados durante la primera ola además de tener mayor edad, tenían índices de gravedad mayores medidos por apache II al compararlos con los ingresados durante la segunda ola, sin embargo, no se observaron diferencias en la mortalidad entre ambos grupos.
Conflictos de intereses: El estudio no tuvo financiamiento y los autores no declaran ningún conflicto de intereses.
Referencias
1. Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020 Feb;395(10223):497–506. https://doi.org/10.1016/S0140-6736(20)30183-5 PMID:31986264
2. Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, et al.; China Medical Treatment Expert Group for Covid-19. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 2020 Apr;382(18):1708–20. https://doi.org/10.1056/NEJMoa2002032 PMID:32109013
3. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al.; China Novel Coronavirus Investigating and Research Team. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N Engl J Med. 2020 Feb;382(8):727–33. https://doi.org/10.1056/NEJMoa2001017 PMID:31978945
4. Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar;395(10229):1054–62. https://doi.org/10.1016/S0140-6736(20)30566-3 PMID:32171076
5. Wu Z, McGoogan JM. Characteristics of and Important Lessons from the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72314 Cases from the Chinese Center for Disease Control and Prevention. Vol. 323, JAMA – Journal of the American Medical Association. American Medical Association; 2020. p. 1239–42.
6. Tang N, Bai H, Chen X, Gong J, Li D, Sun Z. Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy. J Thromb Haemost. 2020 May;18(5):1094–9. https://doi.org/10.1111/jth.14817 PMID:32220112
7. World Health Organization. Coronavirus disease (COVID-19) [Internet]. https://www.who.int/
8. Reporte Diario Coronavirus Ministerio de Salud. Cifras Oficiales COVID-19 en Chile. [Internet]. https://www.gob.cl/coronavirus/cifrasoficiales
9. González-Castro A, Cuenca Fito E, Fernandez A, Escudero Acha P, Rodríguez Borregán JC, Peñasco Y. First and second wave of coronavirus-19 disease: A comparative study in patients hospitalized in an ICU of a third-level university hospital. Med Intensiva (Engl Ed). 2022 Mar;46(3):166–8. https://doi.org/10.1016/j.medine.2021.12.008 PMID:35012891
10. Cao B, Wang Y, Wen D, Liu W, Wang J, Fan G, et al. A Trial of Lopinavir-Ritonavir in Adults Hospitalized with Severe Covid-19. N Engl J Med. 2020 May;382(19):1787–99. https://doi.org/10.1056/NEJMoa2001282 PMID:32187464
11. Boulware DR, Pullen MF, Bangdiwala AS, Pastick KA, Lofgren SM, Okafor EC, et al. A Randomized Trial of Hydroxychloroquine as Postexposure Prophylaxis for Covid-19. N Engl J Med. 2020 Aug;383(6):517–25. https://doi.org/10.1056/NEJMoa2016638 PMID:32492293
12. Horby P, Lim WS, Emberson JR, Mafham M, Bell JL, Linsell L, et al.; RECOVERY Collaborative Group. Dexamethasone in Hospitalized Patients with Covid-19 [Internet]. N Engl J Med. 2021 Feb;384(8):693–704. Available from: http://www.nejm.org/doi/10.1056/NEJMoa2021436 https://doi.org/10.1056/NEJMoa2021436 PMID:32678530
13. Moghadas SM, Vilches TN, Zhang K, Wells CR, Shoukat A, Singer BH, et al. The Impact of Vaccination on Coronavirus Disease 2019 (COVID-19) Outbreaks in the United States. Clin Infect Dis. 2021 Dec;73(12):2257–64. https://doi.org/10.1093/cid/ciab079 PMID:33515252
14. Haas EJ, Angulo FJ, McLaughlin JM, Anis E, Singer SR, Khan F, et al. Impact and effectiveness of mRNA BNT162b2 vaccine against SARS-CoV-2 infections and COVID-19 cases, hospitalisations, and deaths following a nationwide vaccination campaign in Israel: an observational study using national surveillance data. Lancet. 2021 May;397(10287):1819–29. https://doi.org/10.1016/S0140-6736(21)00947-8 PMID:33964222
15. Iftimie S, Lopez-Azcona AF, Vallverdu I, Hernandez-Flix S, de Febrer G, Parra S, et al. First and second waves of coronavirus disease-19: A comparative study in hospitalized patients in Reus, Spain. PLoS ONE. 2021 Mar 1;16(3 March 2021).
16. Saito S, Asai Y, Matsunaga N, Hayakawa K, Terada M, Ohtsu H, et al. First and second COVID-19 waves in Japan: A comparison of disease severity and characteristics. Vol. 82, Journal of Infection. W.B. Saunders Ltd; 2021. p. 84–123.
17. Mollinedo-Gajate I, Villar-Álvarez F, Zambrano-Chacón ML, Núñez-García L, de la Dueña-Muñoz L, López-Chang C, et al. First and Second Waves of Coronavirus Disease 2019 in Madrid, Spain: Clinical Characteristics and Hematological Risk Factors Associated With Critical/Fatal Illness. Crit Care Explor. 2021 Feb;3(2):e0346. https://doi.org/10.1097/CCE.0000000000000346 PMID:33634266
18. Contou D, Fraissé M, Pajot O, Tirolien JA, Mentec H, Plantefève G. Comparison between first and second wave among critically ill COVID-19 patients admitted to a French ICU: no prognostic improvement during the second wave? Crit Care. 2021 Jan;25(1):3. https://doi.org/10.1186/s13054-020-03449-6 PMID:33397421

 ORCID
ORCID