Diego Gutiérrez Martínez1,*, Alberto Gutiérrez Martínez1, Verónica Guilló Moreno1, Álvaro Mingote Lladó1, Javier García Fernández1
Recibido: 22-10-2022
Aceptado: 09-12-2022
©2023 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 52 Núm. 4 pp. 436-438|https://doi.org/10.25237/revchilanestv52n04-21
PDF|ePub|RIS
Inhalatory inducction in a patient with Lennox-Gastaut syndrome with difficult airway
Abstract
Introduction: Lennox-Gastaut syndrome is a severe form of epilepsy associated with cognitive impairment. When a difficult airway is present, poor collaboration makes tracheal intubation challenging. Clinical case: We present the case of a 46-year-old man scheduled for osteosynthesis of a metaphyseal fracture of the femur under general anesthesia. His cognitive impairment prevents cooperation in intubation. Conclusión: Inhalation induction maintaining spontaneous ventilation is a useful tool when expected a difficult airway in patients who are not able to collaborate. Video laryngoscopy has shown a higher success rate and shorter intubation time.
Resumen
Introducción: El síndrome de Lennox-Gastaut es una forma grave de epilepsia asociada a deterioro cognitivo. Cuando se presenta una vía aérea difícil, la escasa colaboración dificulta la intubación traqueal. Caso clínico: Presentamos, el caso de un hombre de 46 años programado para osteosíntesis de fractura metafisaria de fémur mediante anestesia general. El deterioro cognitivo que presenta impide su cooperación en la intubación. Conclusión: La inducción inhalatoria manteniendo la ventilación espontánea es una herramienta útil en la vía aérea difícil prevista sin disponibilidad de colaboración por parte del paciente. La videolaringoscopia ha demostrado mayor tasa de éxito y menor tiempo de intubación.
-
Introducción
El síndrome de Lennox-Gastaut (SLG) es una forma grave de epilepsia asociada con convulsiones intratables y deterioro cognitivo. En la electroencefalografía interictal (EEG), el SLG se caracteriza por descargas epileptiformes generalizadas que incluyen complejos de punta y onda lentos (1,5-2,5 Hz) y ráfagas de actividad rápida paroxística[1]. El inicio ocurre típicamente entre las edades de 2 y 8 años afectando predominantemente a los hombres. Las etiologías subyacentes al SLG son muy amplias, incluyendo causas tanto genéticas como adquiridas (daño cerebral difuso después de asfixia, esclerosis tuberosa, encefalitis o trastornos metabólicos). La prevalencia varía entre el 1%-10% de todas las epilepsias infantiles. En el 15%-20% de los pacientes, la causa de SLG es desconocida. Alrededor del 20% de los pacientes que padecen síndrome de West infantil desarrollan en el curso de la enfermedad un SLG[2].
En cuanto al abordaje anestésico de estos pacientes, cuando se asocia una vía aérea difícil, la escasa colaboración puede suponer un reto. La inducción inhalatoria e intubación traqueal manteniendo la ventilación espontánea es una herramienta muy útil.
-
Caso clínico
Presentamos el caso de un varón de 46 años, 70 kilos de peso y 1,75 cm de estatura, que se interviene para osteosíntesis de una fractura metafisaria de fémur derecho producida durante una crisis epiléptica. Como antecedentes personales tiene un síndrome de Lennox-Gastaut con retraso mental severo, infecciones de tracto urinario de repetición, hipotiroidismo y varias fracturas producidas durante crisis epilépticas. Su tratamiento farmacológico habitual es fenobarbital, ácido valproico, levotiroxina y alopurinol.
El retraso mental severo imposibilita una correcta valoración de la vía aérea. El paciente no puede hablar ni obedece órdenes sencillas. En la exploración física no se puede valorar la apertura bucal, el grado de Mallampati, ni el estado de los dientes ya que el paciente no abre la boca y no nos permite apertura manual. Presenta una marcada cifosis y rigidez cervical que limita el rango de movimiento de cabeza y cuello menor de 80 grados (Figura 1).
Ante la presencia de una vía aérea difícil prevista se elabora un algoritmo de manejo de la vía aérea individualizado para este caso. Se define como plan A la inducción inhalatoria e intubación orotraqueal con dispositivo avanzado McGrath manteniendo la ventilación espontánea. El plan B consiste en intubación con fibrobroncoscopio flexible vía nasal u oral tras la inducción inhalatoria manteniendo la ventilación espontánea. El plan C se fundamenta en el rescate de la vía aérea mediante un dispositivo supraglótico con una mascarilla laríngea Fastrach. Ante la presencia de una vía aérea no ventilable y no intubable, se intenta despertar al paciente. Si no fuera posible un despertar rápido, se declara vía aérea quirúrgica emergente y se cuenta con un set de cricotiroidotomía percutánea preparado en el carro de vía aérea difícil.
La monitoriza se compone de pulsioximetría, presión arterial no invasiva, índice biespectral (BIS) y electrocardiograma.
Tras una preoxigenación de 4 minutos con fracción inspirada de oxígeno del 100%, se procede a la inducción inhalatoria con sevoflurano pautando el vaporizador al 5% con flujo de gas fresco de 5 litros por minuto. El paciente pierde la consciencia a los 20 segundos manteniendo la respiración espontánea. Reevaluamos continuamente la profundidad anestésica hasta que desaparece el reflejo córneal y las pupilas están centradas, correspondiéndose con una fase III plano 2 de la clasificación de Guedel. Esto sucede a los 5 minutos cuando la concentración espirada de sevoflurano es 4%. Comprobamos la apertura bucal siendo menor de 2 cm (Figura 2). Procedemos a la intubación mediante McGrath visualizando una epiglotis con forma de omega que nos impide introducir el tubo. Se utiliza una guía Eschmann logrando la intubación orotraqueal con un tubo del número 7 (Figura 3). Se confirma la curva de capnografía con CO2 espirado y se administran 100 microgramos de fentanilo y 50 miligramos de rocuronio.
Al finalizar la intervención, previo a despertar y extubar en quirófano, se realiza un bloqueo femoral ecoguiado para disminuir la necesidad de opioides y optimizar el control del dolor. El paciente ingresa en la unidad de recuperación postanestésica para vigilancia monitorizada.
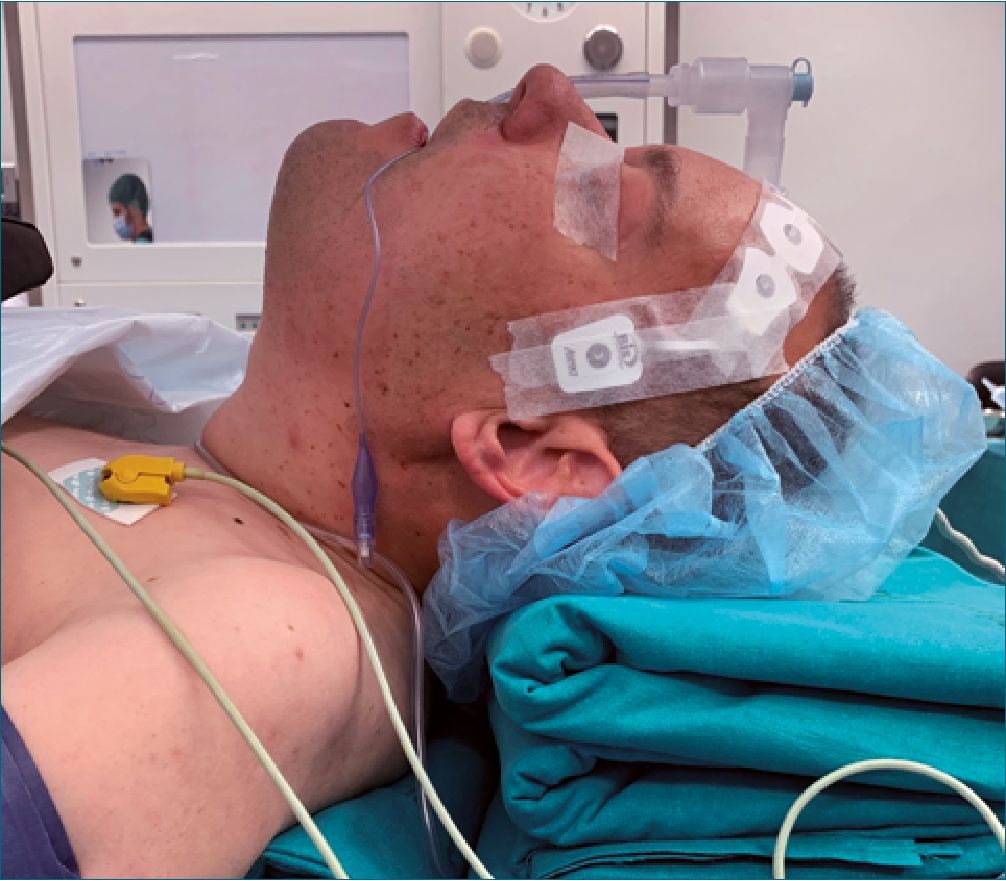
Figura 1. Paciente con síndrome de Lennox-Gastaut. Cifosis severa y rigidez cervical que limita el rango de movimiento de cabeza y cuello menor de 80 grados.
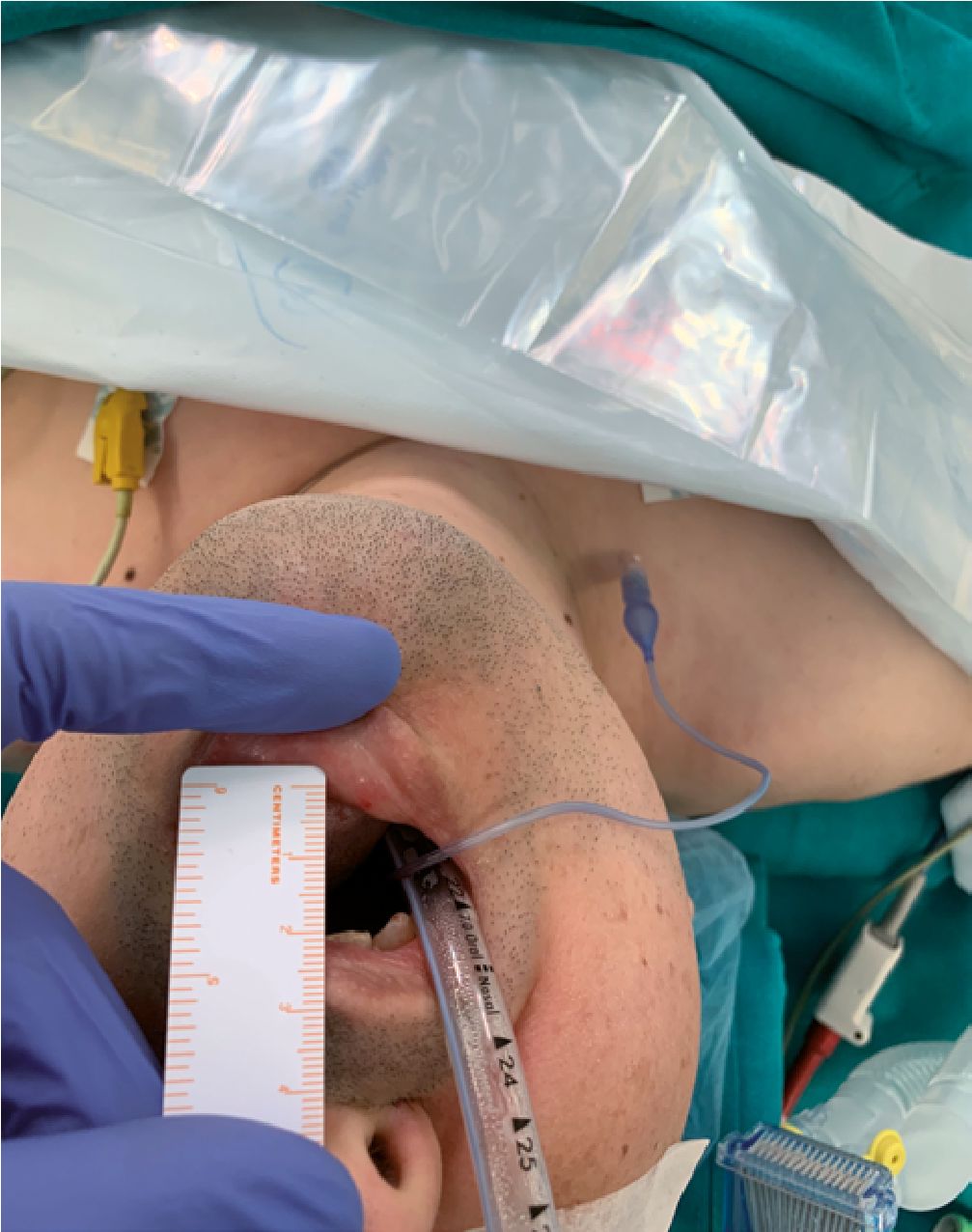
Figura 2. Exploración vía aérea: Apertura bucal menor de 2 cm. Distancia interdental grado 3 (< 3,5cm).
-
Discusión
Las últimas guías de vía aérea difícil de la American Society of Anesthesiologist recomiendan la intubación despierto mediante un sistema videoasistido en una situación de vía aérea difícil prevista con un éxito entre 87%-100%. Algunos autores afirman que los videolaringoscopios confieren resultados equiparables a la fibrobroncoscopia con una curva de aprendizaje más rápida y un tiempo de intubación menor. Con respecto a estos dispositivos, no existe evidencia científica suficiente a favor de ninguno en concreto[3].
La escasa colaboración del paciente asociada a una vía aérea difícil obliga a plantear una estrategia determinada, que consiste en lograr la intubación traqueal manteniendo la ventilación espontánea. Aunque el gold standard de la intubación en paciente despierto es el fibrobroncoscopio flexible, se descarta por la incapacidad de cooperar[3]. Se opta por utilizar una inducción inhalatoria con sevoflurano e intubación mediante videolaringoscopio McGrath.
La anestesia inhalatoria, debido a sus efectos hipnóticos, analgésicos y relajantes, es una herramienta muy útil para la intubación en paciente despierto manteniendo la ventilación espontánea[4]. No se administra premedicación debido a la mayor probabilidad de apnea que puede producirse durante la técnica inhalatoria. El incremento rápido de la concentración de sevoflurano a nivel cerebral durante una inducción inhala- toria se asocia con la aparición de descargas epiléptiformes en el ECG, aunque no ha demostrado que esto se relacione con
eventos adversos posoperatorios[5]. El aumento gradual de la concentración de sevoflurano disminuye la aparición de estas descargas[6].
La elección del videolaringoscopio McGrath ha demostrado frente a la laringoscopia directa obtener mejores resultados en cuanto a menor tiempo de intubación y mayor tasa de éxi- to[7],[8]. La técnica no difiere de la convencional dado que utiliza palas de Macintosh, permitiéndonos clasificar la laringoscopia directa del paciente mediante la escala de Cormack-Lehane. Al poseer una cámara en el extremo distal nos permite visualizar las estructuras que atravesamos por la pantalla a medida que se va introduciendo la pala. Permite buena visualización en casos en los que no sería posible la visión de la glotis pero a cambio nos obliga a darle una curvatura al tubo endotraqueal que sólo puede conseguirse con la ayuda de un estilete o una guía de intubación[9].

Figura 3. Intubación mediante videolaringoscopio McGrath visualizando una epiglotis con forma de omega. Se utiliza una guía Eschmann logrando la intubación orotraqueal con un tubo del número 7.
-
Conclusiones
La anestesia inhalatoria conservando la ventilación espontánea se presenta como una herramienta útil para casos complejos de vía aérea difícil prevista. La videolaringoscopia ha demostrado aumentar la tasa de éxito y disminuir el tiempo de intubación con respecto a la laringoscopia directa.
Referencias
1. Herranz JL, Casas-Fernández C, Campistol J, Campos-Castelló J, Rufo-Campos M, Torres-Falcón A, et al. [Lennox-Gastaut syndrome in Spain: a descriptive retrospective epidemiological study]. Rev Neurol. 2010 Jun;50(12):711–7. PMID:20533249
2. Fischer A. Lennox Gastaut syndrome. Anästh Intensivmed. 2017:vol. 58, p. S491S6.
3. Apfelbaum JL, Hagberg CA, Connis RT, Abdelmalak BB, Agarkar M, Dutton RP, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology. 2022 Jan;136(1):31–81. https://doi.org/10.1097/ALN.0000000000004002 PMID:34762729
4. Wappler F, Frings DP, Scholz J, Mann V, Koch C, Schulte am Esch J. Inhalational induction of anaesthesia with 8% sevoflurane in children: conditions for endotracheal intubation and side-effects. Eur J Anaesthesiol. 2003 Jul;20(7):548–54. https://doi.org/10.1097/00003643-200307000-00006 PMID:12884988
5. Julliac B, Guehl D, Chopin F, Arne P, Burbaud P, Sztark F, et al. Risk factors for the occurrence of electroencephalogram abnormalities during induction of anesthesia with sevoflurane in nonepileptic patients. Anesthesiology. 2007 Feb;106(2):243–51. https://doi.org/10.1097/00000542-200702000-00011 PMID:17264717
6. Merquiol F, Humblot A, Fares M, Moutard ML, Murat I, Constant I. EEG epileptoid signs during sevoflurane induction in children: a comparative study between incremental and rapid induction. Eur J Anaesthesiol. 2006;23 Supplement 37:166. https://doi.org/10.1097/00003643-200606001-00596.
7. Yi IK, Hwang J, Min SK, Lim GM, Chae YJ. Comparison of learning direct laryngoscopy using a McGrath videolaryngoscope as a direct versus indirect laryngoscope: a randomized controlled trial. J Int Med Res. 2021 May;49(5):3000605211016740. https://doi.org/10.1177/03000605211016740 PMID:34024186
8. Kriege MA, Tzanova I, Schmidtmann I, Piepho T, Noppens RR. Evaluation of the McGRATH™ MAC and Macintosh laryngoscope for tracheal intubation. Br J Anaesth. 2020;125(1):e209. https://doi.org/10.1016/j.bja.2020.04.038.
9. MedtronicEurope. How to intubate with McGrath™ MAC Video Laringoscopy using the Mac-3. Youtube; 2019.

 ORCID
ORCID