Sebastián Pujato1,*,a, Jonnathan Morra1,b, Kenneth Orellana1,b, Luciano Deganutti1,b
Recibido: 07-11-2022
Aceptado: 27-03-2023
©2023 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 52 Núm. 5 pp. 483-488|https://doi.org/10.25237/revchilanestv52n5-06
PDF|ePub|RIS
Adductor canal block (ACB) plus infiltration of the space between the popliteal artery and the posterior capsule of the knee (IPACK) ACB plus periarticular infiltration of the knee (PAI)
Abstract
Introduction: Patients undergoing TKR frequently experience severe pain in the immediate postoperative period. Peripheral nerve blocks, in the context of multimodal analgesia, have been used to mitigate pain, provide comfort and accelerate the functional recovery of the patients. This research compares IPACK, ACB and PAI blocks as techniques to provide adequate analgesia avoiding muscle weakness. Materials and Methods: Experimental, prospective, randomized double-blind study. 100 patients undergoing TKR were studied during the period 2020 to 2022, divided into two groups of 50 patients each. Group 1: ACB plus IPACK and group 2: ACB plus PAI. The visual analog scale (VAS) was used to assess pain. Opioid rescues, degree of satisfaction, range of motion and distance traveled postoperatively were quantified. Results: Both groups were homogeneous in demographic data and duration of surgery (p > 0.05). Group 1 patients required fewer opioid rescues (p = 0.02) and had a shorter hospital stay (p = 0.04). The time factor showed statistical differences in the perception of pain (p = 0.001), but not the group factor (p > 0.05). No statistically significant differences were obtained in terms of general satisfaction with the applied techniques, distance traveled or range of movement evaluated between 24 and 48 hours of the postoperative. Conclusions: The combination of ACB block plus IPACK showed better clinical and functional results for the approach of postoperative analgesia in TKR.
Resumen
Introducción: Los pacientes sometidos a RTR experimentan con frecuencia severo dolor en el período posoperatorio inmediato. Los bloqueos nerviosos periféricos, en el contexto de la analgesia multimodal, han sido el camino para mitigar el dolor, brindar confort y acelerar la recuperación funcional del paciente. Los bloqueos IPACK, ACB y PAI son técnicas descriptas para proveer una adecuada analgesia sin provocar debilidad muscular. Materiales y Métodos: Estudio experimental, prospectivo, randomizado con diseño doble ciego. Se estudiaron 100 pacientes sometidos a RTR durante el período 2020 a 2022 divididos en dos grupos de 50 pacientes respectivamente. El grupo 1 representado por el bloqueo IPACK+ACB y el grupo 2 por ACB+PAI. Se utilizó la escala analógica visual (EVA) para la evaluación del dolor. Se cuantificó los rescates de opioides, grado de satisfacción, rango de movimiento y distancia recorrida en el posoperatorio. Resultados: Ambos grupos fueron homogéneos en datos demográficos y duración de la cirugía. Los pacientes del grupo 1 requirieron menos rescates de opiodes (p = 0,02) y presentaron una estancia hospitalaria menor (p = 0,04). El factor tiempo evidenció diferencias estadísticas en la percepción del dolor (p = 0,001), pero no así el factor grupos (p > 0,05). No se obtuvieron diferencias significativas en cuanto a satisfacción general de las técnicas aplicadas, distancia recorrida ni del rango de movimiento evaluados entre las 24 y 48 h del posoperatorio. Conclusión: El bloqueo combinado ACB más IPACK mostró mejores resultados clínicos y funcionales para el abordaje de la analgesia postoperatoria en RTR.
-
Introducción
El reemplazo total de rodilla (RTR) es una de las cirugías ortopédicas con mayor impacto nociceptivo en el período posoperatorio. Una de las principales limitantes en la recuperación posquirúrgica de estos pacientes es el deficitario manejo del dolor[1]. Diversos estudios han demostrado que la presencia de dolor severo en los reemplazos de grandes articulaciones se asocia al incumplimiento de los planes de rehabilitación, internaciones prolongadas e incremento de los costos sanitarios[2]. Múltiples estrategias analgésicas han sido descriptas para la intervención, pero no hay acuerdo acerca de un esquema único que demuestre ser superior[3]. La analgesia multimodal y los bloqueos periféricos permiten lograr una rápida recuperación funcional y disminuir los tiempos hospitalarios[4], en el contexto de la recuperación intensificada del paciente quirúrgico (ERAS)[5].
El bloqueo ecoguiado del canal de los aductores (ACB), descripto por primera vez en 2009 por Manickam y col.[6] es utilizado en pacientes sometidos a RTR debido a su efecto ahorrador de opioides y conservador de la función motora[7].
La infiltración periarticular (PAI), técnica descripta en 2008 por Kerr y Kohan, ha alcanzado gran popularidad entre los traumatólogos, ya que ha demostrado efectos analgésicos comparables a distintas técnicas de anestesia regional y el beneficio de conservar la función motora del cuádriceps[6]-[11].
El bloqueo IPACK, descripto por primera vez en 2014, proporciona analgesia para la porción posterior de la rodilla, manteniendo intacta la función articular y evitando la caída del pie (steppage), que iría en detrimento de la movilización y kinesio- terapia temprana posquirúrgica, con el consecuente riesgo de caídas[12]-[15].
El objetivo del presente trabajo es poder detectar si existe o no una ventaja en la combinación de IPACK+ACB y tomar como grupo control la infiltración periarticular de rodilla, cuyos beneficios están bien demostrados.
-
Materiales y Métodos
Estudio experimental, prospectivo, randomizado con diseño doble ciego. El trabajo fue aprobado por el comité de Bioética de la institución y todos los pacientes brindaron su consentimiento por escrito para el estudio durante la visita preanestésica.
Se estudiaron 100 pacientes sometidos a RTR durante el período de junio de 2020 a junio de 2022, divididos aleatoriamente en dos grupos de 50 pacientes respectivamente, en el Sanatorio Adventista del Plata, Libertador San Martín, Entre Ríos, Argentina. El Grupo 1, representado por bloqueo IPACK+ACB, y el grupo 2 por ACB+PAI.
Criterios de inclusión
– Pacientes sometidos a artroplastia total de rodilla unilateral primaria.
– Edades comprendidas entre 45 y 75 años.
– Clasificación ASA I-III.
– Peso igual o mayor a 60 kg.
Criterios de exclusión
– Fibromialgia.
– Consumo crónico de opioides (más de 3 meses previo a la cirugía).
– Consumo de gabapentinoides previo a la cirugía (dentro del mes previo a la cirugía).
– Alergias conocidas a anestésicos locales o medicamentos empleados en el protocolo.
– Insuficiencia renal y/o hepática.
– Coagulopatías.
– Neuropatías periféricas.
– Diabetes mal controlada.
– Antecedentes de úlceras gastroduodenal o hemorragia digestiva alta.
– Trastornos psiquiátricos de base que dificulten el análisis de las variables analizadas.
Protocolo anestésico
Todos los pacientes recibieron anestesia raquídea en posición sentado con 2 ml de bupivacaína 0,5% hiperbárica (10 mg) más 20 microgramos de fentanilo, en espacio L3-L4 con aguja whitacre 27G, bajo técnica aséptica. Inmediatamente posterior a ello, se coloca al paciente en posición decúbito supino y se prosigue con los bloqueos correspondientes.
ACB: bloqueo ecoguiado del nervio safeno a nivel del canal de los aductores. Con el paciente en decúbito supino, con la extremidad en ligera rotación externa (posición de pata de rana), previa asepsia de la piel, se colocan campos estériles y utilizando una sonda lineal (Sonosite M-Turbo) con cubierta estéril, se colocó transversalmente sobre la cara anteromedial del muslo, en el tercio medio. Se utilizó doppler color para la identificación de la arteria femoral debajo del sartorio. Se realizó un escaneo en sentido proximal y distal para identificar el vértice del triángulo femoral. Una vez identificado el mismo, se inyectaron 15 ml de bupivacaína isobárica 0,25% distalmente a este vértice, donde inicia el canal de los aductores, pero proximal a su final, identificado por la salida de los vasos femorales por el hiato del aductor. Se utilizó aguja 21G 100 mm Braun Stimuplex®, con técnica en plano con orientación lateral hacia medial en dirección al aspecto anterolateral de la arteria. Una vez localizada la punta de la aguja cercana a la arteria, se aspiró cuidadosamente, y se inyectó la solución. Se observó su dispersión alrededor de la arteria.
IPACK: infiltración en el interespacio entre la arteria poplítea y la diáfisis femoral distal con 20 ml de bupivacaína isobárica 0,25%, bajo guía ecográfica. Con el paciente en decúbito supino y con la rodilla semiflexionada, previa desinfección de la piel, colocación de campos estériles y utilizando una sonda convexa (Sonosite M-Turbo) con cubierta estéril, se colocó transversalmente sobre la cara medial de la rodilla, aproximadamente 2 a 3 cm por encima de la rótula, deslizando el transductor en sentido proximal/distal para identificar la diáfisis femoral distal y la arteria poplítea. Se utilizó doppler color para identificación de la arteria. La aguja (misma utilizada en ACB) se introdujo en plano, desde la cara anteromedial de la rodilla, en dirección hacia el espacio entre la arteria poplítea y el fémur, en un ángulo pronunciado para permanecer cerca del fémur y evitar la lesión vasculonerviosa. Una vez alcanzado el interespacio se inyectó el anestésico local y se observó su distribución sobre el eje del fémur.
PAI: infiltración periarticular de rodilla con 50 ml de solución compuesta por bupivacaína isobárica 0,5% 20 ml + ketorolac 30 mg + epinefrina 0,5 mg (10 ug/ml) + solución fisiológica 30 ml según citas bibliográficas consultadas[16]-[18]. De los 50 ml de dicha solución, 20 ml se utilizaron para infiltrar la cápsula posterior previo a la colocación de la prótesis y el resto de la infiltración es periarticular, sobre la región profunda de los ligamentos colaterales lateral y medial, pata de ganso, alrededor de los tejidos vecinos a la prótesis y subcutáneo por debajo de la herida quirúrgica (30 ml). Esta infiltración es llevada a cabo por el cirujano a cargo.
Analgesia multimodal intraoperatoria:
– Ketorolac 60 mg e.v.
– Dexametasona 8 mg e.v.
– Paracetamol 1 g e.v.
Coadyuvantes utilizados en el intraoperatorio:
– Ranitidina 50 mg e.v.
– Metoclopramida 10 mg e.v.
– Cefazolina 2 g e.v.
– Ácido tranexámico 1 g e.v.
Plan analgésico postoperatorio:
– Paracetamol 1 g v.o. cada 8 h.
– Ketorolac 30 mg e.v. cada 8 h.
– Dexametasona 4 mg e.v. cada 12 h. (2 dosis posoperatorias y suspender).
– Rescate dolor con tramadol e.v. 1 mg/kg si escala análoga visual (EVA) > 4.
Coadyuvantes utilizados en el postoperatorio:
– Metoclopramida 10 mg e.v. (SOS.)
– Ranitidina 50 mg e.v. cada 8h.
Se registraron la edad, sexo, peso, talla, índice masa corporal (IMC), duración del acto quirúrgico, estancia hospitalaria. Se evaluó el dolor agudo, tanto en reposo como en movimien
to, con la escala EVA, a las 6, 12, 24 y 48 h posoperatorias. Se cuantificó la administración de analgésicos opioides de rescate, grado de satisfacción del plan analgésico brindado (0-3 insatisfecho, 4-5 poco satisfecho, 6-7 satisfecho, 8-10 muy satisfecho), rango de movimiento articular medidos en grados a las 48 hs. postoperatorias, distancia en metros recorrida a las 48 hs y efectos adversos.
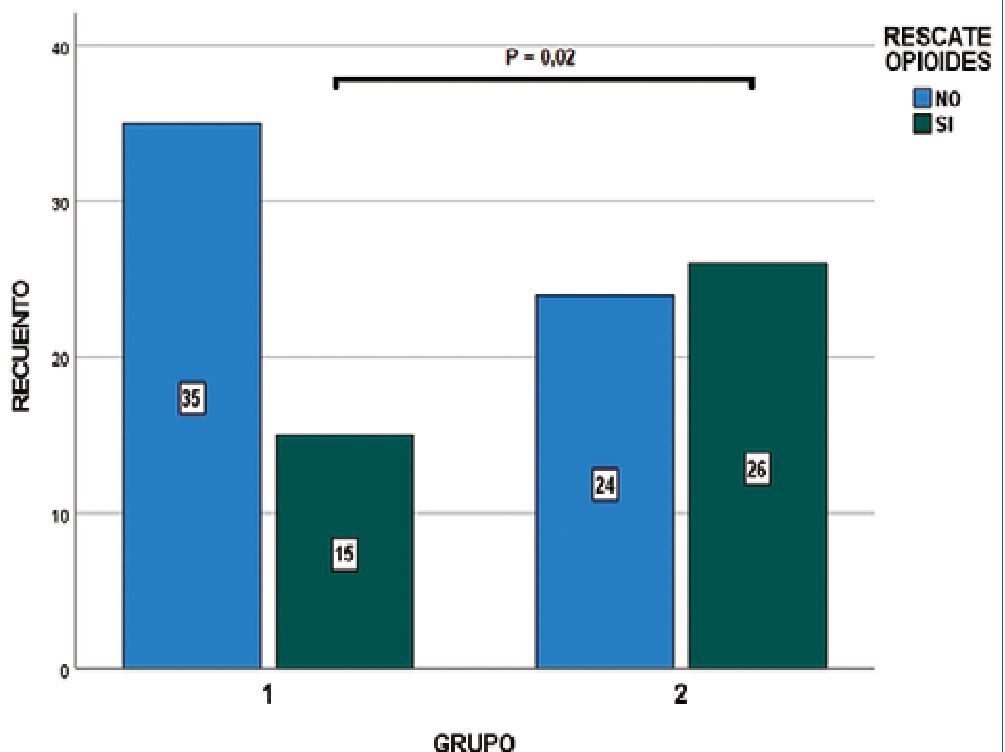
Figura 1. Gráfico de barras agrupadas con diferencia de proporciones de rescate de opioides entre grupos. El grupo 1 recibió un número de rescates significativamente menor (P = 0,02).
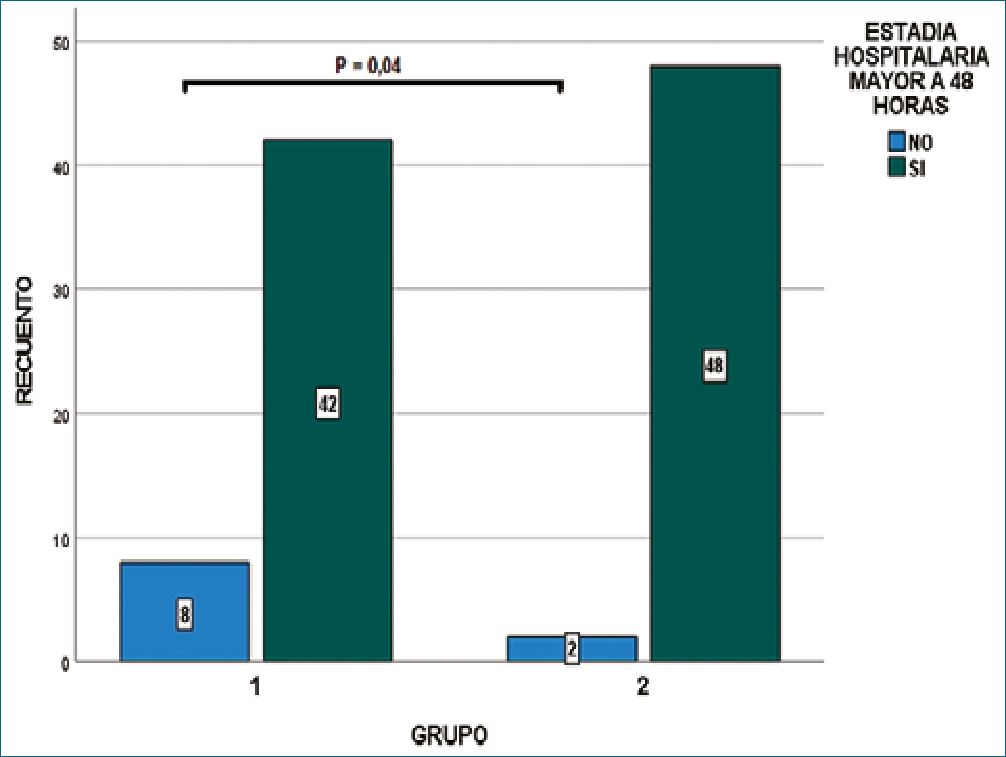
Figura 2. Gráfico de barras agrupadas con diferencia de proporciones de estadía hospitalaria entre grupos. El grupo 1 tuvo una estancia hospitalaria significativamente menor (P = 0,04).
Análisis estadístico
Las variables cualitativas se describen con frecuencia absoluta y porcentajes. Las variables cuantitativas se describen con media y desvío estándar. Para el análisis de relación de variables cualitativas y grupos se empleó el test de Chi cuadrado de Pearson y para variables cuantitativas el test T de muestras independientes. La evaluación del dolor por grupo en el tiempo se realizó con el test de ANOVA de medidas repetidas. La significancia estadística se fijó en alfa igual a 0,05. El poder estadístico alcanzado fue del 82%.
-
Resultados
Los pacientes de ambos grupos fueron homogéneos en edad, sexo, IMC y duración de la cirugía. Los pacientes del grupo 1 recibieron menos rescates de opioides (x2= 5,0; g.l.=1; p = 0,02) (Figura 1) y presentaron una estancia hospitalaria menor (x2 = 4,0; g.l.=1; p = 0,04) (Figura 2).
No hubo diferencias estadísticamente significativas en la duración de la cirugía, grado de satisfacción del plan analgésico, rango de movilización ni distancia recorrida registrada a las 48 h posquirúrgicas (Tabla 1). Los efectos adversos registrados en ambos grupos tampoco mostraron diferencias significativas (4 pacientes refirieron náuseas para el grupo 1 versus 6 en el grupo 2).
Tabla 1. Comparación de variables demográficas, quirúrgicas y posquirúrgicas según grupos
| Grupo 1 (n = 50) | Grupo 2 (n = 50) | Valor P | |
| Edad [años], media ± de | 68,2 ± 6,8 | 66,7 ± 8,3 | 0,34¥ |
| Sexo femenino, n (%) | 23 (46) | 26 (52) | 0,55§ |
| IMC, media ± de | 29,8 ± 5,5 | 29,7 ± 6,3 | 0.91¥ |
| Duración de cirugia [minutos], media ± DE | 108,4 ± 25,8 | 106,9 ± 24,6 | 0,77¥ |
| Rescate opioides, n (%) | 15 (30) | 26 (52) | 0,02§ |
| Estadia hospitalaria mayor a 48 h, n (%) | 42 (84) | 48 (96) | 0,04§ |
| Satisfacción del plan analgesico, media ± DE | 8,4 ± 1,3 | 8,1 ± 1,5 | 0,23¥ |
| Distancia 48 h, media ± DE | 28,0 ± 11,3 | 29,1 ± 12,5 | 0,66¥ |
| Rangos movimiento 48 h, media ± DE | 85,1 ± 10,9 | 82,4 ± 14,6 | 0,31¥ |
| Efectos adversos, n (%) | 4 (8) | 6 (12) | 0,55§ |
DE: Desvío Estándar; ¥ Prueba T de muestras independientes; § Prueba Chi Cuadrado de Pearson. En negrita se detallan los valores p significativos.
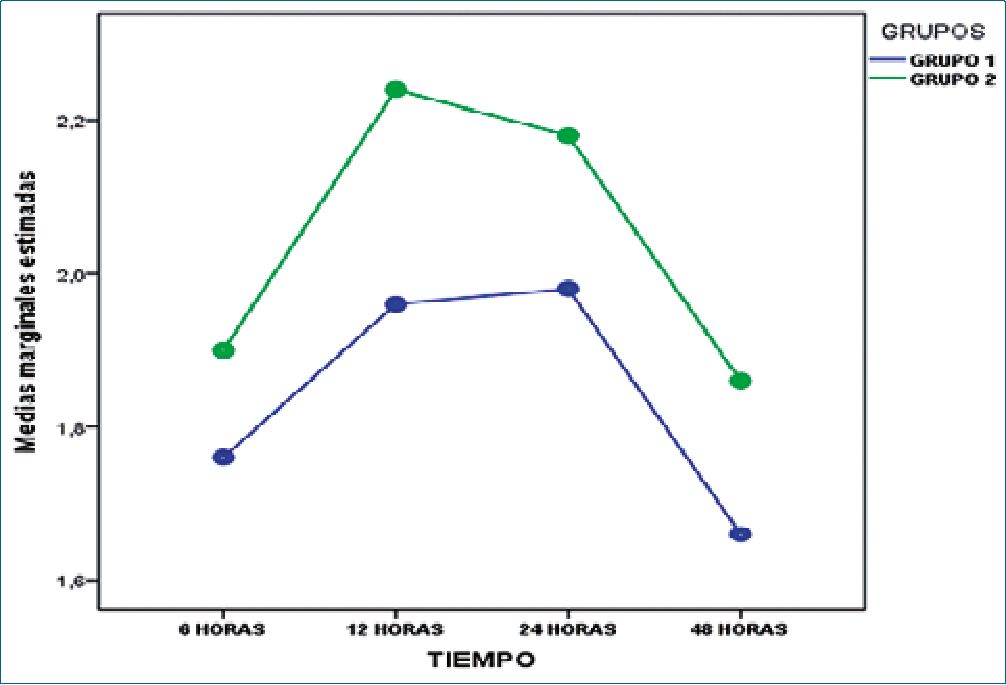
Figura 3. Gráfico de perfil del factor intra-sujeto (Tiempo) según el factor inter-sujeto (Grupo) en evaluación en reposo. No hubo diferencias significativas en cuanto a la evaluación del dolor en reposo entre grupos (p = 0,32).
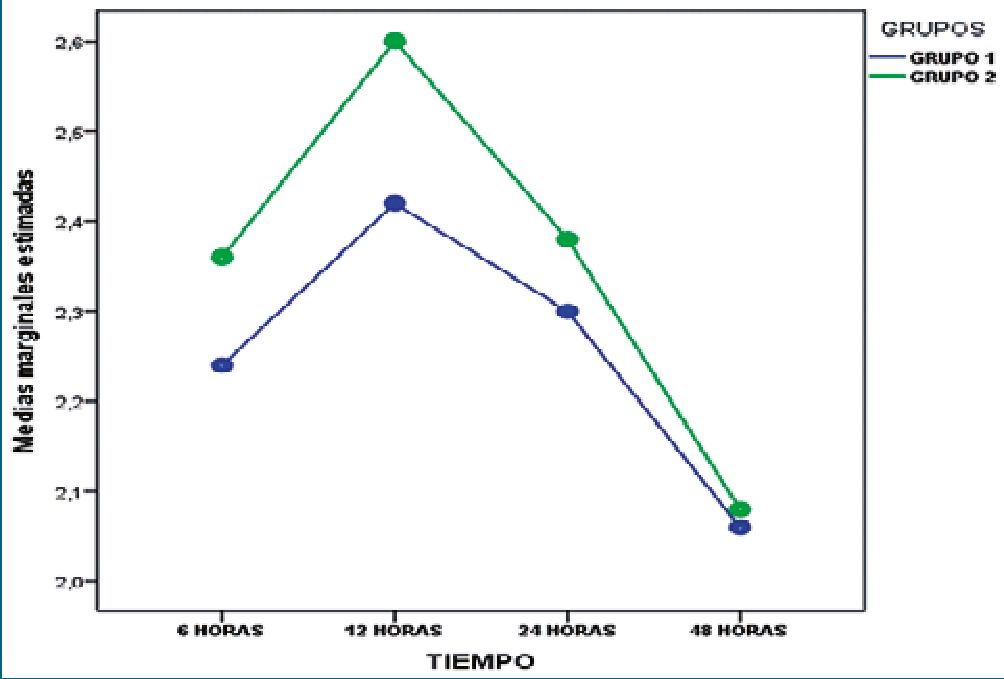
Figura 4. Gráfico de perfil del factor intra-sujeto (Tiempo) según el factor inter-sujeto (Grupo) en evaluación en movimiento. No hubo diferencias significativas en cuanto a la evaluación del dolor en movimiento entre grupos (p = 0,65).
El tiempo requerido para la realización de los bloqueos se contabilizó, inmediatamente, luego de realizada la anestesia raquídea, siendo de 7,4 ± 1,1 y 8,6 ± 1,4 minutos para el grupo 1 y grupo 2 respectivamente, sin diferencias significativas (P = 0,21).
En cuanto a la evaluación del dolor en el tiempo entre ambos grupos, los resultados del análisis estadístico revelaron que el factor intra-sujeto (tiempo) fue significativo en EVA en reposo (F = 7,9 gl = 3 p = 0,0001) y en movimiento (F = 6,7 gl = 3 p = 0,0001), pero el análisis del factor inter-sujeto (grupos), no evidenció diferencias ni en reposo (F = 1,0- gl = 1- p = 0,32) ni en movimiento (F = 0,2 gl = 1 p = 0,65) (Figuras 3 y 4).
-
Discusión
Ambas técnicas combinadas de bloqueos periféricos mostraron ser efectivas en el manejo multimodal del dolor agudo posoperatorio en pacientes sometidos a RTR, con la gran ventaja que supone la conservación de la fuerza muscular del cuádri- ceps para una movilización y kinesioterapia temprana, como así también, mitigando los riesgos potenciales de caídas que pudieran ocurrir si estos presentaran debilidad muscular producto de los bloqueos efectuados, que impediría una recuperación “fast-track”[19]-[20] para cirugía ortopédica mayor[21]-[25].
Si bien en el grupo 1 (IPACK+ACB) se observó un EVA menor comparado con el grupo 2, no se evidenciaron diferencias estadísticamente significativas en el análisis otorgado por el ANOVA de medidas repetidas, aunque esto si se vió reflejado, clínicamente, en el menor consumo de opioides y la menor duración en la estancia hospitalaria registrada en el grupo 1. Consideramos que dicho efecto puede corresponder al mayor número de rescates de tramadol en los pacientes del grupo 2, lo que pudo haber enmascarado este efecto en la curva de evolución del dolor en el tiempo, por lo que al seguir dentro del análisis dichos pacientes, el efecto estadístico no se vió reflejado, pero si los resultados clínicos. Desde una perspectiva de ética médica, los pacientes no podrían haber sido excluidos, evolucionando un posquirúrgico sin recibir medicación analgésica de rescate, si lo precisaran, por tal motivo no se decidió
excluirlos del análisis en el tiempo, ya que el dolor como 5° signo vital supone un estándar de calidad en la atención perioperatoria.
La infiltración periarticular de rodilla, si bien es una técnica efectiva, posee una serie de características que es necesario conocer a la hora de utilizarla como esquema analgésico:
• Variabilidad: desde que se describió, esta técnica ha variado sustancialmente, no solo en la forma de realizarse (algunos estudios incluyen la colocación de un catéter periarticular) sino también en los fármacos coadyuvantes que se utilizan.
• Técnica a ciegas: la inyección sin control ecográfico en la cápsula posterior podría sufrir migración de la solución anestésica hacia lateral e involucrar el nervio peroneo, con el consecuente bloqueo motor.
• Duración: sus efectos varían, principalmente, en el período posoperatorio temprano (primeras 24 h).
• Efectos analgésicos: han sido bien demostrados en el contexto de un esquema de analgesia multimodal complementario, aunque serian de menor efectividad durante el movimiento y/o fisioterapia en comparacion con otras técnicas.
• Elevadas dosis de fármacos: si bien existe gran variabilidad en la preparación de la infiltración, en el artículo original de Kerr y Kohan[8] se describe la técnica infiltrando hasta 300-340 mg de ropivacaína al 0,2% (si bien se efectuaban disminuciones de dichas dosis en pacientes con factores de riesgo para intoxicación de anestésicos locales, los valores permiten suponer que se encontraban usualmente por encima de los 3 mg/kg recomendado para la ropivacaína). Sin embargo, no existe en tal trabajo una caracterización a fondo de la población estudiada, lo cual no permite tomar conclusiones certeras.
• Necesidad del uso de manguito hemostático: si bien existen trabajos que demuestran la utilidad de la high dose local infiltrative anesthesia (HDLIA) en cirugías de rodilla con y sin manguito hemostático, la utilización del mismo supondría un «elemento de seguridad» frente a los riesgos de intoxicación por anestésicos locales para estos pacientes, por lo que se sugeriría su utilización en forma sistemática.
Estudios previos que comparaban PAI+ACB encontraron que, si bien esta combinación reducía el dolor posoperatorio en reposo, no lograron demostrar la reducción a la movilización en el 1er día posoperatorio[20], mientras que el empleo del bloqueo IPACK permitía mejor control del dolor tanto en reposo como en movimiento en las primeras 24 h, logrando una deambulación temprana[21].
Sawhney y col., demostraron que PAI en combinación con ACB logran mejores resultados en el control del dolor que cada técnica empleada por separado, según lo publicado en su artí- culo[24].
En contraste con nuestra investigación, Kertkiatkachorn y col., encontraron que el grupo ACB + IPACK se asoció con un mayor consumo de analgésicos opioides y mayor dificultad para deambular en el 1er día posoperatorio. A pesar de ello, dicha combinación proporcionó una analgesia no inferior a la observada en el grupo ACB + PAI tanto en reposo como en movimiento en pacientes sometidos a RTR[26].
Por otro lado, el bloqueo IPACK y ACB ecoguiado, permiten un control adecuado del sitio de inyección de la solución anestésica, controlando la migración de los anestésicos locales en la
cápsula posterior de la rodilla y en el canal de hunter, logrando de esta manera reducir dosis y volúmenes y otorgar un mejor perfil de seguridad al paciente.
Conclusión
La combinación de bloqueos IPACK más ACB obtuvo resultados más favorables para el abordaje de la analgesia posoperatoria en RTR, evidenciables clínicamente, tanto en la evaluación y seguimiento de los pacientes, así como también en la reducción de la estancia hospitalaria y el menor consumo de opioides posoperatorios. De todas maneras, se necesitarán más investigaciones para lograr dilucidar si realmente existe o no una ventaja al utilizar un esquema analgésico por sobre el resto.
agradecimientos: queremos agradecer a Lucas Costa, Bioingeniero y Doctor en Ciencias de la Salud – Hospital Italiano de Buenos Aires, por la colaboración en el análisis estadístico y gráficas expuestos en el presente trabajo.
Referencias
1. Xu J, Chen XM, Ma CK, Wang XR. Peripheral nerve blocks for postoperative pain after major knee surgery. Cochrane Database of Systematic Reviews 2014, Issue 1. https://doi.org/10.1002/14651858.CD010937.
2. Barrington JW, Halaszynski TM, Sinatra RS, Expert Working Group On Anesthesia And Orthopaedics Critical Issues In Hip And Knee Replacement Arthroplasty FT. Perioperative pain management in hip and knee replacement surgery. Am J Orthop. 2014 Apr;43(4 Suppl):S1–16. PMID:24911869
3. Sánchez Freytes S. Técnicas de anestesia regional para analgesia postoperatoria en la cirugía de reemplazo total de rodilla. Artículo de revisión. Rev Argent Anestesiol. 2016;74(2):57–63. https://doi.org/10.1016/j.raa.2016.09.003.
4. Sankineani SR, Reddy AR, Eachempati KK, Jangale A, Gurava Reddy AV. Comparison of adductor canal block and IPACK block (interspace between the popliteal artery and the capsule of the posterior knee) with adductor canal block alone after total knee arthroplasty: a prospective control trial on pain and knee function in immediate postoperative period. Eur J Orthop Surg Traumatol. 2018 Oct;28(7):1391–5. https://doi.org/10.1007/s00590-018-2218-7 PMID:29721648
5. Wainwright TW, Gill M, McDonald DA, Middleton RG, Reed M, Sahota O, et al. Consensus statement for perioperative care in total hip replacement and total knee replacement surgery: Enhanced Recovery After Surgery (ERAS®) Society recommendations. Acta Orthop. 2020 Feb;91(1):3–19. https://doi.org/10.1080/17453674.2019.1683790 PMID:31663402
6. Manickam B, Perlas A, Duggan E, Brull R, Chan VW, Ramlogan R. Feasibility and efficacy of ultrasound-guided block of the saphenous nerve in the adductor canal. Reg Anesth Pain Med. 2009;34(6):578–80. https://doi.org/10.1097/AAP.0b013e3181bfbf84 PMID:19916251
7. Memtsoudis SG, Danninger T, Rasul R, Poeran J, Gerner P, Stundner O, et al. Inpatient falls after total knee arthroplasty: the role of anesthesia type and peripheral nerve blocks. Anesthesiology. 2014 Mar;120(3):551–63. https://doi.org/10.1097/ALN.0000000000000120 PMID:24534855
8. Kerr DR, Kohan L. Local infiltration analgesia: a technique for the control of acute postoperative pain following knee and hip surgery: a case study of 325 patients. Acta Orthop. 2008 Apr;79(2):174–83. https://doi.org/10.1080/17453670710014950 PMID:18484242
9. Busch CA, Shore BJ, Bhandari R, Ganapathy S, MacDonald SJ, Bourne RB, et al. Efficacy of periarticular multimodal drug injection in total knee arthroplasty. A randomized trial. J Bone Joint Surg Am. 2006 May;88(5):959–63. https://doi.org/10.2106/00004623-200605000-00005 PMID:16651569
10. Kehlet H, Andersen LØ. Local infiltration analgesia in joint replacement: the evidence and recommendations for clinical practice. Acta Anaesthesiol Scand. 2011 Aug;55(7):778–84. https://doi.org/10.1111/j.1399-6576.2011.02429.x PMID:21463261
11. Andersen LØ, Kehlet H. Analgesic efficacy of local infiltration analgesia in hip and knee arthroplasty: a systematic review. Br J Anaesth. 2014 Sep;113(3):360–74. https://doi.org/10.1093/bja/aeu155 PMID:24939863
12. Thobhani S, Thomas L, Osteen K, et al. Effectiveness of Local Anesthetic Infiltration between Popliteal Artery and Capsule of Knee (iPACK) for Attenuation of Knee Pain in Patients Undergoing Total Knee Arthroplasty (Abstract 165). Presented at the 40th Annual Regional Anesthesiology and Acute Pain Medicine Meeting (ASRA), May 14-16, 2015, in Las Vegas, Nevada.
13. Sinha SK. Innovative Regional Techniques for Analgesia After Total Knee Arthroplasty. New York (NY): NYSORA; 2014.
14. Kardash KJ, Noel GP. The SPANK block: a selective sensory, single-injection solution for posterior pain after total knee arthroplasty. Reg Anesth Pain Med. 2016;41(1):118–9. https://doi.org/10.1097/AAP.0000000000000330 PMID:26678763
15. Sinha SK, Abrams JH, Arumugam S, D’Alessio J, Freitas DG, Barnett JT, et al. Femoral nerve block with selective tibial nerve block provides effective analgesia without foot drop after total knee arthroplasty: a prospective, randomized, observer-blinded study. Anesth Analg. 2012 Jul;115(1):202–6. https://doi.org/10.1213/ANE.0b013e3182536193 PMID:22543069
16. Toftdahl K, Nikolajsen L, Haraldsted V, Madsen F, Tønnesen EK, Søballe K. Comparison of peri- and intraarticular analgesia with femoral nerve block after total knee arthroplasty: a randomized clinical trial. Acta Orthop. 2007 Apr;78(2):172–9. https://doi.org/10.1080/17453670710013645 PMID:17464603
17. Affas F, Nygårds EB, Stiller CO, Wretenberg P, Olofsson C. Pain control after total knee arthroplasty: a randomized trial comparing local infiltration anesthesia and continuous femoral block. Acta Orthop. 2011 Aug;82(4):441–7. https://doi.org/10.3109/17453674.2011.581264 PMID:21561303
18. Carli F, Clemente A, Asenjo JF, Kim DJ, Mistraletti G, Gomarasca M, et al. Analgesia and functional outcome after total knee arthroplasty: periarticular infiltration vs continuous femoral nerve block. Br J Anaesth. 2010 Aug;105(2):185–95. https://doi.org/10.1093/bja/aeq112 PMID:20551021
19. Wilches C, Sulbarán JD, Fernandez JE, Gisbert JM, Bausili JM, Pelfort X. Técnica de recuperación acelerada (fast track) aplicada a cirugía protésica primaria de rodilla y cadera. Análisis de costos y complicaciones. Rev Esp Cir Ortop Traumatol. 2017;61(2):111–6. https://doi.org/10.1016/j.recot.2016.10.002.
20. Goytizolo EA. The combination of adductor canal block and periarticular injection with an accelerated rehabilitation protocol: a novel technique for patients undergoing total knee replacement (ACB PAI). Paper presented at: ASRA (42nd Annual Regional Anesthesiology & Acute Pain Medicine Meeting); April 2017; San Francisco, CA.
21. Kim DH, Beathe JC, Lin Y, YaDeau JT, Maalouf DB, Goytizolo E, et al. Adittion of infiltration between the popliteal artery and the capsule of the posterior knee and adductor canal block to periarticular injection enhanced postoperative pain control in total knee arthroplasty: a randomized control trial. Anesth Analg. 2019 Aug;129(2):526–35. https://doi.org/10.1213/ANE.0000000000003794 PMID:30234517
22. Eccles CJ, Swiergosz AM, Smith AF, Bhimani SJ, Smith LS, Malkani AL. Decreased opiod consumption and length of stay using and IPACK and aductor canal nerve block following total knee arthroplasty. J Knee Surg. 2021 Jun;34(7):705–11. https://doi.org/10.1055/s-0039-1700840 PMID:31683348
23. Et T, Korkusuz M, Basaran B, Yarımoğlu R, Toprak H, Bilge A, et al. Comparison of iPACK and periarticular block with adductor block alone after total knee arthroplasty: a randomized clinical trial. J Anesth. 2022 Apr;36(2):276–86. https://doi.org/10.1007/s00540-022-03047-6 PMID:35157136
24. Sawhney M, Mehdian H, Kashin B, Ip G, Bent M, Choy J, et al. Pain after unilateral total knee arthroplasty: a prospective randomized controlled trial examining the analgesic effectiveness of a combined adductor canal peripheral nerve block with periarticular infiltration versus adductor canal nerve block alone versus periarticular infiltration alone. Anesth Analg. 2016 Jun;122(6):2040–6. https://doi.org/10.1213/ANE.0000000000001210 PMID:27028771
25. Kandarian B, Indelli PF, Sinha S, Hunter OO, Wang RR, Kim TE, et al. Implementation of the IPACK (Infiltration between the Popliteal Artery and Capsule of the Knee) block into a multimodal analgesic pathway for total knee replacement. Korean J Anesthesiol. 2019 Jun;72(3):238–44. https://doi.org/10.4097/kja.d.18.00346 PMID:30776878
26. Kertkiatkachorn W, Kampitak W, Tanavalee A, Ngarmukos S. Adductor Canal Block Combined With iPACK (Interspace Between the Popliteal Artery and the Capsule of the Posterior Knee) Block vs Periarticular Injection for Analgesia After Total Knee Arthroplasty: A Randomized Noninferiority Trial. J Arthroplasty. 2021 Jan;36(1):122–129.e1. https://doi.org/10.1016/j.arth.2020.06.086 PMID:32694032

 ORCID
ORCID