Miguel Calva Maldonado1,*, Fátima González Rojas2, Saida Mota Santiago3
Recibido: 31-05-2022
Aceptado: 12-06-2022
©2022 El(los) Autor(es) – Esta publicación es Órgano oficial de la Sociedad de Anestesiología de Chile
Revista Chilena de Anestesia Vol. 51 Núm. 6 pp. 743-746|https://doi.org/10.25237/revchilanestv5105101214
PDF|ePub|RIS
Case report: Anesthetic management in pregnant women with Ehlers Danlos syndrome
Abstract
Ehlers-Danlos syndrome is a group of hereditary disorders characterized by alterations in the connective tissue manifested by hypermobility in joints, hyperextensible skin, and fragility associated with respiratory, cardiovascular, digestive, and musculoskeletal disorders. It is necessary to perform a differential diagnosis with hereditary connective tissue diseases such as Marfan syndrome, Larsen, cutis laxa and osteogenesis imperfecta[]. In the syndrome there is a group of connective tissue disorders, characterized by hyperextensible skin, joint hypermobility, skin disorders, fatigue, chronic pain, cardiovascular, bone, neurological, spinal, psychological, gastrointestinal and respiratory disorders. There are 14 subtypes in the international classification of Ehlers-Danlos syndrome, with the hypermobile subtype being the most common[]. Intubation difficulties can arise secondary to the collapse of fibroelastic tissues in the trachea, as well as affecting the tissues of the larynx and skin, cervical instability presenting a set of anesthetic challenges. It is associated with obstetric complications such as threatened abortion, spontaneous abortions, premature delivery and premature rupture of membranes[]. We present the case of a 28-year-old patient with Ehlers-Danlos syndrome with a pregnancy of 35.6 weeks associated with preeclampsia with severity criteria and probable abruption of a normoinserted placenta, managed urgently in our hospital unit, resolving without complications.
Resumen
El síndrome de Ehlers-Danlos es un grupo de trastornos hereditarios caracterizados por alteraciones en el tejido conectivo manifestado por hipermovilidad en articulaciones, piel hiperextensible y con fragilidad asociada con alteraciones respiratorias, cardiovasculares, digestivas, músculo esqueléticas. Es necesario realizar diagnóstico diferencial con enfermedades del tejido conectivo de origen hereditario como síndrome de Marfan, Larsen, cutis laxa y ostegénesis imperfecta[]. En el síndrome existe un grupo de alteraciones del tejido conectivo, que se caracteriza por piel hiperextensible, hipermovilidad de articulaciones, alteraciones en la piel, fatiga, dolor crónico, alteración cardiovascular, ósea, neurológica, espinal, psicológica, gastrointestinal y respiratoria. Existen 14 subtipos en la clasificación internacional del síndrome de Ehlers-Danlos siendo el subtipo hipermóvil el más común[]. Pueden surgir dificultades de intubación secundaria al colapso de los tejidos fibroelásticos en la tráquea, así como afectar a los tejidos de laringe y piel, inestabilidad cervical presentando un conjunto de desafíos anestésicos. Se asocia a complicaciones obstétricas como amenaza de aborto, abortos espontáneos, parto prematuro y ruptura prematura de membranas[]. Se presenta el caso de una paciente de 28 años con síndrome de Ehlers-Danlos con embarazo de 35,6 semanas asociado a preeclampsia con criterios de severidad y probable desprendimiento prematuro de placenta normoinserta, manejada de urgencia en nuestra unidad hospitalaria resolviéndose sin complicaciones.
-
Caso clínico
Presentamos a femenina de 28 años, antecedente de síndrome de Ehlers-Danlos (subtipo desconocido), alérgica a penicilina, paracetamol, ceftriaxona, cisaprida y sulfona- mida presentando respuesta de hipersensibilidad tipo II, además de choque anafiláctico tras administración de anestésicos locales en eventos quirúrgicos previos, con múltiples luxaciones secundarias a patología primaria. En control obstétrico en nuestra unidad con vigilancia estrecha; actualmente, ingresa al área de urgencias obstétricas, cursando con un embarazo de 35,6 SDG, además de preeclampsia con criterios de severidad y probable desprendimiento de placenta normoinserta, presentando disautonomía vaso vagal, caracterizado por taquicardia e hipotensión ortostática; por lo que ingresa a sala quirúrgica con carácter de urgencia; no se cuenta con paraclínicos ni ayuno completo de paciente a su ingreso, llama la atención la hiper- laxitud en la piel y en articulación de las manos que presenta (Figura 1 y 2); por lo cual el manejo anestésico inicial planteado es anestesia general con secuencia rápida de intubación.
Bajo monitorización tipo IA con los siguientes signos vitales iniciales: TA 109/59 mmHg, PAM 76 mmHg, FC 128 lpm, FR 16 rpm, SaO2 96%, FIO2 21%. Se decide anestesia general con inducción de secuencia rápida con fentanilo 4 mcg/kg, rocuronio 0,9 mg/kg y etomidato 0,4 mg/kg intravenoso, asegurando vía aérea al primer intento, con videolaringoscopio Glidescope con cánula 7.0, sin evidencia de alteraciones o colapso de estructuras de vía aérea (Figura 3).
Mantenimiento con sevoflurano CAM 0.8, ventilación mecánica con parámetros de protección pulmonar y FIO2 50%. Analgesia a base de opioide (Buprenorfina), sangrado de 400 cc con adecuada respuesta a uterotónicos del tipo oxitocina, al finalizar procedimiento quirúrgico presenta bloqueo neu- romuscular residual, por lo que se administran 2 mcg/kg de suggamadex, presentando TOF de 97% iniciando ventilación espontánea a los 2 minutos, por lo que se procede a extubarse sin complicaciones. Durante su estancia en el área de recuperación postanestésico con adecuada evolución, control de dolor y sin sangrado activo, es egresada sin mayores eventualidades; durante el resto de su estancia en hospitalización presenta una un puerperio adecuado, por lo que es egresada de la unidad hospitalaria a las 48 h, para continuar seguimiento en el área de consulta externa.
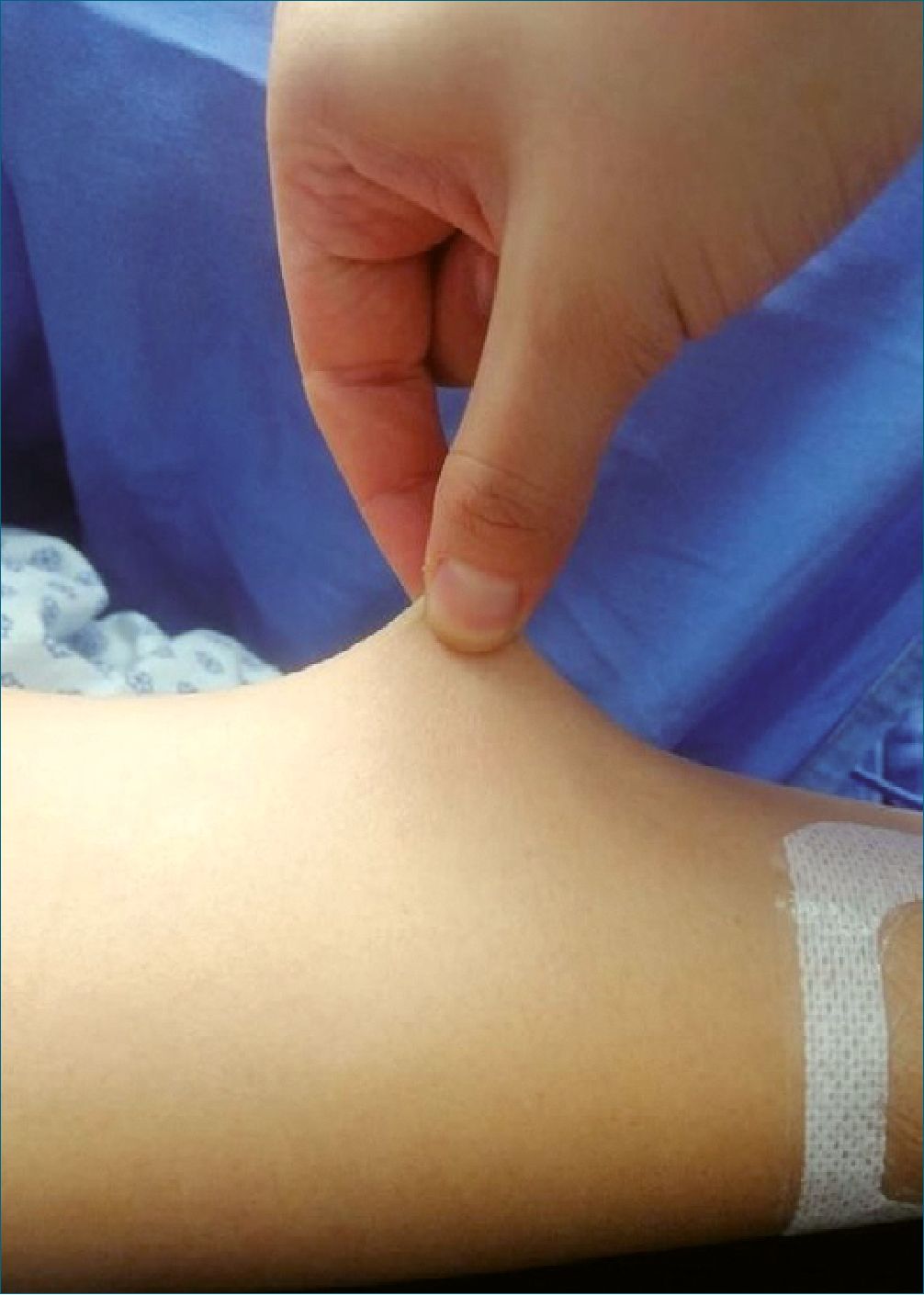
Figura 1. Hiperlaxitud de piel.
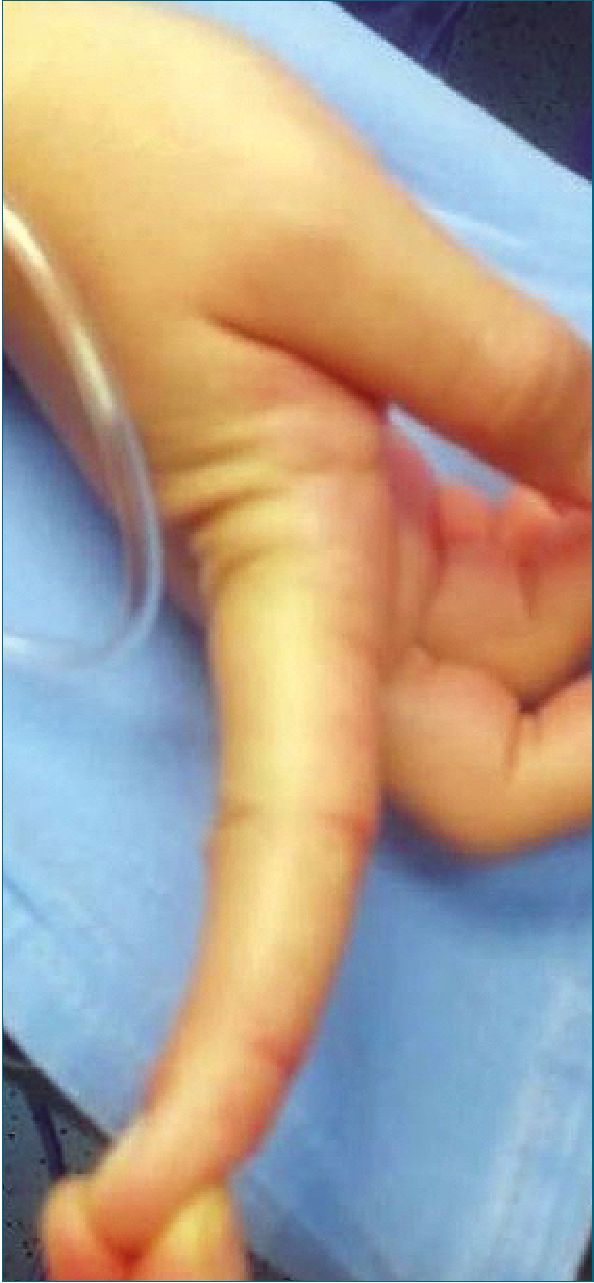
Figura 2. Hiperlaxitud de articulación.
-
Discusión
El síndrome de Ehlers-Danlos es una enfermedad infrecuente, hereditaria con patrón autosómico dominante, caracterizada por producción anormal de procolágeno y colágeno, presentando hiperlaxitud articular, fragilidad tisular y afección en tejidos cartilaginosos incluyendo tráquea, laringe y piel. Incidencia de 1 en 5.000-10.000, el subtipo hipermóvil es el más común, seguido del clásico y vascular[1]. La variante vascular es el más severo y de peor pronóstico[1],[2].
Existen alteraciones en los genes responsables de síntesis y procesamiento de colágeno, proteínas responsables de la estructura del tejido conectivo de piel, ojos, tendones, ligamentos y tejido musculoesquelético[3].
Se utiliza la clasificación internacional para síndrome de Ehlers-Danlos desde el 2017, reconociendo 13 subtipos: Clásico, Clásico II, Cardíaco Vascular, Vascular, Hipermóvil, Artro- calasia, Dermatoparaxis, Cifoescoliótico, Síndrome de córnea frágil, Espondilodisplásico, Musculocontractural, Miopático, Periodontal[4],[5].
Figura 3. Sin alteraciones en la vía aérea.
Los pacientes presentan hipermovilidad articular evaluado con score de Breighton, piel delgada e hiperlaxitud, marcada movilidad lingual, sangrado gingival al trauma menor, cicatrices atróficas, trasluscencia cutánea favoreciendo la visualización de vasos venosos, dehiscencia de herida, equimosis y hematomas ante traumas mínimos, múltiples luxaciones, esguinces y casos severos de ruptura vascular o visceral espontánea secundarios a endoscopias, intubación o embarazo[3],[6],[7]. Las pacientes embarazadas presentan artralgias persistentes, presentaciones fetales distócicas, riesgo de amenaza de aborto, incompetencia cervical, ruptura prematura de membranas, prolapso uterino y sangrado posparto[5],[7].
Entre las manifestaciones cardíacas se presenta disautonomía, hipotensión ortostática como respuesta anormal de barorreceptores aórticos o acumulación excesiva de sangre en miembros inferiores por incremento de la distensibilidad e incremento en la capacitancia de la vasculatura venosa durante ortostátismo causando fatiga, somnolencia, nausea, palpitaciones y taquicardia[2],[7],[9]. Existe inestabilidad atlantoaxial y craneocervical presentando dolor, alteraciones sensoriales o motoras. El sistema respiratorio presenta restricción pulmonar secundario a xifoescoliosis y riesgo incrementado de neumo- tórax. Las manifestaciones psicológicas incluyen ansiedad y depresión. En ocasiones se reportan anomalías en la función plaquetaria y coagulación[2]. Otras manifestaciones son reflujo gastroesofágico, afecciones urinarias, desordenes en la activación de mastocitos relacionada con fatiga, urticaria y problemas cardíacos[2],[3].
El diagnóstico se orienta por historia familiar, exploración clínica y presencia de alteraciones cutáneas, articulares y vasculares. El diagnóstico definitivo se realiza por biopsia de piel al demostrar síntesis anormal de procolágeno tipo III, en conjunto con evaluación genética con mutación del gen COL5A1 en tipo I y II y COL3A1 en tipo IV y V[4],[5],[7].
Si se plantea realizar anestesia neuroaxial considerar subtipo, escoliosis, cirugías o patologías espinales, riesgo de sangrado, lesión nerviosa, formación de hematoma peridural durante la inserción del catéter haciéndola una técnica difícil o imposible, además de generar efectos adversos como vasodilatación e hipotensión empeorando la disautonomía[7]. Existe dificultad para realizar acceso venoso debido a la hiperextensibilidad y fragilidad de la piel. El uso de cojinetes reduce la fricción de los tejidos, se recomienda protección ocular por riesgo de desprendimiento de retina[8]. La anestesia general expone el riesgo de aspiración de contenido gástrico y dificultad en la intubación traqueal por colapso de tejidos fibroelásticos y el uso de tubos endotraqueales de menor tamaño reduce riesgo de daño a la mucosa. Existe probabilidad de luxación temporo- mandibular en la ventilación, la espondilosis reduce la apertura oral, posibilidad de inestabilidad cervical, sangrado gingival, fragilidad en los tejidos orofaríngeos, formación de hematomas y riesgo de neumotórax espontáneo secundario a aumento de la presión de la vía aérea[7],[8]. Evitar en el subtipo vascular la colocación de acceso venoso central y punción arterial, en caso necesario optar por un acceso venoso central yugular ecoguiado. Los anestésicos locales, anestésicos volátiles, anestesia total intravenosa, son seguros a menos que exista una contraindicación. Los relajantes neuromusculares facilitarán la intubación y disminuirá la incidencia de hematomas y traumatismos[8],[9].
La finalización del embarazo depende de la situación clínica de la paciente. En el parto existe extensión de la episiotomía o desgarro perineal, así como ruptura uterina y la cesárea se ha asociado a hemorragia perioperatoria[8].
Financiación: Recursos de los autores.
Conflicto de interés: Ninguno declarado.
Consentimiento informado: Se cuenta con el consentimiento del paciente para la toma de imágenes.
Referencias
1. Kuczkowski KM. Ehlers-Danlos syndrome in the parturient: an uncommon disorder—common dilemma in the delivery room. Arch Gynecol Obstet. 2005 Nov;273(1):60–2. https://doi.org/10.1007/s00404-004-0671-5 PMID:16086136
2. Riley B. The many facets of hypermobile Ehlers-Danlos syndrome. J Am Osteopath Assoc. 2020 Jan;120(1):30–2. PMID:31904772
3. Campbell N, Rosaeg OP. Anesthetic management of a parturient with Ehlers Danlos syndrome type IV. Can J Anaesth. 2002 May;49(5):493–6. https://doi.org/10.1007/BF03017928 PMID:11983666
4. Pablo Sánchez Rodríguez J, Nuques RG, Rionda Díaz E, Alberto Quintero García M, Casillas J, Sánchez JP. Síndrome Ehlers-Danlos y anestesia. Medigraphic. 2022;7(1):50–3.
5. Vila-Vives JM, Romaguera Salort E, Hidalgo Mora JJ, Molina Planta M, Lozoya T, Perales Marín A. Evolución obstétrica de paciente afectada de síndrome de Ehlers-Danlos. Diagn prenat. 2013;24(1):29–31. https://doi.org/10.1016/j.diapre.2012.04.004 .
6. Cevallos B C, Vargas E, González B S, Molgo M. Sospecha diagnóstica de síndrome de Ehlers Danlos tipo vascular: reporte de un caso y revisión de literatura. Rev Med Chil. 2018 Aug;146(8):938–42. https://doi.org/10.4067/s0034-98872018000800938 PMID:30534875
7. Cesare AE, Rafer LC, Myler CS, Brennan KB. Anesthetic management for Ehlers-Danlos syndrome, hypermobility type complicated by local anesthetic allergy: A case report. Am J Case Rep. 2019 Jan;20:39–42. https://doi.org/10.12659/AJCR.912799 PMID:30626862
8. Wiesmann T, Castori M, Malfait F, Wulf H. Recommendations for anesthesia and perioperative management in patients with Ehlers-Danlos syndrome(s). Orphanet J Rare Dis. 2014 Jul;9(1):109. https://doi.org/10.1186/s13023-014-0109-5 PMID:25053156
9. Malamud-Kessler C, Bruno E, Chiquete E, Sentíes-Madrid H, Campos-Sánchez M. Fisiopatología del síncope neuralmente mediado. Neurología. 2016 Nov – Dec;31(9):620–7. https://doi.org/10.1016/j.nrl.2014.04.001 PMID:24844455

 ORCID
ORCID